Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Bali sa itaas na panga
Huling nasuri: 07.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
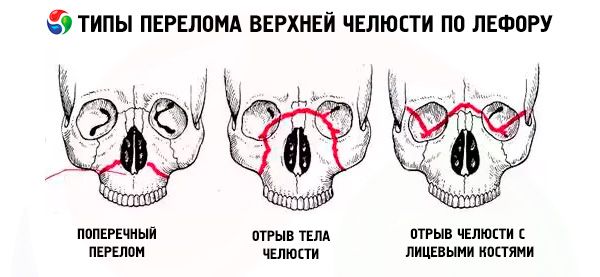
Ang bali ng maxilla ay karaniwang sumusunod sa isa sa tatlong tipikal na linya ng hindi bababa sa pagtutol na inilarawan ng Le Fort: itaas, gitna at ibaba. Ang mga ito ay karaniwang tinatawag na mga linya ng Le Fort (Le Fort, 1901).
- Ang Le Fort I - ang mas mababang linya, ay may direksyon mula sa base ng pyriform aperture nang pahalang at pabalik sa proseso ng pterygoid ng sphenoid bone. Ang ganitong uri ng bali ay unang inilarawan ni Guerin, at binanggit din ito ni Le Fort sa kanyang trabaho, kaya ang bali sa ibabang linya ay dapat tawaging Guerin-Le Fort fracture.
- Ang Le Fort II - ang midline, ay dumadaan nang transversely sa mga buto ng ilong, sa sahig ng orbit, sa infraorbital margin, at pagkatapos ay pababa sa kahabaan ng zygomaticomaxillary suture at ang pterygoid na proseso ng sphenoid bone.
- Ang Le Fort III ay ang itaas na linya ng hindi bababa sa lakas, na dumadaan nang transversely sa base ng mga buto ng ilong, sahig ng orbita, panlabas na gilid nito, ang zygomatic arch at ang pterygoid na proseso ng sphenoid bone.
Sa kaso ng Le Fort I fracture, tanging ang dental arch ng upper jaw kasama ang palatine process ang mobile; sa kaso ng Le Fort II fracture, ang buong itaas na panga at ilong ay mobile, at sa kaso ng isang Le Fort III fracture, ang buong itaas na panga kasama ng ilong at zygomatic bones. Ang mobility na ipinahiwatig ay maaaring unilateral o bilateral. Sa kaso ng unilateral fractures ng upper jaw, ang mobility ng fragment ay hindi gaanong binibigkas kaysa sa kaso ng bilateral fractures.
Ang mga bali ng itaas na panga, lalo na sa linya ng Le Fort III, ay kadalasang sinasamahan ng pinsala sa base ng bungo, concussions, bruises o compression ng utak. Ang sabay-sabay na pinsala sa panga at utak ay kadalasang resulta ng malubha at matinding trauma: isang suntok sa mukha na may mabigat na bagay, compression, isang pagkahulog mula sa isang mahusay na taas. Ang kondisyon ng mga pasyente na may bali sa itaas na panga ay makabuluhang pinalala ng pinsala sa mga dingding ng paranasal sinuses, ang ilong na bahagi ng pharynx, ang gitnang tainga, ang meninges, ang anterior cranial fossa na may mga buto ng ilong na hinihimok dito, at ang mga dingding ng frontal sinus. Bilang resulta ng isang bali ng mga dingding ng sinus na ito o ang ethmoid labyrinth, ang emphysema ng subcutaneous tissue sa socket ng mata, noo, at pisngi ay maaaring mangyari, na kung saan ay ipinahayag ng mga katangian ng sintomas ng crepitus. Ang pagdurog o pagkalagot ng malambot na mga tisyu ng mukha ay madalas na sinusunod.
 [ 1 ]
[ 1 ]
Mga sintomas ng bali sa itaas na panga
Ang mga bali ng base ng bungo ay sinamahan ng sintomas ng "madugong baso", subconjunctival suffusion (pagbabad ng dugo), retroauricular hematoma (sa kaso ng isang bali ng gitnang cranial fossa), pagdurugo at lalo na ang liquorrhea mula sa tainga at ilong, dysfunction ng cranial nerves at pangkalahatang neurological nerves. Kadalasan, ang mga sanga ng trigeminal, facial at oculomotor nerves ay nasira (pagkawala ng sensitivity, pagkagambala sa mga ekspresyon ng mukha, sakit kapag inililipat ang mga eyeballs pataas o sa mga gilid, atbp.).
Ang rate ng pag-unlad ng hematomas ay may malaking diagnostic na kahalagahan: mabilis - nagpapahiwatig ng lokal na pinagmulan nito, at mabagal - higit sa 1-2 araw - ay tipikal para sa hindi direkta, malalim na pagdurugo, ie isang bali ng base ng bungo.
Ang diagnosis ng mga bali ng itaas na panga, kumpara sa mga pinsala sa ibabang panga, ay isang mas kumplikadong gawain, dahil madalas silang sinamahan ng mabilis na pagtaas ng pamamaga ng malambot na mga tisyu (mga talukap ng mata, pisngi) at intra-tissue hemorrhages.
Ang pinakakaraniwang sintomas ng bali ng itaas na panga:
- pagpapahaba o pagyupi ng gitnang bahagi ng mukha dahil sa pag-aalis ng punit na panga pababa o papasok (paatras);
- sakit kapag sinusubukang isara ang mga ngipin;
- malocclusion;
- pagdurugo mula sa ilong at bibig.
Ang huli ay lalo na binibigkas sa mga bali sa linya ng Le Fort III. Bilang karagdagan, ang mga bali ng itaas na panga ay madalas na naapektuhan, na nagpapahirap sa pagtukoy ng pangunahing sintomas ng isang bali ng anumang buto - pag-aalis ng mga fragment at ang kanilang pathological na kadaliang mapakilos. Sa ganitong mga kaso, ang diagnosis ay maaaring matulungan sa pamamagitan ng pagyupi ng gitnang ikatlong bahagi ng mukha, malocclusion at ang hakbang na sintomas, na inihayag sa pamamagitan ng palpation ng mga gilid ng mga orbit, zygomatic arches at zygomatic-alveolar ridges (ang lugar kung saan ang zygomatic na proseso ng itaas na panga at ang maxillary process ng zygomatic bone integration).
Upang madagdagan ang katumpakan ng diagnosis ng mga bali ng itaas na panga, dapat isaalang-alang ng isa ang sakit sa panahon ng palpation ng mga sumusunod na punto, na naaayon sa mga lugar na nadagdagan ang extensibility at compression ng mga buto:
- superior nasal - sa base ng ugat ng ilong;
- mas mababang ilong - sa base ng nasal septum;
- supraorbital - kasama ang itaas na gilid ng socket ng mata;
- extraorbital - sa panlabas na gilid ng socket ng mata;
- infraorbital - kasama ang ibabang gilid ng socket ng mata;
- zygomatic;
- arched - sa zygomatic arch;
- tuberal - sa tubercle ng itaas na panga;
- zygomatic-alveolar - sa itaas ng lugar ng ika-7 itaas na ngipin;
- aso;
- palatine (mga punto ay palpated mula sa gilid ng oral cavity).
Ang mga sintomas ng kadaliang mapakilos ng mga fragment ng itaas na panga at isang "lumulutang na panlasa" ay maaaring makilala tulad ng sumusunod: hinawakan ng doktor ang nauunang grupo ng mga ngipin at ang palad gamit ang mga daliri ng kanyang kanang kamay, at inilalagay ang kanyang kaliwang kamay sa mga pisngi mula sa labas; pagkatapos ay gumagawa ng mga magaan na paggalaw ng tumba pasulong-pababa at pabalik. Sa kaso ng mga naapektuhang bali, ang kadaliang mapakilos ng fragment ay hindi matukoy sa ganitong paraan. Sa mga kasong ito, kinakailangan upang palpate ang mga proseso ng pterygoid ng sphenoid bones; sa kasong ito, ang pasyente ay karaniwang nakakaramdam ng sakit, lalo na sa kaso ng mga bali sa kahabaan ng mga linya ng Le Fort II at III, kung minsan ay sinamahan ng isang bilang ng mga nabanggit na sintomas ng isang bali ng base ng bungo, ethmoid labyrinth, mga buto ng ilong, mas mababang mga dingding ng mga orbit at zygomatic na mga buto.
Sa mga pasyente na may mga pinsala sa itaas na panga at frontal bone, ang mga bali ng mga dingding ng maxillary sinuses, lower jaw at zygomatic bones, ethmoid labyrinth at nasal septum ay posible. Samakatuwid, sa pinagsamang mga bali ng base ng bungo, itaas na panga, zygomatic bones, nasal septum at lacrimal bones, maaaring mangyari ang matinding lacrimation at liquorrhea mula sa ilong at tainga.
Ang kumbinasyon ng mga bali ng itaas na panga na may traumatikong pinsala sa iba pang mga bahagi ng katawan sa karamihan ng mga kaso ay clinically manifested sa pamamagitan ng isang partikular na malubhang sindrom ng mutual paglala at overlap. Ang mga pasyente na may ganitong kumbinasyon ay dapat na mauri bilang mga biktima na may mas mataas na panganib na magkaroon ng pangkalahatang mga komplikasyon ng septic hindi lamang sa maxillofacial na rehiyon, kundi pati na rin sa iba pang foci ng pinsala ng malayong lokalisasyon (bilang resulta ng metastasis ng impeksyon), kabilang ang mga saradong walang direktang anatomical na koneksyon sa mga panga, oral cavity, mukha.
Maraming mga pasyente na may mga bali ng itaas na panga ay nakakaranas ng ilang antas ng traumatic neuritis ng mga infraorbital na sanga ng trigeminal nerve; ang ilang mga biktima ay nakakaranas ng matagal na pagbaba ng electrical excitability ng mga ngipin sa gilid ng pinsala.
Sa ilang mga diagnostic na kahalagahan ay ang pagtuklas sa pamamagitan ng palpation ng mga iregularidad sa mga gilid ng orbit (step-like protrusions), zygomatic-alveolar ridges, nasolabial sutures, pati na rin ang mga pagbabago sa mga gilid ng itaas na panga sa panahon ng radiography sa axial at frontal projection.
Mga kinalabasan ng mga bali ng panga
Ang kinalabasan ng mga bali ng panga ay nakasalalay sa maraming mga kadahilanan: ang edad at pangkalahatang kondisyon ng biktima bago ang pinsala, ang pagkakaroon ng mutual aggravation syndrome, ang sitwasyon sa kapaligiran sa lugar ng permanenteng paninirahan ng biktima; sa partikular, sa pagkakaroon ng kawalan ng balanse ng mga elemento ng mineral sa tubig at pagkain (GP Ruzin, 1995). Kaya, ayon kay GP Ruzin, sa mga residente ng iba't ibang mga lugar ng rehiyon ng Ivano-Frankivsk, ang kurso ng mga bali at ang likas na katangian ng pinag-aralan na mga proseso ng metabolic ay halos magkapareho at maaaring ituring na pinakamainam, habang sa rehiyon ng Amur, ang proseso ng pagbabagong-buhay ng bone tissue at metabolic reaksyon ay mas mabagal. Ang dalas at likas na katangian ng mga komplikasyon ay nakasalalay sa panahon ng pagbagay ng indibidwal sa lugar na ito. Ang mga tagapagpahiwatig na ginamit niya: ang index ng tugon ng nagpapaalab (IRI), ang metabolic index (MI), ang index ng pagbabagong-buhay (RI) - nagbibigay-daan sa pag-aaral ng kabuuan ng mga pagbabago sa mga pinag-aralan na tagapagpahiwatig kahit na sa mga kaso kung saan ang mga pagbabago sa bawat isa sa kanila ay hindi lalampas sa mga pamantayan ng physiological. Samakatuwid, ang paggamit ng mga indeks ng IVR, MI at RI ay ginagawang posible upang mahulaan ang kurso ng isang bali, ang pagbuo ng isang nagpapaalab na nakakahawang komplikasyon, upang gumuhit ng isang plano sa paggamot para sa isang pasyente upang ma-optimize ang mga proseso ng metabolic, maiwasan ang mga komplikasyon at subaybayan ang kalidad ng paggamot na isinasaalang-alang ang mga katangian ng pasyente at mga panlabas na kondisyon. Halimbawa, para sa rehiyon ng Ivano-Frankivsk, ang mga kritikal na halaga ng mga indeks ay: IVR - 0.650, MI - 0.400, RI - 0.400. Kung ang mas mababang mga numero ay nakuha, ang corrective therapy ay kinakailangan. Hindi kinakailangan ang metabolic optimization kung IVR> 0.6755, MI> 0.528, RI> 0.550. Itinatag ng may-akda na sa iba't ibang rehiyon ang mga halaga ng index ay maaaring mag-iba depende sa mga kondisyong medikal-heograpikal at biogeochemical na dapat isaalang-alang kapag sinusuri ang mga ito. Kaya, sa rehiyon ng Amur ang mga halagang ito ay mas mababa kaysa sa rehiyon ng Ivano-Frankivsk. Iyon ang dahilan kung bakit ipinapayong magsagawa ng pagtatasa ng IVR, MI at RI kasabay ng isang klinikal at radiological na pagsusuri ng pasyente sa unang 2-4 na araw pagkatapos ng pinsala - upang matukoy ang paunang antas ng potensyal na pagbabagong-buhay at magreseta ng kinakailangang corrective therapy, sa ika-10 hanggang ika-12 araw - upang linawin ang mga katangian ng paggamot na isinasagawa, sa ika-20 - upang masuri ang mga resulta ng paggamot sa ika-20-22 araw.
Ayon kay GP Ruzin, sa mga rehiyon na may hypo- at discomfort na mga kondisyon, ang pagkakaroon ng isang kawalan ng timbang ng mga bahagi ng mineral at komposisyon ng amino acid ng mga protina sa panahon ng pagbagay, kinakailangang isama ang mga anabolic at adaptogens sa kumplikadong paggamot. Sa lahat ng mga pisikal na salik na ginamit niya, ang laser radiation ang may pinakamatingkad na positibong epekto.
Batay sa kanyang pananaliksik, ang may-akda ay nagbubuod ng mga praktikal na rekomendasyon tulad ng sumusunod:
- Maipapayo na gumamit ng mga pagsubok na nagpapakilala sa mga kondisyon ng metabolismo at ang proseso ng reparative: index ng tugon ng pamamaga (IRI), metabolic index (MI), index ng pagbabagong-buhay (RI).
- Kung ang IVR ay mas mababa sa 0.675, kinakailangang gumamit ng osteotropic antibiotics; kung ang IVR ay higit sa 0.675, na may napapanahon at sapat na immobilization, hindi ipinahiwatig ang antibiotic therapy.
- Kung ang mga halaga ng MI at RI ay mas mababa sa 0.400, kinakailangan ang therapy na kinabibilangan ng isang complex ng mga gamot at ahente na nagpapasigla sa metabolismo ng protina at mineral.
- Sa mababang halaga ng IVR, ang paggamit ng mga lokal na thermal procedure (UHF) ay kontraindikado hanggang sa malutas o maubos ang nagpapasiklab na pokus.
- Kapag tinatrato ang mga pasyente na may mga bali ng mas mababang panga sa hindi kanais-nais na mga kondisyong medikal at heograpiya, lalo na sa panahon ng pagbagay, dapat na inireseta ang adaptogens, anabolics at antioxidants.
- Upang mabilis na malutas ang infiltrate at mabawasan ang tagal ng sakit, ipinapayong gumamit ng laser irradiation sa unang 5-7 araw pagkatapos ng pinsala.
- Upang ma-optimize ang paggamot ng mga pasyente na may bali ng mas mababang panga at bawasan ang tagal ng pag-ospital, kinakailangan upang ayusin ang mga silid ng rehabilitasyon at tiyakin ang pagpapatuloy sa lahat ng mga yugto ng paggamot.
Sa napapanahong pre-ospital, medikal at espesyal na pangangalaga, ang mga resulta ng mga bali ng panga sa mga nasa hustong gulang ay paborable. Halimbawa, ang VF Chistyakova (1980), gamit ang isang complex ng antioxidants para sa paggamot ng hindi kumplikadong mga bali ng ibabang panga, ay nagawang bawasan ang tagal ng pananatili ng mga pasyente sa ospital ng 7.3 bed-days, at VV Lysenko (1993), kapag ginagamot ang mga bukas na bali, ibig sabihin, malinaw na nabawasan ang porsyento ng infected ng oral microflora gamit ang oral na nisolot, ng intraoral nisolat, traumatic osteomyelitis ng 3.87 beses, binabawasan din ang panahon ng paggamit ng antibiotic. Ayon kay KS Malikov (1983), kapag inihahambing ang radiographic na larawan ng proseso ng reparative regeneration ng lower jaw na may autoradiographic index, ang isang tiyak na pattern sa bone mineral metabolism ay itinatag: isang pagtaas sa intensity ng pagsasama ng radioactive isotope 32 P at 45 Ca sa bone regenerate ng nasirang lower jaw na mga lugar ng hitsura ay sinamahan ng radiographic na bahagi ng seksyon ng calcification ng seksyon ng radiographic. mga fragment; ang dinamika ng pagsipsip ng mga radiopharmaceutical ay nangyayari sa anyo ng dalawang yugto ng pinakamataas na konsentrasyon ng mga may label na compound na 32 P at 45 Ca sa zone ng pinsala. Habang ang mga fragment ng buto ay gumagaling sa mga bali ng ibabang panga, ang antas ng intensity ng pagsasama ng isotopes 32 P, 45 Ca sa injury zone ay tumataas. Ang pinakamataas na konsentrasyon ng mga osteotropic radioactive compound sa mga seksyon ng terminal ng mga fragment ay sinusunod sa ika-25 araw pagkatapos ng pinsala sa panga. Ang akumulasyon ng mga macro- at microelement sa mga seksyon ng terminal ng mga fragment ng mas mababang panga ay may phasic na karakter. Ang unang pagtaas sa konsentrasyon ng mga mineral ay sinusunod sa mga araw na 10-25, ang pangalawa sa mga araw na 40-60. Sa mga huling yugto ng reparative regeneration (120 araw), ang metabolismo ng mineral sa fracture zone ay nagsisimulang unti-unting lumapit sa mga normal na parameter, at sa ika-360 araw na ito ay ganap na na-normalize, na tumutugma sa proseso ng pangwakas na reorganisasyon ng bone callus na nag-uugnay sa mga fragment ng mas mababang panga. Nalaman ng may-akda na ang napapanahon at wastong anatomical alignment ng mga fragment at ang kanilang maaasahang surgical fixation (halimbawa, na may bone suture) ay humahantong sa maagang (25 araw) bone fusion ng lower jaw fragment at restoration (pagkatapos ng 4 na buwan) ng normal na istraktura ng bagong nabuo na bone tissue, at ang pag-aaral nito sa pamamagitan ng biochemical at spectral na pamamaraan ng pananaliksik ay nagpakita ng data ng morphological at spectral na antas ng pagsasaliksik kumpara sa morphological at autoradius na istruktura ng data. Ang mga mineral ay unti-unting tumataas sa pagtaas ng kapanahunan ng tissue ng buto.
Sa kaso ng hindi napapanahong paggamit ng kumplikadong paggamot, ang nabanggit sa itaas at iba pang mga nagpapaalab na komplikasyon (sinusitis, arthritis, migrating granuloma, atbp.) ay maaaring mangyari, maaaring mabuo ang mga maling joint, maaaring mangyari ang cosmetic disfigurement ng mukha, maaaring mangyari ang pagnguya at mga sakit sa pagsasalita, at iba pang mga hindi nagpapaalab na sakit ay maaaring bumuo na nangangailangan ng kumplikado at pangmatagalang paggamot.
Sa mga kaso ng maramihang mga bali ng panga sa mga matatanda at senile na indibidwal, ang pagkaantala ng pagsasanib, pseudoarthrosis, osteomyelitis, atbp ay madalas na sinusunod.
Sa ilang mga kaso, ang paggamot ng mga post-traumatic na komplikasyon ay nangangailangan ng paggamit ng mga kumplikadong orthopedic na istruktura alinsunod sa likas na katangian ng functional at anatomical-cosmetic disorder, pati na rin ang mga reconstructive surgeries (osteoplasty, refracture at osteosynthesis, arthroplasty, atbp.).
Diagnosis ng bali ng itaas na panga
Ang X-ray diagnostics ng maxillary fractures ay kadalasang napakahirap, dahil ang X-ray sa lateral projection ay nagpapakita ng superposisyon ng dalawang maxillary bones. Samakatuwid, ang X-ray ng maxilla ay karaniwang kinukuha sa isang (sagittal) projection lamang (survey X-ray), at dapat bigyang pansin ang mga contour ng zygomatic alveolar ridge, infraorbital margin at ang mga hangganan ng maxillary sinuses. Ang kanilang paglabag (kinks at zigzags) ay nagpapahiwatig ng bali ng maxilla.
Sa kaso ng craniofacial disjunction (fracture sa kahabaan ng Le Fort III line), ang radiography ng facial skeleton sa axial projection ay malaking tulong sa pagtatatag ng diagnosis. Sa mga nagdaang taon, matagumpay ding nagamit ang tomography at panoramic radiography.
Sa mga nagdaang taon, lumitaw ang mga diagnostic na teknolohiya (computer tomography, magnetic resonance imaging) na nagbibigay-daan para sa sabay-sabay na pagsusuri ng pinsala sa parehong facial at cranial skull. Kaya, Y. Raveh et al. (1992), T. Vellemin, I. Mario (1994) hinati ang mga bali ng frontal, maxillary, ethmoid bones, at orbit sa dalawang uri at isang subtype - (1a). Kasama sa Type I ang fronto-nasal-ethmoid at medial-orbital fracture na walang pinsala sa mga buto ng base ng bungo. Sa subtype 1a, ang pinsala sa medial wall ng optic canal at compression ng optic nerve ay idinagdag din dito.
Kasama sa Type II ang frontal-nasal-ethmoid at medial-orbital fractures na kinasasangkutan ng base ng bungo; sa kasong ito, ang panloob at panlabas na bahagi ng facial at cranial skull ay nasira na may intracranial displacement ng posterior wall ng frontal sinus, ang nauuna na bahagi ng skull base, ang itaas na dingding ng orbit, ang temporal at sphenoid bones, at ang sella turcica region; may mga ruptures ng dura mater. Ang ganitong uri ng pinsala ay nailalarawan sa pamamagitan ng pagtagas ng cerebrospinal fluid, hernial protrusion ng brain tissue mula sa fracture gap, ang pagbuo ng bilateral telecanthus na may pagkalat ng interorbital region, at compression at pinsala ng optic nerve.
Ang ganitong mga detalyadong diagnostic ng kumplikadong craniofacial trauma ay nagbibigay-daan, 10-20 araw pagkatapos ng pinsala, upang ihambing ang mga fragment ng buto ng base ng bungo at mukha nang sabay-sabay, na ginagawang posible upang mabawasan ang haba ng pananatili sa ospital para sa mga biktima at ang bilang ng mga komplikasyon.
Ano ang kailangang suriin?
Paano masuri?
Sino ang dapat makipag-ugnay?
Pagbibigay ng tulong sa mga biktima na may maxillofacial trauma
Ang paggamot sa mga pasyente na may bali sa panga ay nagsasangkot ng pagpapanumbalik ng nawala na anyo at paggana sa lalong madaling panahon. Ang solusyon sa problemang ito ay kinabibilangan ng mga sumusunod na pangunahing yugto:
- pagkakahanay ng mga displaced fragment,
- pag-secure sa kanila sa tamang posisyon;
- pagpapasigla ng pagbabagong-buhay ng bone tissue sa lugar ng bali;
- pag-iwas sa iba't ibang uri ng mga komplikasyon (osteomyelitis, pseudoarthrosis, traumatic sinusitis, perimaxillary phlegmon o abscess, atbp.).
Ang espesyal na pangangalaga para sa mga bali ng panga ay dapat ibigay nang maaga hangga't maaari (sa mga unang oras pagkatapos ng pinsala), dahil ang napapanahong repositioning at pag-aayos ng mga fragment ay nagbibigay ng mas kanais-nais na mga kondisyon para sa pagbabagong-buhay ng buto at pagpapagaling ng mga napinsalang malambot na tisyu ng oral cavity, at makakatulong din na ihinto ang pangunahing pagdurugo at maiwasan ang pagbuo ng mga nagpapaalab na komplikasyon.
Ang organisasyon ng tulong sa mga biktima na may maxillofacial trauma ay dapat magbigay para sa pagpapatuloy ng mga medikal na hakbang sa buong ruta ng biktima mula sa pinangyarihan ng insidente hanggang sa institusyong medikal na may mandatoryong paglikas sa destinasyon. Ang saklaw at uri ng tulong na ibinigay ay maaaring mag-iba depende sa sitwasyon sa pinangyarihan ng insidente, lokasyon ng mga medikal na sentro at institusyon.
Ang isang pagkakaiba ay ginawa sa pagitan ng:
- pangunang lunas, na direktang ibinibigay sa pinangyarihan ng isang insidente, sa mga medikal na post at isinasagawa ng mga biktima (sa pagkakasunud-sunod ng tulong sa sarili o kapwa), isang maayos, o isang tagapagturo ng medikal;
- pre-medical na pangangalaga na ibinibigay ng isang paramedic o nars at naglalayong dagdagan ang mga hakbang sa pangunang lunas;
- pangunang medikal na tulong, na dapat ibigay, kung maaari, sa loob ng 4 na oras mula sa sandali ng pinsala; ito ay isinasagawa ng mga di-espesyalistang doktor (sa mga rural na distritong ospital, sa mga medikal na sentro, at mga istasyon ng ambulansya);
- kwalipikadong pangangalaga sa kirurhiko, na dapat ibigay sa mga institusyong medikal nang hindi lalampas sa 12-18 oras pagkatapos ng pinsala;
- espesyal na pangangalaga na dapat ibigay sa isang espesyal na institusyon sa loob ng isang araw pagkatapos ng pinsala. Ang mga ibinigay na timeframe para sa pagbibigay ng iba't ibang uri ng pangangalaga ay pinakamainam.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Pangunang lunas sa pinangyarihan
Ang mga kanais-nais na resulta ng paggamot ng mga pinsala sa maxillofacial ay higit na nakadepende sa kalidad at pagiging maagap ng first aid. Hindi lamang ang kalusugan, ngunit kung minsan ang buhay ng biktima, lalo na sa kaganapan ng pagdurugo o asphyxia, ay nakasalalay sa tamang organisasyon nito. Kadalasan, ang isa sa mga pangunahing tampok ng mga pinsala sa maxillofacial ay ang pagkakaiba sa pagitan ng uri ng biktima at ang kalubhaan ng pinsala. Kinakailangang ituon ang atensyon ng populasyon sa tampok na ito sa pamamagitan ng pagsasagawa ng gawaing edukasyon sa kalusugan (sa sistema ng Red Cross, sa panahon ng mga klase sa pagtatanggol sa sibil).
Dapat bigyang-pansin ng serbisyong medikal ang pagsasanay sa mga pamamaraan ng first aid, lalo na para sa mga manggagawa sa mga industriya kung saan medyo mataas ang insidente ng pinsala (pagmimina, agrikultura, atbp.).
Kapag nagbibigay ng paunang lunas sa isang biktima na may pinsala sa mukha sa pinangyarihan ng insidente, una sa lahat ay kinakailangan upang ilagay ang biktima sa isang posisyon na pumipigil sa asphyxia, ibig sabihin, ihiga siya sa kanyang tagiliran, ibinaling ang kanyang ulo patungo sa pinsala o mukha pababa. Pagkatapos ay dapat ilapat ang isang aseptic bandage sa sugat. Sa kaso ng mga pagkasunog ng kemikal sa mukha (mga acid o alkalis), kinakailangan na agad na hugasan ang nasunog na ibabaw ng malamig na tubig upang alisin ang mga labi ng mga sangkap na naging sanhi ng pagkasunog.
Pagkatapos maibigay ang first aid sa pinangyarihan ng insidente (medical post), ang biktima ay inilikas sa isang medical aid station, kung saan ang first aid ay ibinibigay ng mid-level na mga medikal na tauhan.
Maraming mga pasyente na may mga pinsala sa maxillofacial ay maaaring nakapag-iisa na makarating sa mga medikal na sentro na matatagpuan malapit sa pinangyarihan ng insidente (mga sentro ng kalusugan ng mga pabrika, mga halaman). Ang mga biktima na hindi makagalaw nang nakapag-iisa ay dinadala sa mga institusyong medikal bilang pagsunod sa mga patakaran para maiwasan ang asphyxia at pagdurugo.
Ang pangunang lunas para sa mga pinsala sa maxillofacial region ay maaaring ibigay ng mid-level na mga medikal na manggagawa na tinawag sa pinangyarihan ng insidente.
 [ 9 ]
[ 9 ]
Pangunang lunas
Tulad ng tulong na pang-emerhensiya, ang tulong na nagliligtas sa buhay ay ibinibigay sa pinangyarihan ng isang insidente, sa mga medikal na post, sa mga health center, paramedic at paramedic-obstetric stations. Sa kasong ito, ang mga pagsisikap ay dapat na pangunahing nakatuon sa paghinto ng pagdurugo, pagpigil sa asphyxia at pagkabigla.
Ang mga manggagawang medikal sa kalagitnaan ng antas (teknisiyan ng ngipin, paramedic, komadrona, nars) ay dapat alam ang mga pangunahing kaalaman sa pag-diagnose ng mga pinsala sa mukha, mga elemento ng pangunang lunas at mga detalye ng pagdadala ng mga pasyente.
Ang halaga ng pangangalaga bago ang ospital ay nakasalalay sa uri ng pinsala, kondisyon ng pasyente, kapaligiran kung saan ibinibigay ang pangangalagang ito, at ang mga kwalipikasyon ng mga manggagawang medikal.
Dapat matukoy ng mga tauhan ng medikal ang oras, lugar at mga pangyayari ng pinsala; pagkatapos suriin ang biktima, gumawa ng isang paunang pagsusuri at magsagawa ng isang bilang ng mga therapeutic at preventive na mga hakbang.
Lumalaban sa pagdurugo
Ang mayamang network ng mga daluyan ng dugo sa rehiyon ng maxillofacial ay lumilikha ng mga paborableng kondisyon para sa pagdurugo na mangyari sa mga pinsala sa mukha. Ang pagdurugo ay maaaring mangyari hindi lamang palabas o sa oral cavity, kundi pati na rin sa kailaliman ng mga tisyu (latent).
Sa kaso ng pagdurugo mula sa maliliit na sisidlan, ang sugat ay maaaring tamponed at isang pressure bandage (kung hindi ito nagiging sanhi ng banta ng asphyxia o pag-aalis ng mga fragment ng panga). Maaaring gumamit ng pressure bandage upang ihinto ang pagdurugo sa karamihan ng mga pinsala sa maxillofacial region. Sa mga kaso ng pinsala sa malalaking sanga ng panlabas na carotid artery (lingual, facial, maxillary, superficial temporal), maaaring ihinto ang pansamantalang pagdurugo sa emergency na pangangalaga gamit ang presyon ng daliri.
Pag-iwas sa asphyxia at mga paraan ng paglaban dito
Una sa lahat, kinakailangan upang tama na masuri ang kondisyon ng pasyente, na binibigyang pansin ang likas na katangian ng kanyang paghinga at posisyon. Sa kasong ito, maaaring matukoy ang asphyxia, ang mekanismo ng kung saan ay maaaring iba:
- pag-aalis ng dila pabalik (dislokasyon);
- pagsasara ng lumen ng trachea sa pamamagitan ng mga clots ng dugo (nakakaharang);
- compression ng trachea sa pamamagitan ng hematoma o edematous tissue (stenotic);
- pagsasara ng pasukan sa larynx na may nakabitin na flap ng malambot na tisyu mula sa panlasa o dila (valvular);
- aspirasyon ng dugo, suka, lupa, tubig, atbp. (aspiration).
Upang maiwasan ang asphyxia, ang pasyente ay dapat maupo, bahagyang yumuko pasulong at ulo pababa; sa kaso ng matinding maraming pinsala at pagkawala ng malay, humiga sa likod, ipihit ang ulo patungo sa pinsala o sa gilid. Kung pinapayagan ang pinsala, ang pasyente ay maaaring ihiga nang nakaharap.
Ang pinakakaraniwang sanhi ng asphyxia ay ang pag-urong ng dila, na nangyayari kapag ang katawan ng ibabang panga, lalo na ang baba, ay durog sa double mental fractures. Isa sa mabisang paraan para labanan ang (dislokasyon) na asphyxia ay ang pag-aayos ng dila gamit ang silk ligature o pagbubutas nito ng safety pin o hairpin. Upang maiwasan ang obstructive asphyxia, kinakailangan na maingat na suriin ang oral cavity at alisin ang mga namuong dugo, mga banyagang katawan, uhog, mga labi ng pagkain o suka.
Mga panukalang anti-shock
Ang mga hakbang sa itaas ay dapat na pangunahing kasama ang napapanahong paghinto ng pagdurugo, pag-aalis ng asphyxia at pagpapatupad ng transport immobilization.
Ang paglaban sa pagkabigla sa mga pinsala sa maxillofacial na rehiyon ay kinabibilangan ng isang buong hanay ng mga hakbang na isinasagawa sa mga kaso ng pagkabigla na nagmumula sa mga pinsala sa ibang mga bahagi ng katawan.
Upang maiwasan ang karagdagang impeksyon sa sugat, kinakailangan na mag-aplay ng aseptiko (proteksiyon) gauze bandage (halimbawa, isang indibidwal na pakete). Dapat tandaan na sa kaso ng facial bone fractures, ang bendahe ay hindi dapat mahigpit na mahigpit upang maiwasan ang pag-aalis ng mga fragment, lalo na sa kaso ng fractures ng lower jaw.
Ang mga manggagawang medikal sa kalagitnaan ng antas ay ipinagbabawal na magtahi ng mga sugat sa malambot na tissue kung sakaling magkaroon ng anumang pinsala sa mukha. Sa kaso ng mga bukas na sugat ng maxillofacial region, kabilang ang lahat ng mga bali ng panga sa loob ng dental arch, ito ay sapilitan sa yugtong ito ng pagbibigay ng tulong upang mangasiwa ng 3000 AE ng Bezredko antitetanus serum.
Para sa transport immobilization, ang pag-aayos ng mga bendahe ay inilalapat - isang regular na gauze bandage, isang parang lambanog na bendahe, isang pabilog na bendahe, isang matibay na benda sa baba, o isang karaniwang benda ng transportasyon na binubuo ng isang bendahe sa baba at isang malambot na takip sa ulo.
Kung ang doktor ay walang mga karaniwang paraan na ito, maaari siyang gumamit ng isang regular na gauze (benda) Hippocratic cap kasama ng isang sling-type na gauze bandage; gayunpaman, sa mga kaso kung saan ang pasyente ay dinadala sa isang mahabang distansya sa isang espesyal na institusyon, mas angkop na maglagay ng plaster sling-type bandage.
Kinakailangan na malinaw na punan ang referral sa institusyong medikal, na nagpapahiwatig ng lahat ng nagawa sa pasyente, at upang matiyak ang tamang paraan ng transportasyon.
Kung ang medikal na kasaysayan ng pasyente ay nagpapahiwatig ng pagkawala ng malay, pagsusuri, tulong at transportasyon ay dapat isagawa lamang sa nakahiga na posisyon.
Ang kagamitan ng istasyon ng pangunang lunas ay dapat na kasama ang lahat ng kailangan upang magbigay ng paunang lunas sa kaso ng pinsala sa mukha, kabilang ang pagpapakain at pag-aalis ng uhaw ng pasyente (isang tasa ng inumin, atbp.).
Sa kaso ng malawakang pagdagsa ng mga biktima (bilang resulta ng mga aksidente, sakuna, atbp.), ang kanilang tamang paglikas at pag-uuri ng transportasyon (ng isang paramedic o nars) ay napakahalaga, ibig sabihin, ang pagtatatag ng pagkakasunud-sunod ng paglikas at pagtukoy sa posisyon ng mga biktima sa panahon ng transportasyon.
 [ 10 ]
[ 10 ]
Pangunang lunas
Ang unang tulong medikal ay ibinibigay ng mga doktor ng rehiyonal, distrito, mga rural na distritong ospital, sentral, distrito at mga sentrong medikal na pangkalusugan ng lungsod, atbp.
Ang pangunahing gawain sa kasong ito ay magbigay ng tulong na nagliligtas ng buhay: labanan ang pagdurugo, asphyxia at pagkabigla, suriin at, kung kinakailangan, itama o palitan ang mga naunang inilapat na bendahe.
Ang paglaban sa pagdurugo ay isinasagawa sa pamamagitan ng pagtali sa mga sisidlan sa sugat o sa pamamagitan ng mahigpit na tamponading nito. Sa kaso ng napakalaking pagdurugo mula sa "oral cavity", na hindi maaaring ihinto sa pamamagitan ng maginoo na paraan, ang doktor ay dapat magsagawa ng isang kagyat na tracheotomy at mahigpit na tamponade ang oral cavity at pharynx.
Kung lumitaw ang mga palatandaan ng inis, ang mga hakbang sa paggamot ay tinutukoy ng sanhi na sanhi nito. Sa kaso ng dislokasyon asphyxia, ang dila ay tahiin. Ang isang masusing pagsusuri sa oral cavity at pag-alis ng mga namuong dugo at mga banyagang katawan ay nag-aalis ng banta ng obstructive asphyxia. Kung, sa kabila ng ipinahiwatig na mga hakbang, ang asphyxia ay bubuo pa rin, ang isang kagyat na tracheotomy ay ipinahiwatig.
Ang mga hakbang sa anti-shock ay isinasagawa ayon sa mga pangkalahatang tuntunin ng emergency surgery.
Pagkatapos, sa kaso ng mga bali ng panga, kinakailangan na mag-aplay ng isang pang-aayos na bendahe upang maisagawa ang transportasyon (pansamantalang) immobilization at bigyan ang pasyente ng isang bagay na maiinom sa karaniwang paraan o paggamit ng isang tasa ng pag-inom na may isang goma na tubo na nakakabit sa spout.
Mga paraan ng pansamantalang pag-aayos ng mga fragment ng panga
Sa kasalukuyan, ang mga sumusunod na pamamaraan ng pansamantalang (transportasyon) immobilization ng mga fragment ng panga ay umiiral:
- mga lambanog sa baba;
- parang lambanog na plaster o adhesive plaster bandage;
- intermaxillary ligation na may wire o plastic thread;
- standard set at iba pa. halimbawa, tuloy-tuloy na figure-eight ligature, lingual-labial ligature, Y. Galmosh ligature, tuloy-tuloy na wire ligature ayon kay Stout, Ridson, Obwegeser, Elenk, na inilarawan nang maayos ni Y. Galmosh (1975).
Ang pagpili ng paraan ng pansamantalang immobilization ng mga fragment ay tinutukoy ng lokasyon ng mga bali, ang kanilang bilang, ang pangkalahatang kondisyon ng biktima at ang pagkakaroon ng sapat na matatag na ngipin upang ayusin ang splint o bendahe.
Sa kaso ng isang bali ng proseso ng alveolar ng itaas o ibabang panga, pagkatapos ng pagkakahanay ng mga fragment, karaniwang ginagamit ang isang panlabas na gauze sling-like bandage, na pinindot ang ibabang panga sa itaas.
Para sa lahat ng mga bali ng katawan ng itaas na panga, pagkatapos na mabawasan ang mga fragment, isang metal splint-spoon ng AA Limberg ang inilalagay sa itaas na panga o ang isang parang lambanog na bendahe ay inilalapat sa ibabang panga.
Kung walang ngipin sa itaas na panga, isang lining ng stens o wax ang inilalagay sa gilagid.
Kung ang pasyente ay may mga pustiso sa kanyang bibig, ang mga ito ay ginagamit bilang mga spacer sa pagitan ng mga arko ng ngipin at isang parang lambanog na benda ay inilalapat din. Sa nauunang seksyon ng mga plastic dental row, kailangang gumawa ng butas gamit ang cutter para sa spout ng drinking cup, drainage tube o kutsarita upang matiyak na makakain ang pasyente.
Kung may mga ngipin sa parehong mga panga, kung gayon sa kaso ng mga bali ng katawan ng mas mababang panga, ang mga fragment ay pinalakas ng isang intermaxillary ligature bandage, isang matibay na standard sling o isang plaster splint, na inilalagay sa ibabang panga at nakakabit sa cranial vault.
Sa kaso ng mga bali sa lugar ng mga proseso ng condylar ng mas mababang panga, isang intraoral ligature o matibay na bendahe na may nababanat na traksyon sa takip ng ulo ng biktima. Sa mga kaso ng mga bali ng mga proseso ng condylar na may malocclusion (bukas), ang ibabang panga ay naayos na may isang spacer sa pagitan ng huling antagonizing malalaking molars. Kung walang mga ngipin sa nasirang ibabang panga, ang mga pustiso ay maaaring gamitin kasama ng isang matibay na lambanog; kung walang mga pustiso, isang matibay na lambanog o pabilog na gauze bandage ang ginagamit.
Sa kaso ng pinagsamang mga bali ng upper at lower jaws, ang inilarawan sa itaas na mga paraan ng hiwalay na pag-aayos ng mga fragment ay ginagamit, halimbawa, ang Rauer-Urbanskaya splint na kutsara kasama ang ligature binding ng mga ngipin sa mga dulo ng lower jaw fragment. Ang ligature ay dapat na sumasakop sa dalawang ngipin sa bawat fragment sa anyo ng isang figure na walo. Kung walang banta ng intraoral bleeding, pagbawi ng dila, pagsusuka, atbp., maaaring gumamit ng matibay na lambanog.
Sa yugto ng pagbibigay ng paunang medikal na tulong, kinakailangan na wastong magpasya sa oras at paraan ng pagdadala ng biktima, at, kung maaari, tukuyin ang layunin ng paglikas. Sa pagkakaroon ng kumplikado at maramihang mga bali ng mga buto ng mukha, ipinapayong bawasan ang bilang ng mga "mga yugto ng paglisan" sa pinakamaliit, direktang pagpapadala ng mga naturang pasyente sa mga inpatient na maxillofacial na departamento ng mga republikano, rehiyonal at panlalawigan (lungsod) na mga ospital, mga ospital.
Sa kaso ng pinagsamang trauma (lalo na ang cranial trauma), ang tanong ng pagdadala ng pasyente ay dapat na maingat na mapagpasyahan, maingat at kasama ang mga nauugnay na espesyalista. Sa mga kasong ito, mas angkop na tawagan ang mga espesyalista mula sa mga institusyong panrehiyon o lungsod para sa konsultasyon sa rural district hospital kaysa sa pagdadala ng mga pasyenteng may concussion o brain contusion doon.
Kung mayroong isang dentista sa lokal na ospital, paunang lunas para sa mga kondisyon tulad ng hindi nakakapasok na pinsala sa malambot na mga tisyu ng mukha na hindi nangangailangan ng pangunahing plastic surgery, mga bali ng ngipin, mga bali ng mga proseso ng alveolar ng upper at lower jaws, hindi kumplikadong solong mga bali ng ibabang panga nang walang displacement, mga bali ng mga buto ng ilong na hindi nangangailangan ng matagumpay na pagbawas ng panga, hindi nangangailangan ng matagumpay na pagbawas ng mga buto ng ilong. nabawasan, una at ikalawang antas ng paso sa mukha, ay maaaring dagdagan ng mga elemento ng espesyal na pangangalaga.
Ang mga pasyente na may pinagsamang trauma sa mukha, lalo na kung may concussion, ay dapat na maospital sa mga district hospital. Kapag nagpapasya sa kanilang transportasyon sa mga unang oras pagkatapos ng pinsala sa mga dalubhasang departamento, ang pangkalahatang kondisyon ng pasyente, ang uri ng transportasyon, ang kondisyon ng kalsada, at ang distansya sa pasilidad ng medikal ay dapat isaalang-alang. Ang pinaka-angkop na uri ng transportasyon para sa mga pasyenteng ito ay maaaring ituring na isang helicopter at, kung ang mga kalsada ay nasa mabuting kondisyon, mga espesyal na ambulansya.
Pagkatapos magbigay ng pangunang lunas sa district hospital, ang mga pasyenteng may bali ng upper at lower jaws, maraming trauma sa facial bones na kumplikado ng trauma ng anumang localization, penetrating at malawak na pinsala sa soft tissues na nangangailangan ng primary plastic surgery ay ipinapadala sa mga espesyal na departamento ng distrito, lungsod o rehiyonal na ospital. Ang tanong kung saan dapat ipadala ang pasyente - sa district hospital (kung may mga dentista doon) o sa maxillofacial department ng pinakamalapit na ospital - ay napagpasyahan depende sa mga lokal na kondisyon.
Kwalipikadong pangangalaga sa kirurhiko
Ang kwalipikadong surgical care ay ibinibigay ng mga surgeon at traumatologist sa mga klinika ng outpatient, trauma center, surgical o trauma department ng mga ospital ng lungsod o distrito. Dapat itong ibigay una sa lahat sa mga biktima na nangangailangan nito para sa mahahalagang indikasyon. Kabilang dito ang mga pasyente na may mga palatandaan ng pagkabigla, pagdurugo, matinding pagkawala ng dugo at asphyxia. Halimbawa, kung, sa kaso ng walang tigil na pagdurugo mula sa malalaking mga sisidlan ng rehiyon ng maxillofacial o pagdurugo na naganap sa mga nakaraang yugto, hindi posible na mapagkakatiwalaan na i-ligate ang dumudugo na sisidlan, kung gayon ang panlabas na carotid artery sa kaukulang bahagi ay nakatali. Sa yugtong ito ng pangangalaga, ang lahat ng mga biktima na may mga pinsala sa maxillofacial region ay nahahati sa tatlong grupo.
Ang unang grupo - ang mga nangangailangan lamang ng tulong sa kirurhiko (mga pinsala sa malambot na tisyu na walang tunay na mga depekto, una at pangalawang antas ng pagkasunog, frostbite sa mukha); para sa kanila, ang yugtong ito ng paggamot ay ang pangwakas.
Ang pangalawang grupo - ang mga nangangailangan ng espesyal na paggamot (mga pinsala sa malambot na tissue na nangangailangan ng plastic surgery; pinsala sa mga buto ng mukha; pangatlo at ikaapat na antas ng pagkasunog at frostbite ng mukha na nangangailangan ng surgical treatment); pagkatapos ng emerhensiyang pangangalaga sa operasyon, dinadala sila sa mga maxillofacial na ospital.
Kasama sa ikatlong grupo ang mga hindi madadala na biktima, gayundin ang mga indibidwal na may pinagsamang pinsala sa iba pang bahagi ng katawan (lalo na ang traumatikong pinsala sa utak), na nangunguna sa mga tuntunin ng kalubhaan.
Ang isa sa mga dahilan para sa paulit-ulit na kirurhiko paggamot ng isang sugat ay interbensyon nang walang paunang pagsusuri sa X-ray. Kung may hinala ng facial bone fractures, ito ay sapilitan. Ang tumaas na regenerative capacity ng facial tissues ay nagbibigay-daan para sa surgical intervention na maisagawa nang may maximum tissue sparing.
Kapag nagbibigay ng kwalipikadong pangangalaga sa operasyon sa mga biktima ng pangkat II na ipapadala sa mga dalubhasang institusyong medikal (sa kawalan ng mga kontraindikasyon para sa transportasyon), ang siruhano ay dapat:
- upang magsagawa ng matagal na kawalan ng pakiramdam ng lugar ng bali; o kahit na mas mabuti - matagal na kawalan ng pakiramdam ng buong kalahati ng mukha, alinman gamit ang paraan ng P. Yu. Stolyarenko (1987): sa pamamagitan ng isang iniksyon ng karayom sa ilalim ng ledge ng buto sa ibabang gilid ng zygomatic arch sa junction ng temporal na proseso ng zygomatic bone na may zygomatic na proseso ng temporal bone;
- iturok ang sugat ng antibiotics, pangasiwaan ang mga antibiotic sa loob;
- isagawa ang pinakasimpleng transport immobilization, halimbawa, mag-apply ng standard transport bandage;
- siguraduhing walang pagdurugo mula sa sugat, asphyxia o banta ng asphyxia habang dinadala;
- subaybayan ang pangangasiwa ng antitetanus serum;
- tiyakin ang wastong transportasyon sa isang espesyal na pasilidad ng medikal na sinamahan ng mga medikal na tauhan (tukuyin ang uri ng transportasyon, posisyon ng pasyente);
- malinaw na ipahiwatig sa mga kasamang dokumento ang lahat ng ginawa sa pasyente.
Sa mga kaso kung saan may mga kontraindikasyon sa pagpapadala ng biktima sa ibang institusyong medikal (Group III), binibigyan siya ng kwalipikadong tulong sa departamento ng kirurhiko kasama ang paglahok ng mga dentista mula sa mga ospital o klinika, na obligado
Ang mga pangkalahatang surgeon at traumatologist, sa turn, ay dapat na pamilyar sa mga pangunahing kaalaman sa pagbibigay ng tulong sa kaso ng trauma sa maxillofacial na rehiyon, sumunod sa mga prinsipyo ng kirurhiko paggamot ng mga sugat sa mukha, at alam ang mga pangunahing pamamaraan ng transport immobilization ng mga bali.
Ang paggamot sa mga biktima na may pinagsamang mga sugat sa mukha at iba pang mga lugar sa isang surgical (traumatology) na ospital ay dapat maganap sa paglahok ng isang maxillofacial surgeon.
Kung ang isang district hospital ay may maxillofacial department o isang dental office, ang pinuno ng departamento (dentist) ay dapat na responsable para sa estado at organisasyon ng traumatological dental na pangangalaga sa distrito. Para sa tamang pagtatala ng maxillofacial trauma, dapat na makipag-ugnayan ang dentista sa mga istasyon ng feldsher at mga district hospital. Bilang karagdagan, ang pagsusuri ng mga resulta ng paggamot ng mga pasyente na may trauma sa mukha na nasa distrito at rehiyonal na mga institusyon ay dapat isagawa.
Ang mga pasyenteng may masalimuot at kumplikadong pinsala sa mukha ay ire-refer sa maxillofacial department kung kinakailangan ang pangunahing soft tissue plastic surgery at ang mga pinakabagong paraan ng paggamot sa facial bone fracture, kabilang ang primary bone grafting, ay ginagamit.
Espesyal na pangangalaga sa emerhensiya at follow-up na paggamot para sa maxillary fracture
Ang ganitong uri ng pangangalaga ay ibinibigay sa mga inpatient na maxillofacial na departamento ng republikano, rehiyonal, panlalawigan, mga ospital ng lungsod, sa mga klinika ng surgical dentistry ng mga medikal na unibersidad, mga institusyong pananaliksik ng dentistry, sa mga maxillofacial na departamento ng mga institusyong pananaliksik ng traumatology at orthopedics.
Kapag ang mga biktima ay ipinasok sa departamento ng pagpasok sa ospital, ipinapayong makilala ang tatlong grupo ng pag-uuri (ayon sa VI Lukyanenko):
Ang unang grupo - ang mga nangangailangan ng agarang hakbang, kwalipikado o espesyal na pangangalaga sa dressing room o operating room: ang mga nasugatan sa mukha na may patuloy na pagdurugo mula sa ilalim ng mga benda o ang oral cavity; ang mga nasa estado ng asphyxia o may hindi matatag na panlabas na paghinga, pagkatapos ng tracheotomy na may masikip na tamponade ng oral cavity at pharynx, ang mga nasa walang malay na estado. Pinadala muna sila sa operating room o dressing room sa isang stretcher.
Ang pangalawang grupo - ang mga nangangailangan ng paglilinaw ng diagnosis at pagpapasiya ng nangungunang kalubhaan ng pinsala. Kabilang dito ang mga nasugatan na may pinagsamang pinsala sa mga panga at mukha, mga organo ng ENT, bungo, mga organo ng paningin, atbp.
Ang ikatlong grupo - ang mga napapailalim sa referral sa departamento sa pangalawang priyoridad. Kasama sa grupong ito ang lahat ng biktima na hindi kasama sa unang dalawang grupo.
Bago simulan ang paggamot sa kirurhiko, ang biktima ay dapat na masuri sa klinikal at radiologically. Batay sa datos na nakuha, tinutukoy ang saklaw ng interbensyon.
Ang kirurhiko paggamot, hindi alintana kung ito ay maaga, naantala o huli, ay dapat na agaran at, kung maaari, kumpleto, kabilang ang lokal na plastic surgery sa malambot na mga tisyu at kahit bone grafting ng ibabang panga.
Tulad ng itinuturo ni AA Skager at TM Lurye (1982), ang likas na katangian ng regenerative blastema (osteogenic, chondrogenic, fibrous, mixed) ay tinutukoy ng aktibidad ng oxybiotic ng mga tisyu sa fracture zone, na may kaugnayan kung saan ang lahat ng traumatiko at therapeutic na mga kadahilanan ay nakakaapekto sa bilis at kalidad ng reparative osteogenesis pangunahin sa pamamagitan ng lokal na suplay ng dugo. Bilang resulta ng pinsala, palaging may mga circulatory disorder ng isang lokal (sugat at bali na lugar), rehiyonal (maxillofacial area) o pangkalahatan (traumatic shock) na kalikasan. Ang mga lokal at rehiyonal na karamdaman sa sirkulasyon ay kadalasang mas matagal, lalo na sa kawalan ng immobilization ng mga fragment at ang paglitaw ng mga nagpapaalab na komplikasyon. Bilang isang resulta, ang reparative reaksyon ng mga tisyu ay nasira.
Sa sapat na suplay ng dugo sa nasirang lugar, sa ilalim ng mga kondisyon ng katatagan ng fragment, nangyayari ang pangunahin, tinatawag na angiogenic bone tissue formation. Sa ilalim ng hindi gaanong kanais-nais na mga kondisyon ng vascular-regenerative, na kung saan ay nilikha higit sa lahat sa kawalan ng katatagan sa lugar ng fragment junction, connective tissue, o cartilaginous, regenerate ay nabuo, ie "reparative osteosynthesis" ay nangyayari, lalo na sa kawalan ng napapanahong at tamang pagkakahanay ng mga fragment. Ang kursong ito ng reparative regeneration ay nangangailangan ng mas maraming tissue resources at oras. Maaari itong magtapos sa pangalawang pagsasanib ng buto ng bali, ngunit sa kasong ito, ang cicatricial connective tissue na may foci ng talamak na pamamaga kung minsan ay nagpapatuloy nang mahabang panahon o nananatili magpakailanman sa lugar ng bali, na maaaring clinically manifest mismo sa anyo ng exacerbation ng traumatic osteomyelitis.
Mula sa punto ng view ng pag-optimize ng vascular-regenerative complex, ang closed reposition at fixation ng facial bone fragment ay may kalamangan sa open osteosynthesis na may malawak na pagkakalantad ng mga dulo ng mga fragment.
Samakatuwid, ang mga sumusunod na prinsipyo ay bumubuo ng batayan ng modernong paggamot ng mga bali ng buto:
- perpektong tumpak na paghahambing ng mga fragment;
- dinadala ang mga fragment kasama ang buong ibabaw ng bali sa isang posisyon ng mahigpit na pakikipag-ugnay (knocked together);
- malakas na pag-aayos ng mga repositioned fragment at ang kanilang mga contact surface, inaalis o halos inaalis ang anumang nakikitang kadaliang kumilos sa pagitan nila sa buong panahon na kinakailangan para sa kumpletong pagpapagaling ng bali;
- pagpapanatili ng kadaliang kumilos ng mga temporomandibular joints kung ang siruhano ay may isang aparato para sa extraoral repositioning at pag-aayos ng mga fragment ng mas mababang panga.
Tinitiyak nito ang mas mabilis na pagsasanib ng mga fragment ng buto. Ang pagsunod sa mga prinsipyong ito ay tumitiyak sa pangunahing pagsasanib ng bali at nagbibigay-daan para sa mas maikling panahon ng paggamot para sa mga pasyente.
Karagdagang pangkalahatang at lokal na mga hakbang sa paggamot para sa mga sariwang bali na kumplikado ng pamamaga
Ang espesyal na pangangalaga para sa mga pinsala sa maxillofacial ay nagsasangkot ng isang hanay ng mga hakbang na naglalayong maiwasan ang mga komplikasyon at mapabilis ang pagbabagong-buhay ng bone tissue (mga physiotherapeutic treatment, exercise therapy, bitamina therapy, atbp.). Ang lahat ng mga pasyente ay dapat ding bigyan ng kinakailangang nutrisyon at tamang pangangalaga sa bibig. Sa malalaking departamento, inirerekumenda na maglaan ng mga espesyal na ward para sa mga pasyente ng trauma.
Sa lahat ng uri ng tulong, kinakailangang punan ng malinaw at tama ang medikal na dokumentasyon.
Ang mga hakbang upang maiwasan ang mga komplikasyon ay kinabibilangan ng pangangasiwa ng antitetanus serum, lokal na pangangasiwa ng antibiotics sa preoperative period, oral cavity sanitation, pansamantalang immobilization ng mga fragment (hanggang sa posible). Mahalagang tandaan na ang impeksyon sa mga bali sa loob ng arko ng ngipin ay maaaring mangyari hindi lamang sa isang pagkalagot ng mauhog lamad o pinsala sa balat, kundi pati na rin sa pagkakaroon ng periapical inflammatory foci ng mga ngipin na matatagpuan sa lugar ng bali o malapit dito.
Kung kinakailangan, bilang karagdagan sa paglalapat ng isang karaniwang bendahe ng transportasyon, ang intermaxillary fixation ay ginaganap gamit ang ligature tiing ng mga ngipin.
Ang paraan ng kawalan ng pakiramdam ay pinili depende sa sitwasyon at ang bilang ng mga pasyente na pinapapasok. Bilang karagdagan sa pangkalahatang kondisyon ng pasyente, kinakailangang isaalang-alang ang lokasyon at likas na katangian ng bali, pati na rin ang oras na inaasahang gugugol sa orthopedic fixation o osteosynthesis. Sa karamihan ng mga kaso ng mga bali ng katawan at sangay ng panga (maliban sa mataas na mga bali ng proseso ng condylar, na sinamahan ng dislokasyon ng ulo ng mas mababang panga), maaaring gamitin ang lokal na pagpapadaloy at infiltration anesthesia. Ang conduction anesthesia ay pinakamahusay na gumanap sa lugar ng oval opening (kung kinakailangan sa magkabilang panig) upang patayin hindi lamang ang sensory kundi pati na rin ang mga sanga ng motor ng mandibular nerve. Ang potentiated local anesthesia ay mas epektibo. Ang pinahabang conduction block at ang kumbinasyon nito sa paggamit ng calypsol sa mga subnarcotic na dosis ay ginagamit din.
Upang magpasya kung ano ang gagawin sa isang ngipin na matatagpuan nang direkta sa puwang ng bali, kinakailangan upang matukoy ang kaugnayan ng mga ugat nito sa eroplano ng bali. Tatlong posisyon ang posible:
- ang puwang ng bali ay tumatakbo sa buong lateral surface ng ugat ng ngipin - mula sa leeg nito hanggang sa pagbubukas ng tuktok;
- ang tuktok ng ngipin ay matatagpuan sa puwang ng bali;
- Ang puwang ng bali ay pumasa nang pahilig na may kaugnayan sa vertical axis ng ngipin, ngunit sa labas ng alveolus nito, nang hindi napinsala ang periodontium at ang mga dingding ng alveolus ng ngipin.
Ang pangatlong posisyon ng ngipin ay ang pinaka-kanais-nais sa mga tuntunin ng consolidation prognosis (nang walang pag-unlad ng isang clinically noticeable inflammatory complication), at ang unang posisyon ay ang hindi bababa sa kanais-nais, dahil sa kasong ito mayroong isang rupture ng mauhog lamad ng gum sa leeg ng ngipin at isang nakanganga na bali na puwang, na nagiging sanhi ng hindi maiiwasang impeksyon ng microfragment ng owral fragment ng panga. Samakatuwid, kahit na bago ang immobilization, kinakailangan upang alisin ang mga ngipin sa unang posisyon, pati na rin ang sirang, dislocated, durog, nawasak ng mga karies, kumplikado ng pulpitis o talamak na periodontitis. Pagkatapos ng pagbunot ng ngipin, inirerekumenda na ihiwalay ang fracture zone sa pamamagitan ng tamponing sa socket na may iodoform gauze. NM Gordiyuk et al. Inirerekomenda ni (1990) na lagyan ng tampon ang mga socket na may napreserba (sa isang 2% chloramine solution) amnion.
Napakahalaga na matukoy ang likas na katangian ng microflora sa lugar ng bali at suriin ang pagiging sensitibo nito sa mga antibiotics. Ang mga buo na ngipin sa ikalawa at pangatlong posisyon ay maaaring may kondisyong iwan sa puwang ng bali, ngunit sa kasong ito, ang kumplikadong paggamot ay dapat magsama ng antibiotic at physiotherapy. Kung, sa panahon ng naturang paggamot, ang mga unang klinikal na palatandaan ng pamamaga sa lugar ng bali, ang natitirang ngipin ay ginagamot nang konserbatibo, ang mga kanal ng ugat nito ay napupuno, at kung sila ay naharang, sila ay aalisin.
Ang mga ugat ng ngipin, mga ngipin na may hindi nabuong mga ugat at hindi pa nabubulok na mga ngipin (lalo na, ang mga ikatlong molar) sa kawalan ng pamamaga sa kanilang paligid ay maaari ding kondisyon na maiiwan sa lugar ng bali, dahil, tulad ng ipinapakita ng aming karanasan at mga obserbasyon ng iba pang mga may-akda, ang kagalingan sa lugar ng mga ngipin na naiwan sa bali na puwang, na tinutukoy ng klinika sa araw ng paglabas ng pasyente, ay madalas na hindi matanggap mula sa ospital. sa unang 3-9 na buwan pagkatapos ng pinsala. Ito ay ipinaliwanag sa pamamagitan ng ang katunayan na kung minsan ang pulp ng dalawang-ugat na ngipin na matatagpuan sa lugar ng bali, na sinamahan ng pinsala sa mandibular vascular-nerve bundle, ay sumasailalim sa malalim na nagpapasiklab-dystrophic na mga pagbabago na nagtatapos sa nekrosis. Kapag ang vascular-nerve bundle ng isang single-rooted na ngipin ay nasira, ang mga necrotic na pagbabago sa pulp ay sinusunod sa karamihan ng mga kaso.
Ayon sa data mula sa iba't ibang mga may-akda, ang pagpapanatili ng mga ngipin sa bali ng bali ay posible lamang sa 46.3% ng mga pasyente, dahil ang iba ay nagkakaroon ng periodontitis, bone resorption, osteomyelitis. Kasabay nito, ang mga ugat ng ngipin at mga ngipin na may hindi kumpleto na nabuo na mga ugat, na napanatili sa kondisyon na walang mga palatandaan ng pamamaga, ay may mataas na posibilidad: pagkatapos ng maaasahang immobilization ng mga fragment, ang mga ngipin ay patuloy na umuunlad nang normal (sa 97%) at sumabog sa isang napapanahong paraan, at ang electrical excitability ng kanilang pulp ay na-normalize sa mahabang panahon. Ang mga ngipin na muling itinanim sa bali ng bali ay namamatay sa karaniwan sa kalahati ng mga pasyente.
Kung, bilang karagdagan sa pinsala sa maxillofacial area, mayroong concussion o pinsala sa utak, dysfunction ng circulatory system, respiratory at digestive system, atbp., ang mga kinakailangang hakbang ay kinuha at inireseta ang naaangkop na paggamot. Kadalasan ito ay kinakailangan upang magsagawa ng mga konsultasyon sa iba't ibang mga espesyalista.
Dahil sa anatomical na koneksyon ng mga buto ng cranium at mukha, ang lahat ng mga istruktura ng cranial na bahagi ng bungo ay nagdurusa sa kaso ng trauma sa maxillofacial region. Ang puwersa ng kumikilos na kadahilanan sa intensity nito ay karaniwang lumalampas sa limitasyon ng pagkalastiko at lakas ng mga indibidwal na buto ng mukha. Sa ganitong mga kaso, ang mga katabi at mas malalim na bahagi ng facial at maging ang cranial na bahagi ng bungo ay nasira.
Ang isang tampok ng pinagsamang trauma sa mukha at utak ay ang pinsala sa utak ay maaaring mangyari kahit na walang suntok sa bahagi ng utak ng bungo. Ang traumatic force na nagdulot ng facial bone fracture ay direktang ipinapadala sa katabing utak, na nagiging sanhi ng neurodynamic, pathophysiological at structural na mga pagbabago sa iba't ibang antas. Samakatuwid, ang pinagsamang pinsala sa rehiyon ng maxillofacial at utak ay maaaring sanhi ng epekto ng isang traumatikong ahente lamang sa facial na bahagi ng bungo o sa mga bahagi ng mukha at utak ng bungo nang sabay-sabay.
Sa klinikal na paraan, ang saradong pinsala sa craniocerebral ay nagpapakita mismo ng mga pangkalahatang sintomas ng tserebral at lokal. Kasama sa mga pangkalahatang sintomas ng cerebral ang pagkawala ng malay, pananakit ng ulo, pagkahilo, pagduduwal, pagsusuka, amnesia, at ang mga lokal na sintomas ay kinabibilangan ng dysfunction ng cranial nerves. Ang lahat ng mga pasyente na may kasaysayan ng concussion ay nangangailangan ng kumplikadong paggamot sa isang neurosurgeon o neurologist. Sa kasamaang palad, ang concussion na sinamahan ng trauma ng buto sa mukha ay karaniwang nasuri lamang sa mga kaso na may binibigkas na mga sintomas ng neurological.
Mga komplikasyon ng bali ng panga, pag-iwas at paggamot
Ang lahat ng mga komplikasyon na nagmumula sa mga bali ng panga ay maaaring nahahati sa pangkalahatan at lokal, nagpapasiklab at hindi nagpapasiklab; sa pamamagitan ng oras sila ay nahahati sa maaga at malayo (huli).
Ang mga karaniwang maagang komplikasyon ay kinabibilangan ng mga kaguluhan ng psycho-emotional at neurological status, mga pagbabago sa circulatory system at iba pang mga sistema. Ang pag-iwas at paggamot sa mga komplikasyon na ito ay isinasagawa ng mga maxillofacial surgeon kasama ang mga kaugnay na espesyalista.
Kabilang sa mga lokal na maagang komplikasyon, ang pinaka-madalas na sinusunod ay ang dysfunction ng masticatory apparatus (kabilang ang temporomandibular joints), traumatic osteomyelitis (sa 11.7% ng mga biktima), suppuration ng hematomas, lymphadenitis, arthritis, abscesses, phlegmon, sinusitis, delayed consolidation ng mga fragment, atbp.
Upang maiwasan ang posibleng pangkalahatan at lokal na mga komplikasyon, ipinapayong magsagawa ng novocaine trigemino-sympathetic at carotid sinus blockades, na nagpapahintulot sa pag-off ng extracerebral reflexogenic zone, dahil sa kung saan ang dynamics ng cerebrospinal fluid, respiration, at cerebral circulation ay na-normalize.
Ang trigemino-sympathetic block ay isinasagawa ayon sa kilalang paraan ng MP Zhakov. Ang carotid sinus block ay isinasagawa tulad ng sumusunod: ang isang bolster ay inilalagay sa ilalim ng likod ng biktima na nakahiga sa kanyang likod, sa antas ng mga blades ng balikat, upang ang ulo ay bahagyang itinapon pabalik at lumiko sa kabaligtaran ng direksyon. Ang isang karayom ay iniksyon sa kahabaan ng panloob na gilid ng sternocleidomastoid na kalamnan, 1 cm sa ibaba ng antas ng itaas na gilid ng thyroid cartilage (projection ng carotid sinus). Habang umuusad ang karayom, tinuturok ang novocaine. Kapag ang fascia ng vascular-nerve bundle ay nabutas, ang isang tiyak na pagtutol ay napagtagumpayan at ang pulsation ng carotid sinuses ay nararamdaman. Ang 15-20 ml ng 0.5% na solusyon sa novocaine ay iniksyon.
Dahil sa mas mataas na panganib na magkaroon ng mga komplikasyon ng septic sa mga pasyente na may pinsala sa rehiyon ng maxillofacial, utak at iba pang mga bahagi ng katawan, kinakailangan na magreseta ng napakalaking dosis ng mga antibiotics (pagkatapos ng isang intradermal na pagsusuri para sa indibidwal na pagpapaubaya) na sa unang araw pagkatapos ng pagpasok sa ospital.
Kung mangyari ang mga komplikasyon mula sa respiratory system (na kadalasang sanhi ng kamatayan sa mga naturang pasyente), ipinapahiwatig ang therapy sa hormone at dynamic na pagmamasid sa X-ray (kasama ang mga naaangkop na espesyalista). Ang espesyal na pangangalaga para sa mga naturang pasyente ay dapat ibigay ng isang maxillofacial surgeon kaagad pagkatapos na mailabas ang mga biktima sa pagkabigla, ngunit hindi lalampas sa 24-36 na oras pagkatapos ng pinsala.
Ang iba't ibang mga lokal at pangkalahatang salungat na mga kadahilanan (impeksyon ng oral cavity at bulok na ngipin, pagdurog ng malambot na mga tisyu, hematoma, hindi sapat na matibay na pag-aayos, pagkapagod ng pasyente dahil sa pagkagambala sa normal na nutrisyon, psycho-emotional stress, dysfunction ng nervous system, atbp.) ay nakakatulong sa paglitaw ng mga proseso ng pamamaga. Samakatuwid, ang isa sa mga pangunahing punto ng paggamot ng biktima ay ang pagpapasigla ng proseso ng pagpapagaling ng bali ng panga sa pamamagitan ng pagtaas ng mga kakayahan sa pagbabagong-buhay ng katawan ng pasyente at pagpigil sa mga nagpapaalab na layer sa lugar ng pinsala.
Sa mga nagdaang taon, dahil sa tumaas na resistensya ng impeksyon ng staphylococcal sa mga antibiotic, ang bilang ng mga nagpapaalab na komplikasyon sa mga pinsala sa buto sa mukha ay tumaas. Ang pinakamalaking bilang ng mga komplikasyon sa anyo ng mga nagpapaalab na proseso ay nangyayari sa mga bali na naisalokal sa lugar ng anggulo ng mas mababang panga. Ito ay ipinaliwanag sa pamamagitan ng ang katunayan na ang masticatory muscles na matatagpuan sa magkabilang panig ng fracture area ay reflexively contract, tumagos sa puwang at pinched sa pagitan ng mga fragment. Bilang isang resulta ng ang katunayan na ang mauhog lamad ng gum sa lugar ng anggulo ng ibabang panga ay mahigpit na pinagsama sa periosteum ng proseso ng alveolar at pumutok sa pinakamaliit na pag-aalis ng mga fragment, patuloy na nakanganga ang mga gate ng pagpasok para sa impeksyon, kung saan ang mga pathogenic microorganism, laway, exfoliated na mga selula ng pagkain ay pumapasok sa mga selula ng buto at mga buto ng pagkain. Sa panahon ng mga paggalaw ng paglunok, ang mga hibla ng kalamnan na naipit ng mga fragment ay nag-ikli, bilang isang resulta kung saan mayroong isang aktibong daloy ng laway sa lalim ng puwang ng buto.
Ang katibayan ng pagtaas ng pamamaga ng buto at malambot na mga tisyu ay karaniwang ang mabilis na pagbuo ng hyperemia ng balat, pananakit, pagpasok, atbp.
Ang pag-unlad ng mga komplikasyon ay pinadali ng mga kadahilanan tulad ng periodontitis (sa 14.4% ng mga biktima), naantala ang pag-ospital at hindi napapanahong pagkakaloob ng espesyal na pangangalaga, advanced na edad ng mga pasyente, ang pagkakaroon ng mga talamak na magkakasamang sakit, masamang gawi (alkoholismo), nabawasan ang reaktibiti ng katawan, hindi tamang diagnosis at pagpili ng paraan ng paggamot, dysfunction ng peripheral na sistema ng nerbiyos. nerve), atbp.
Ang isang makabuluhang kadahilanan na nakakaantala sa pagsasama-sama ng mga fragment ng panga ay traumatic osteomyelitis, na, kasama ang iba pang mga nagpapaalab na proseso, ay nangyayari lalo na madalas sa mga kaso kung saan ang repositioning at immobilization ng mga fragment ay isinasagawa sa isang mas huling yugto.
Kinakailangang isaalang-alang na ang anumang pinsala ay nagiging sanhi ng isang nagpapasiklab na reaksyon sa paligid ng sugat. Anuman ang uri ng nakakapinsalang ahente (pisikal, kemikal, biyolohikal), ang mga mekanismo ng pathogenetic ng pagbuo ng nagpapasiklab na proseso ay pareho at nailalarawan sa pamamagitan ng isang paglabag sa estado ng microcirculation, mga proseso ng pagbawas ng oksihenasyon at ang pagkilos ng mga mikroorganismo sa mga nasirang tisyu. Sa kaso ng mga pinsala, ang bacterial contamination ng sugat ay hindi maiiwasan. Ang kalubhaan ng purulent-inflammatory na proseso ay nakasalalay sa mga katangian ng nakakahawang ahente, ang immunobiological na estado ng katawan ng pasyente sa oras ng pagpapakilala ng pathogen, ang antas ng vascular at metabolic disorder ng mga tisyu sa lugar ng pinsala. Ang paglaban ng mga nasirang tisyu sa purulent na impeksyon ay nabawasan nang husto, ang mga kondisyon ay nilikha para sa pagpaparami ng pathogen at ang pagpapakita ng mga pathogenic na katangian nito, na nagiging sanhi ng isang nagpapasiklab na reaksyon at pagkakaroon ng mapanirang epekto sa mga tisyu.
Sa site ng pagkilos ng nakakapinsalang kadahilanan, ang mga pinakamainam na kondisyon ay nilikha para sa pag-activate ng mga proteolytic enzyme na inilabas mula sa mga microorganism, apektadong mga tisyu, leukocytes, at ang pagbuo ng mga mediator na nagpapasigla sa pamamaga - histamine, serotonin, kinins, heparin, activated protein, atbp., na nagdudulot ng pagkagambala sa microcirculation, transcapillary exchange, coagulation ng dugo. Ang mga protease ng tissue, mga produkto ng aktibidad ng microbial, ay nag-aambag sa kaguluhan ng mga proseso ng pagbawas ng oksihenasyon, ang paghihiwalay ng paghinga ng tissue.
Ang nagreresultang akumulasyon ng mga under-oxidized na produkto at ang pagbuo ng tissue acidosis ay humahantong sa pangalawang karamdaman ng microhemodynamics sa lugar ng pinsala at ang pagbuo ng lokal na kakulangan sa bitamina.
Ang partikular na malubhang pinsala sa mga proseso ng pagbabagong-buhay ng tissue ay sinusunod kapag ang kakulangan sa bitamina C ay nangyayari sa kanila, na humahantong sa pagsugpo ng connective tissue collagen synthesis at pagpapagaling ng sugat; sa kasong ito, ang nilalaman ng bitamina C ay makabuluhang nabawasan sa mga flaccid granulations ng mga nahawaang sugat.
Sa anumang pinsala, ang isang makabuluhang papel sa paglilimita sa proseso ng nagpapasiklab ay ibinibigay sa reaksyon ng hemostatic, dahil ang pagbuo ng isang fibrin layer at ang pag-aalis ng mga nakakalason na sangkap at microorganism sa ibabaw nito ay pumipigil sa karagdagang pagkalat ng proseso ng pathological.
Kaya, na may purulent na komplikasyon ng mga pinsala, ang isang saradong kadena ng mga proseso ng pathological ay nangyayari na nagtataguyod ng pagkalat ng impeksiyon at pinipigilan ang pagpapagaling ng sugat. Samakatuwid, ang maagang paggamit ng iba't ibang biologically active na gamot na may anti-inflammatory, antimicrobial, antihypoxic at reparative process stimulating effect ay pathogenetically justified upang mabawasan ang purulent na komplikasyon at mapataas ang pagiging epektibo ng kumplikadong paggamot.
Ang Kiev Research Institute of Orthopedics ng Ministry of Health ng Ukraine ay nagsagawa ng pananaliksik sa mekanismo ng pagkilos ng mga biologically active substance at inirerekomenda ang amben, galascorbin, Kalanchoe, at propolis para magamit sa purulent-inflammatory disease.
Hindi tulad ng mga natural na inhibitor ng proteolysis (trasylol, contrycal, iniprole, tsalol, gordox, pantrypin), ang amben ay madaling tumagos sa lahat ng mga cell membrane at maaaring magamit nang lokal bilang isang 1% na solusyon, intravenously o intramuscularly sa 250-500 mg bawat 6-8 na oras. Sa loob ng 24 na oras, ang gamot ay pinalabas nang hindi nagbabago ng mga bato. Kapag inilapat nang lokal, ito ay tumagos nang maayos sa mga tisyu at ganap na neutralisahin ang tissue fibrinolysis ng mga nasirang tissue sa loob ng 10-15 minuto.
Sa purulent-inflammatory complications ng jaw fractures, ang amoxiclav ay matagumpay na ginagamit - isang kumbinasyon ng clavulanic acid na may amoxicillin, na ibinibigay sa intravenously sa 1.2 g tuwing 8 oras o pasalita sa 375 mg 3 beses sa isang araw para sa 5 araw. Para sa mga pasyente na sumailalim sa elective surgery, ang gamot ay inireseta sa intravenously sa 1.2 g isang beses sa isang araw o pasalita sa parehong mga dosis.
Ang biological na aktibidad ng galascorbin ay makabuluhang lumampas sa aktibidad ng ascorbic acid dahil sa pagkakaroon ng ascorbic acid sa paghahanda kasama ang mga sangkap na may aktibidad na P-bitamina (polyphenols). Ang Galascorbin ay nagtataguyod ng akumulasyon ng ascorbic acid sa mga organo at tisyu, nagpapalapot sa vascular wall, pinasisigla ang mga proseso ng pagpapagaling ng sugat, pinabilis ang pagbabagong-buhay ng kalamnan at buto na tisyu, at pinapa-normalize ang mga proseso ng pagbawas ng oksihenasyon. Ang Galascorbin ay ginagamit nang pasalita sa 1 g 4 beses sa isang araw; lokal - sa 1-5% na sariwang inihanda na mga solusyon o sa anyo ng isang 5-10% na pamahid.
Ang Propolis ay naglalaman ng 50-55% ng mga resin ng halaman, 30% ng waks at 10-18% ng mahahalagang langis; kabilang dito ang iba't ibang balms, naglalaman ito ng cinnamic acid at alkohol, tannins; mayaman ito sa mga microelement (tanso, bakal, mangganeso, sink, kobalt, atbp.), mga sangkap na antibiotic at bitamina ng mga grupo B, E, C, PP, P at provitamin A; mayroon itong analgesic effect. Ang antibacterial effect nito ay pinaka-binibigkas. Ang mga antimicrobial na katangian ng propolis ay naitatag na may kaugnayan sa isang bilang ng mga pathogenic gram-positive at gram-negative microorganisms, habang ang kakayahang dagdagan ang sensitivity ng mga microorganism sa antibiotics, baguhin ang morphological, kultural at tinctorial na mga katangian ng iba't ibang mga strain ay nabanggit. Sa ilalim ng impluwensya ng propolis, ang mga sugat ay mabilis na naalis ng purulent at necrotic cover. Ginagamit ito sa anyo ng isang pamahid (33 g ng propolis at 67 g ng lanolin) o sublingually - sa anyo ng mga tablet (0.01 g) 3 beses sa isang araw.
Inirerekomenda din ang iba pang mga hakbang upang maiwasan ang mga komplikasyon ng nagpapaalab at pasiglahin ang osteogenesis. Ang ilan sa mga ito ay nakalista sa ibaba:
- Ang pangangasiwa ng mga antibiotics (isinasaalang-alang ang sensitivity ng microflora) sa malambot na mga tisyu na nakapalibot sa bukas na lugar ng bali, simula sa unang araw ng paggamot. Ang lokal na pangangasiwa ng mga antibiotic ay nagbibigay-daan upang mabawasan ang bilang ng mga komplikasyon ng higit sa 5 beses. Kapag ang mga antibiotics ay pinangangasiwaan sa mas huling yugto (sa ika-6-9 na araw at mas bago), ang bilang ng mga komplikasyon ay hindi bumababa, ngunit ang pag-aalis ng nabuo na pamamaga ay pinabilis.
- Intramuscular administration ng antibiotics kung ipinahiwatig (pagtaas ng infiltrate, pagtaas ng temperatura ng katawan, atbp.).
- Lokal na UHF therapy mula sa ika-2 hanggang ika-12 araw mula sa sandali ng pinsala (10-12 minuto araw-araw), pangkalahatang pag-iilaw ng kuwarts mula sa ika-2-3 araw (mga 20 na pamamaraan), electrophoresis ng calcium chloride sa lugar ng bali - mula ika-13-14 na araw hanggang sa katapusan ng paggamot (hanggang sa 15-20 na mga pamamaraan).
- Oral administration ng multivitamins at 5% calcium chloride solution (isang kutsara tatlong beses sa isang araw na may gatas); Ang ascorbic acid at thiamine ay lalong kapaki-pakinabang.
- Upang mapabilis ang pagsasama-sama ng mga fragment, inirerekomenda ng OD Nemsadze (1991) ang karagdagang paggamit ng mga sumusunod na gamot: anabolic steroid (halimbawa, nerobol per os, 1 tablet 3 beses sa isang araw para sa 1-2 buwan, o retabolil 50 mg intramuscularly minsan sa isang linggo para sa 1 buwan); sodium fluoride 1% na solusyon, 10 patak 3 beses sa isang araw para sa 2-3 buwan; protina hydrolyzate (hydrolysine, casein hydrolysate) sa loob ng 10-20 araw.
- Upang mabawasan ang spasm ng mga daluyan ng dugo sa fracture zone (na, ayon sa AI Elyashev (1939), ay tumatagal ng 1-1.5 na buwan at pinipigilan ang pagbuo ng buto), pati na rin upang mapabilis ang pagsasama-sama ng mga fragment, ang OD Nemsadze (1985) ay nagmumungkahi ng intramuscular administration ng antispasmodic, papazol na mga araw ng pinsala (gangleron, atbp. para sa 10-30 araw.
- Intramuscular administration ng lysozyme 100-150 mg dalawang beses sa isang araw para sa 5-7 araw.
- Paggamit ng isang complex ng antioxidants (tocopherol acetate, flacumin, ascorbic acid, cysteine, eleutherococcus extract o acemine.
- Paglalapat ng lokal na hypothermia ayon sa pamamaraan na inilarawan ni AS Komok (1991), sa kondisyon na ang isang espesyal na aparato para sa lokal na hypothermia sa maxillofacial area ay ginagamit; nagbibigay-daan para sa pagpapanatili ng temperatura ng rehimen ng mga nasugatan na tisyu, kabilang ang mas mababang buto ng panga, sa hanay na +30°C - +28°C; dahil sa balanseng paglamig ng tissue gamit ang panlabas at intraoral na mga silid, ang temperatura ng nagpapalipat-lipat na coolant ay maaaring bawasan sa +16°C, na ginagawang maayos ang pamamaraan at pinapayagan itong magpatuloy sa mahabang panahon. Ang AS Komok ay nagpapahiwatig na ang pagbabawas ng temperatura ng lokal na tissue sa fracture zone ng lower jaw sa mga antas ng: sa balat +28°C, ang mauhog lamad ng pisngi +29°C at ang mauhog lamad ng alveolar process ng lower jaw +29.5°C - nakakatulong na gawing normal ang daloy ng dugo, alisin ang venous congestion, ang pagdurugo at pag-aalis ng venous congestion, pamamaga at pagdurugo. Ang layered, uniporme, katamtamang tissue hypothermia sa isang cooling mode na +30°C - +28°C para sa susunod na 10-12 oras pagkatapos ng double-jaw immobilization kasama ang mga gamot ay nagbibigay-daan para sa normalisasyon ng daloy ng dugo sa mga tisyu sa ikatlong araw, pag-aalis ng mga reaksyon ng temperatura at nagpapasiklab na phenomena, at nagiging sanhi ng isang binibigkas na analgesic effect.
Kasabay nito, binibigyang-diin din ng AS Komok ang pagiging kumplikado ng pamamaraang ito, dahil, ayon sa kanyang data, ang isang kumplikadong pamamaraan ng electrophysiological, kabilang ang electrothermometry, rheography, rheodermatometry at electroalgesimetry, ay nagbibigay-daan para sa isang medyo layunin na pagtatasa ng daloy ng dugo, pagpapalitan ng init at innervation sa mga nasugatan na mga tisyu at ang dinamika ng mga pagbabago sa mga tagapagpahiwatig na ito sa ilalim ng impluwensya ng mga tagapagpahiwatig na ito.
Ayon kay VP Korobov et al. (1989), ang pagwawasto ng metabolic shifts sa dugo sa mga bali ng lower jaw ay maaaring makamit alinman sa pamamagitan ng ferramid o (na mas epektibo) sa pamamagitan ng coamide, na nagtataguyod ng pinabilis na pagsasanib ng mga fragment ng buto. Sa kaso ng talamak na traumatic osteomyelitis, ang abscess ay binuksan at ang bali na puwang ay hugasan; Ang fractional autohemotherapy ay kanais-nais din - muling pagbubuhos ng dugo na na-irradiated na may ultraviolet rays 3-5 beses kasama ang aktibong anti-inflammatory antiseptic therapy ayon sa pangkalahatang tinatanggap na pamamaraan; Sa talamak na yugto ng pamamaga, inirerekumenda na i-activate ang pagbabagong-buhay ng buto ayon sa sumusunod na pamamaraan: levamisole (150 mg pasalita isang beses sa isang araw sa loob ng 3 araw; ang pahinga sa pagitan ng mga cycle ay 3-4 na araw; mayroong 3 tulad na mga cycle), o T-activin subcutaneously (0.01%, 1 ml sa loob ng 5 araw), o pagkakalantad sa isang helium-neon na mga punto ng leeg sa bawat biologically 10 na mga punto sa leeg 10 sa bawat isa. na may light flux power na hindi hihigit sa 4 mW sa loob ng 10 araw). Matapos ang simula ng paninigas sa fracture zone, ang dosed mechanotherapy at iba pang pangkalahatang biological effect ay inireseta. Ayon sa mga may-akda, ang tagal ng paggamot sa inpatient ay nabawasan ng 10-12 araw, at pansamantalang kapansanan - ng 7-8 araw.
Maraming iba pang paraan at pamamaraan ang iminungkahi para sa pag-iwas o paggamot ng traumatic osteomyelitis ng mga panga, tulad ng pagsususpinde ng demineralized bone, Nitazol aerosol, staphylococcal anatoxin na may autologous na dugo, vacuum aspiration ng mga nilalaman ng fracture gap at paghuhugas ng sugat ng buto sa ilalim ng presyon na may stream ng 1% na solusyon ng dioxidine; immunocorrective therapy. Ang EA Karasyunok (1992) ay nag-ulat na siya at ang kanyang mga katrabaho ay nag-eksperimento sa eksperimento at napatunayan sa klinika ang pagpapayo ng paggamit, laban sa background ng makatwirang antibiotic therapy, isang 25% na solusyon ng acemine na pasalita sa 20 ml 2 beses sa isang araw sa loob ng 10-14 na araw, pati na rin ang pagpapatunog ng fracture area sa isang labi na solusyon sa UPSK-70N device. ng lincomycin hydrochloride sa pamamagitan ng electrophoresis. Ang paggamit ng pamamaraang ito ay nagresulta sa pagbawas sa mga komplikasyon mula 28% hanggang 3.85% at pagbawas sa pansamantalang kapansanan ng 10.4 na araw.
R. 3. Ogonovsky, IM Got, OM Sirii, I. Ya. Inirerekomenda ni Lomnitsky (1997) ang paggamit ng cellular xeno-brephotransplantation sa paggamot ng pangmatagalang di-nakapagpapagaling na mga bali ng panga. Para sa layuning ito, ang isang suspensyon ng mga devitalized bone marrow cells ng 14 na araw na mga embryo ay ipinakilala sa fracture gap. Sa ika-12-14 na araw, napansin ng mga may-akda ang pampalapot ng periosteal bone callus, at sa ika-20-22 araw, ang simula ng matatag na pagsasama-sama ng bali, na hindi gumaling sa loob ng 60 araw ng immobilization. Ang pamamaraan ay nagpapahintulot sa isa na mapupuksa ang paulit-ulit na mga interbensyon sa kirurhiko.
Ang lokal at dayuhang literatura ay sagana sa iba pang mga panukala, na, sa kasamaang-palad, ay kasalukuyang magagamit lamang sa mga doktor na nagtatrabaho sa mga klinika na mahusay na nilagyan ng mga kinakailangang kagamitan at mga gamot. Ngunit dapat tandaan ng bawat doktor na may iba pang mas madaling paraan upang maiwasan ang mga komplikasyon sa paggamot ng mga bali ng buto sa mukha. Halimbawa, hindi dapat kalimutan ng isang tao na ang isang simpleng pamamaraan tulad ng calcium chloride electrophoresis (pagpapakilala ng isang 40% na solusyon mula sa anode sa isang kasalukuyang 3 hanggang 4 mA) ay nagtataguyod ng mabilis na compaction ng bumubuo ng bone callus. Sa kaso ng komplikasyon ng bali sa pamamagitan ng pamamaga, bilang karagdagan sa antibiotic therapy, ipinapayong gumamit ng alkohol-novocaine blockade (0.5% novocaine solution sa 5% na alkohol). Ang kumplikadong paggamot ayon sa inilarawan na pamamaraan ay nagbibigay-daan upang mabawasan ang oras ng fragment immobilization sa pamamagitan ng 8-10 araw, at sa kaso ng mga bali na kumplikado ng proseso ng nagpapasiklab - sa pamamagitan ng 6-8 araw.
Napansin namin ang isang makabuluhang pagbawas sa panahon ng ospital kapag ipinakilala ang 0.2 ml ng osteogenic cytotoxic serum (stimoblast) sa isotonic sodium chloride solution (dilution 1: 3) sa lugar ng bali. Ang serum ay ibinibigay sa ika-3, ika-7, at ika-11 araw pagkatapos ng pinsala.
Inirerekomenda ng ilang may-akda na isama ang microwave at UHF therapy kasabay ng pangkalahatang ultraviolet irradiation at calcium chloride electrophoresis sa kumplikadong paggamot upang mapabilis ang pagsasama-sama ng mga fragment ng panga, at inirerekomenda ni VP Pyurik (1993) ang paggamit ng interfragment injection ng bone marrow cells ng pasyente (sa rate na 1 mm3 ng mga cell bawat 1 cm2 ng ibabaw ng bone fracture).
Batay sa mekanismo ng pag-unlad ng mga nagpapaalab na komplikasyon ng mga bali sa lugar ng mga anggulo ng mas mababang panga, ang kanilang pag-iwas ay nangangailangan ng pinakamaagang posibleng immobilization ng mga fragment ng buto sa kumbinasyon ng naka-target na anti-inflammatory drug therapy. Sa partikular, pagkatapos gamutin ang oral cavity na may furacilin solution (1:5000), ang infiltration anesthesia ay dapat gawin sa fracture area na may 1% na solusyon ng novocaine (mula sa balat) at, pagkatapos matiyak na ang karayom ay nasa fracture gap (dugo ay nakapasok sa syringe), at ang anesthetic ay paulit-ulit na lumabas sa nilalaman ng furacilin. mula sa puwang papunta sa oral cavity sa pamamagitan ng nasirang mucous membrane (LM Vartanyan).
Bago i-immobilize ang mga fragment ng panga gamit ang matibay na intermaxillary fastening (traction) o ang hindi bababa sa traumatic (percutaneous) osteosynthesis method na may Kirschner wire, inirerekumenda na ipasok ang malambot na mga tisyu sa lugar ng mandibular angle fracture na may malawak na spectrum na antibiotic solution. Ang pagbibigay ng mas makabuluhang trauma (halimbawa, paglalantad sa anggulo ng panga at paglalagay ng bone suture) ay hindi kanais-nais, dahil ito ay nag-aambag sa pagtindi ng proseso ng pamamaga na nagsimula.
Sa pagkakaroon ng nabuo na traumatic osteomyelitis, pagkatapos ng sequestrectomy, ang bali ay maaaring maayos gamit ang isang metal na pin na ipinasok transfocally (sa pamamagitan ng bali gap), ngunit mas epektibo ang pag-aayos ng mga fragment ng mas mababang panga na may mga panlabas na extrafocal compression na aparato, na, sa mga bali na kumplikado ng traumatic osteomyelitis (sa talamak na yugto ng pag-aayos sa loob ng karaniwang yugto ng kurso), hindi matiyak ang pag-aayos ng mga fragment ng mas mababang panga). fractures) at tumulong na itigil ang proseso ng pamamaga dahil sa ang katunayan na ang compression ay isinasagawa nang walang paunang interbensyon sa sugat. Ang extrafocal fixation ng mga fragment ay nagbibigay-daan para sa kinakailangang interbensyon sa kirurhiko sa hinaharap (pagbubukas ng abscess, phlegmon, pag-alis ng mga sequester, atbp.) nang hindi lumalabag sa immobilization.
Ang traumatic osteomyelitis ay halos palaging may tamad na kurso, ay hindi nakakaapekto sa pangkalahatang kondisyon ng pasyente. Ang pangmatagalang pamamaga ng malambot na mga tisyu sa fracture zone ay nauugnay sa congestion, periosteal reaction, at lymph node infiltration. Ang pagtanggi sa mga bone sequester mula sa fracture gap ay nangyayari nang dahan-dahan; ang kanilang sukat ay karaniwang hindi gaanong mahalaga (ilang millimeters). Pana-panahon, ang mga exacerbations ng osteomyelitis, periostitis, at lymphadenitis ay posible sa pagbuo ng perimandibular abscesses, phlegmon, at adenophlegmon. Sa mga kasong ito, kinakailangan na dissect ang mga tisyu upang maalis ang nana, maubos ang sugat, at magreseta ng mga antibiotic.
Sa talamak na yugto ng osteomyelitis, ipinapayong gumamit ng compression rapprochement ng mga fragment ng panga, o magreseta ng pentoxyl 0.2-0.3 g 3 beses sa isang araw sa loob ng 10-14 araw (parehong pagkatapos ng dental splinting at pagkatapos ng percutaneous osteosynthesis), o mag-iniksyon (sa pamamagitan ng Dufour na karayom ng lahat ng pulbos na fespilized) 2-3 ml na may pulbos. agwat ng bali. Inirerekomenda na mag-iniksyon ng suspensyon nang isang beses, sa ilalim ng lokal na kawalan ng pakiramdam, 2-3 araw pagkatapos ng muling pagpoposisyon at pag-aayos ng mga fragment, ibig sabihin, kapag pinipigilan ng gumaling na sugat sa gum ang suspensyon mula sa pagtulo sa oral cavity. Salamat sa taktika na ito, maaaring alisin ang intermaxillary traction, kapwa sa single at double fractures, 6-7 araw na mas maaga kaysa karaniwan, na binabawasan ang kabuuang tagal ng kapansanan sa average na 7-8 araw. Ang extraoral injection ng 5-10 ml ng 10% alcohol solution sa 0.5% novocaine solution sa fracture area ay nagpapabilis din ng clinical consolidation ng mga fragment sa pamamagitan ng 5-6 na araw at binabawasan ang tagal ng kapansanan sa average na 6 na araw. Ang paggamit ng allocosteum at pentoxyl ay nagbibigay-daan upang makabuluhang bawasan ang bilang ng mga nagpapaalab na komplikasyon.
Mayroong data sa pagiging epektibo ng paggamit ng iba't ibang paraan at paraan upang pasiglahin ang osteogenesis (sa lugar ng traumatic osteomyelitis): focal dosed vacuum, ultrasound exposure, magnetic therapy ayon sa NA Berezovskaya (1985), electrical stimulation; mababang-intensity radiation ng isang helium-neon laser na isinasaalang-alang ang yugto ng post-traumatic na proseso; lokal na oxygen therapy at three-, four-fold X-ray irradiation sa mga dosis ng 0.3-0.4 fairy (na may binibigkas na mga palatandaan ng talamak na pamamaga, kapag kinakailangan upang mapawi ang pamamaga at paglusot o mapabilis ang pagbuo ng abscess, mapawi ang mga sintomas ng sakit at lumikha ng mga kanais-nais na kondisyon para sa pagpapagaling ng sugat); thyrocalcitonin, ectericide sa kumbinasyon ng ascorbic acid, nerobol sa kumbinasyon ng protina hydrolysate, phosphrene, gemostimulin, paghahanda ng fluoride, osteogenic cytotoxic serum, carbostimulin, retabolil, eleutherococcus; pagsasama ng "Ocean" paste mula sa krill, atbp. sa diyeta ng pasyente. Sa yugto ng talamak na traumatic osteomyelitis pagkatapos ng necrectomy, ang ilang mga may-akda ay gumagamit ng radiotherapy sa isang dosis ng 0.5-0.7 grey (5-7 irradiations) upang maalis ang mga lokal na palatandaan ng exacerbation ng proseso ng nagpapasiklab, mapabilis ang paglilinis ng sugat mula sa necrotic masa, mapabuti ang pagtulog, gana at pangkalahatang kagalingan ng mga pasyente. Ang mga magagandang resulta sa traumatic osteomyelitis ng mas mababang panga ay nakuha sa kaso ng isang kumbinasyon ng sequestrectomy na may radikal na paggamot ng sugat sa buto, pinupunan ang depekto ng buto ng brefobone at matibay na immobilization ng mga fragment ng panga.
Kapag ang isang bali ay pinagsama sa periodontitis, ang mga nagpapaalab na phenomena sa malambot na mga tisyu ng lugar ng bali ay lalo na binibigkas. Ang mga nasabing pasyente na inamin sa ika-3-4 na araw ay binibigkas ang gingivitis, dumudugo na gilagid, mabahong amoy mula sa bibig, at paglabas ng nana mula sa mga pathological pockets. Ang pagsasama-sama ng bali sa periodontitis ay mas mahaba. Sa ganitong mga kaso, inirerekomenda na magsagawa ng kumplikadong paggamot ng periodontitis kasama ang paggamot ng bali.
Ang physical therapy ay may malaking kahalagahan sa paggamot ng lower jaw fractures. Ang mga aktibong ehersisyo para sa mga kalamnan ng masticatory (na may kaunting saklaw ng paggalaw), mga kalamnan sa mukha, at dila ay maaaring simulan 1-2 araw pagkatapos ng immobilization gamit ang isang single-jaw dental splint o bone extraoral device. Sa intermaxillary traction, pangkalahatang tonic exercises, exercises para sa facial muscles at dila, at exercises para sa volitional tension para sa masticatory muscles ay maaaring gamitin mula ika-2-3 araw pagkatapos ng bali (splinting) hanggang sa pagtanggal ng rubber traction. Matapos ang pangunahing pagsasama-sama ng bali at pag-alis ng intermaxillary rubber traction, ang mga aktibong ehersisyo para sa mas mababang panga ay inireseta.
Ang kapansanan sa daloy ng dugo sa lugar ng mga kalamnan ng masticatory ay humahantong sa isang pagbawas sa intensity ng regenerate mineralization sa angular fracture gap (VI Vlasova, IA Lukyanchikova), na kung saan ay din ang sanhi ng madalas na nagpapaalab komplikasyon. Ang napapanahong inireseta na pisikal na aktibidad na regimen (therapeutic exercise) ay makabuluhang nagpapabuti ng electromyographic, gnathodynometric at dynamometric na mga indeks ng masticatory na function ng kalamnan. Maagang functional loading ng mga proseso ng alveolar gamit ang gingival splints-prostheses na ginagamit para sa mga bali sa loob ng dental arch (sa pagkakaroon ng isang edentulous fragment na maaaring manu-manong bawasan at hawakan ng base ng splint-prosthesis, pati na rin sa mga kaso ng rigidly stable immobilization gamit ang osteosynthesis ng isang average na araw ng kawalan ng kapasidad. Kapag ang functional chewing load ay kasama sa complex ng therapeutic measures, ang regenerate ay sumasailalim sa restructuring nang mas mabilis, ibinabalik ang histological structure at function nito, habang pinapanatili ang anatomical na hugis nito.
Upang mabawasan ang antas ng mga hypodynamic disorder sa masticatory muscles at sa lugar ng lower jaw fracture, posible na gamitin ang paraan ng bioelectric stimulation (karaniwan sa pangkalahatang traumatology, sports at space medicine) ng temporoparietal at masticatory na mga kalamnan gamit ang Myoton-2 device. Ang mga pamamaraan ay isinasagawa araw-araw para sa 5-7 minuto para sa 15-20 araw, simula sa ika-1 hanggang ika-3 araw pagkatapos ng immobilization. Ang elektrikal na pagpapasigla ay humahantong sa pag-urong ng mga tinukoy na kalamnan nang walang paglitaw ng mga paggalaw sa temporomandibular joints; dahil dito, ang sirkulasyon ng dugo at mga koneksyon sa neuroreflex sa maxillofacial area ay naibalik nang mas mabilis, ang tono ng kalamnan ay napanatili. Ang lahat ng ito ay nakakatulong din upang mabawasan ang panahon ng pagsasama-sama ng bali.
Ayon kay VI Chirkin (1991), ang pagsasama ng multichannel biocontrolled proportional electrical stimulation ng temporal, masticatory na mga kalamnan at kalamnan na nagpapababa sa ibabang panga sa karaniwang kumplikadong mga hakbang sa rehabilitasyon sa subthreshold at therapeutic mode sa mga pasyente na may unilateral trauma na pinapayagan ng ika-28 araw upang ganap na maibalik ang suplay ng dugo sa mga tisyu, at dagdagan ang dami ng suplay ng dugo sa mga tisyu, at dagdagan ang 8% ng suplay ng dugo sa mga tisyu. M-tugon sa 74% kumpara sa karaniwan. Posibleng gawing normal ang pag-chewing function, at ang mga pasyente ay gumugol ng mas maraming oras at gumamit ng parehong bilang ng mga paggalaw ng pagnguya upang ngumunguya ng mga sample ng pagkain bilang mga malulusog na indibidwal.
Sa mga pasyente na may bilateral surgical trauma ng masticatory muscles, ang mga pamamaraan ng multichannel biocontrolled proportional electrical stimulation sa subthreshold, therapeutic at training mode ay maaaring magsimula mula sa isang maagang yugto (7-9 araw pagkatapos ng operasyon), na nagsisiguro ng mga positibong pagbabago sa supply ng dugo sa injury zone, na pinatunayan ng mga resulta ng rheographic na pag-aaral, na umabot sa pamantayan sa oras na inalis ang splints.
Posibleng dagdagan ang dami ng pagbubukas ng bibig sa 74%, ang amplitude ng M-response ay tumaas din sa 68%. Ang chewing function ay halos normalized, ayon sa functional electromyography, ang mga tagapagpahiwatig na umabot sa antas ng average na mga tagapagpahiwatig ng mga malusog na indibidwal. Naniniwala ang may-akda na ang paraan ng multichannel rheovasofaciography, stimulation electromyography ng masticatory muscles, pagpaparehistro ng periodontomuscular reflex at ang paraan ng multichannel functional electromyography na may mga standard na sample ng pagkain ay ang pinaka-layunin sa pag-aaral ng masticatory system at maaaring maging mga paraan ng pagpili sa pagsusuri sa mga pasyente na may parehong jaw fractures at surgical ng (operational) na trauma ng kalamnan.
Ang mga pamamaraan ng multichannel biocontrolled proportional electrical stimulation ng masticatory muscles sa tatlong mga mode ayon sa paraan na inirerekomenda ng may-akda ay nagbibigay-daan upang simulan ang functional rehabilitation treatment mula sa isang maagang yugto. Ang ganitong uri ng paggamot ay pinakamahusay na tumutugma sa natural na pag-andar ng masticatory system, ay mahusay na dosed at kinokontrol, na nagbibigay ng pinakamataas na resulta ng pagpapanumbalik ng function sa petsa at nagbibigay-daan upang mabawasan ang kabuuang oras ng kawalan ng kakayahan ng mga pasyente sa pamamagitan ng 5-10 araw.
Ang problema ng paggamot at rehabilitasyon ng mga pasyente na may mga bali ng mas mababang panga, na sinamahan ng pinsala sa inferior alveolar nerve, ay nararapat na espesyal na pagsasaalang-alang. Ayon kay SN Fedotov (1993), ang pinsala sa inferior alveolar nerve ay nasuri sa 82.2% ng mga biktima na may bali ng mas mababang panga, kung saan 28.3% ay banayad, 22% ay katamtaman, at 31.2% ay malala. Ang mga banayad na pinsala ay kinabibilangan ng mga kung saan ang reaksyon ng lahat ng ngipin sa gilid ng bali ay nasa loob ng 40-50 μA, at ang banayad na hypesthesia ay naobserbahan sa lugar ng balat ng baba at ang mauhog na lamad ng oral cavity; ang katamtamang kategorya ay may kasamang reaksyon ng mga ngipin hanggang sa 100 μA. Sa isang reaksyon na higit sa 100 μA at bahagyang o kumpletong pagkawala ng sensitivity ng malambot na mga tisyu, ang pinsala ay itinuturing na malala. Kasabay nito, ang mga neurological disorder sa facial bone fractures at ang kanilang paggamot sa praktikal na gamot ay hindi nakatanggap ng sapat na atensyon hanggang sa kasalukuyan. Ang lalim ng pinsala sa nerbiyos, ayon kay SN Fedorov, ay nagdaragdag ng higit pa sa mga pamamaraan ng kirurhiko ng pagsali sa mga fragment. Bilang isang resulta, ang mga pangmatagalang sakit sa pandama, mga proseso ng neurotrophic na mapanirang sa tissue ng buto, pagbagal ng pagsasanib ng fragment, pagbaba ng pag-andar ng nginunguya at masakit na sakit.
Batay sa kanyang mga klinikal na obserbasyon (336 na mga pasyente), ang may-akda ay nakabuo ng isang nakapangangatwiran complex ng restorative treatment ng mandibular fractures na sinamahan ng pinsala sa ikatlong sangay ng trigeminal nerve, gamit ang mga pisikal na pamamaraan at nakapagpapagaling na mga gamot na nagpapasigla (neurotropic at vasodilators). Upang maiwasan ang pangalawang pinsala sa inferior alveolar nerve at mga sanga nito sa panahon ng surgical treatment ng fractures, ang isang bagong bersyon ng osteosynthesis ng mga fragment na may metal spokes ay iminungkahi, batay sa isang banayad na saloobin sa mga ngipin, pati na rin sa mga sanga ng inferior alveolar nerve.
Para sa ilang mga pasyente na may neurological disorder, inireseta ng may-akda ang pagkakalantad sa isang UHF electric field o isang Sollux lamp na nasa ika-2-3 araw pagkatapos ng immobilization ng mga fragment; sa pagkakaroon ng sakit sa kahabaan ng inferior alveolar nerve, ginamit ang electrophoresis ng isang 0.5% na solusyon ng novocaine na may adrenaline ayon sa AP Parfenov (1973). Ang iba pang mga pasyente, ayon sa mga indikasyon, ay inireseta lamang ng ultrasound. Pagkatapos ng 12 araw, sa yugto ng pagbuo ng pangunahing buto callus, ang electrophoresis na may 5% na solusyon ng calcium chloride ay inireseta.
Kasabay ng pisikal na paggamot, simula sa ika-2-3 araw, ginamit din ang mga stimulant ng gamot: bitamina B6 B12; dibazol sa 0.005; para sa malalim na karamdaman - 1 ml ng 0.05% proserin solution ayon sa scheme. Kasabay nito, ang mga gamot ay inireseta upang pasiglahin ang sirkulasyon ng dugo (papaverine hydrochloride 2 ml ng 2% na solusyon; nikotinic acid 1% 1 ml; magreklamo ng 2 ml ng 15% na solusyon, para sa isang kurso ng 25-30 iniksyon).
Pagkatapos ng 7-10 araw na pahinga, kung nagpatuloy ang pinsala sa ugat, ang electrophoresis na may 10% potassium iodide solution o electrophoresis na may mga enzyme ay inireseta para sa isang kurso ng 10-12 na pamamaraan; galantamine 1% 1 ml ay ginamit para sa isang kurso ng 10-20 injection, paraffin at ozokerite application. Pagkatapos ng 3-6 na buwan, kung nagpatuloy ang mga neurological disorder, ang mga kurso sa paggamot ay paulit-ulit hanggang sa kumpletong paggaling. Ang isang obligadong bahagi ng paggamot na inirerekomenda ng SN Fedotov ay patuloy na pagsubaybay sa pagiging epektibo nito ayon sa mga pamamaraan ng pananaliksik sa neurological. Ang paggamit ng inilarawan na complex ng restorative treatment ay nag-ambag sa isang mas mabilis na pagpapanumbalik ng conductivity ng inferior alveolar nerve: para sa mild functional disorders - sa loob ng 1.5-3 na buwan, katamtaman at malubhang - sa loob ng 6 na buwan. Sa pangkat ng mga pasyente na ginagamot sa mga tradisyonal na pamamaraan, ang kondaktibiti ng inferior alveolar nerve na may banayad na karamdaman ay naibalik sa loob ng 1.5-3-6 na buwan, na may mga karamdaman ng katamtaman at malubhang antas - sa loob ng 6-12 na buwan. Ayon kay SN Fedorov, humigit-kumulang 20% ng mga pasyente ay may paulit-ulit at malalim na mga karamdaman ng sensitivity ng sakit sa loob ng higit sa isang taon. Ang katamtaman at malubhang pinsala ng inferior alveolar nerve ay malamang na sinamahan ng overstretching ng nerve trunk sa oras ng pag-aalis ng mga fragment, contusions na may break sa nerve fibers, partial o complete ruptures. Ang lahat ng ito ay nagpapabagal sa reinnervation. Ang naunang pagpapanumbalik ng trophic function ng nervous system ay may kapaki-pakinabang na epekto sa kalidad at tiyempo ng pagsasama-sama ng mga fragment. Sa unang (pangunahing) pangkat ng mga pasyente, ang pagsasama-sama ng mga fragment ay naganap sa karaniwan pagkatapos ng 27 + 0.58 araw, ang mga panahon ng kawalan ng kakayahan para sa trabaho ay 25 ± 4.11 araw. Ang chewing function at muscle contractility ay umabot sa normal na halaga sa pamamagitan ng 1.5-3 na buwan. Sa pangalawang (kontrol) na grupo, ang mga tagapagpahiwatig na ito ay 37.7 + 0.97 at 34 + 5.6 na araw, ayon sa pagkakabanggit, at ang pag-chewing function at contractility ng kalamnan ay naibalik sa ibang pagkakataon - sa pamamagitan ng 3-6 na buwan. Ang mga tinukoy na hakbang para sa follow-up na paggamot ng mga pasyente na may trauma ay dapat isagawa sa mga silid ng rehabilitasyon.
Bilang karagdagan sa traumatic osteomyelitis, abscesses at phlegmons sa kaso ng jaw fractures, ang submandibular lymphadenitis ay maaaring mangyari laban sa background ng tamad na pamamaga ng buto, na hindi pumapayag sa maginoo na mga pamamaraan ng paggamot. Sa pamamagitan lamang ng isang detalyadong komprehensibong pagsusuri sa mga naturang pasyente gamit ang radiography, hindi direktang radionuclide scan-lymphography gamit ang isang colloidal solution na 198 Au, at mga immunodiagnostic na pagsusuri ay maaaring kumpiyansa na maitatag ang diagnosis ng pangalawang (post-traumatic) actinomycosis ng submandibular lymph nodes.
Posible na ang mga bali ng ibabang panga ay maaaring kumplikado ng actinomycosis at tuberculosis nang sabay-sabay (mas madalas sa mga pasyente na may tuberculosis). Maaaring mayroon ding mas bihira ngunit hindi gaanong malubhang komplikasyon ng maxillofacial injuries: Jansoul-Ludwig angina; huli na pagdurugo pagkatapos ng osteosynthesis na kumplikado ng pamamaga; asphyxia pagkatapos ng intermaxillary traction, kung minsan ay humahantong sa pagkamatay ng pasyente dahil sa aspirasyon ng dugo sa panahon ng pagdurugo mula sa lingual o carotid artery; maling aneurysm ng facial artery; trombosis ng panloob na carotid artery; pangalawang facial nerve paralysis (na may bali ng mas mababang panga); facial emphysema (na may bali ng itaas na panga); pneumothorax at mediastinitis (na may bali ng zygomatic bone at upper jaw), atbp.
Ang tagal ng pananatili ng mga pasyente sa ospital ay depende sa lokasyon ng pinsala sa maxillofacial region, ang kurso ng consolidation period, at ang pagkakaroon ng mga komplikasyon.
Ang mga tinukoy na termino ay hindi pinakamainam, sa hinaharap, dahil ang krisis sa ekonomiya ay nalampasan at ang kapasidad ng kama sa ospital ay lumalawak, posibleng palawigin ang pananatili ng mga pasyente sa ospital hanggang sa ganap na pagkumpleto ng paggamot para sa trauma sa mukha ng iba't ibang lokalisasyon. Ang mga pasyente na may maxillofacial injuries mula sa mga rural na lugar ay dapat manatili sa ospital nang mas matagal, dahil sila, bilang panuntunan, ay hindi maaaring pumunta sa lungsod para sa pagmamasid at paggamot ng outpatient dahil sa distansya. Ang pagkakaroon ng mahusay na itinatag na pangangalaga sa trauma, mga silid ng rehabilitasyon para sa mga pasyente na may ganitong mga pinsala sa mga institusyong dental ng lungsod ay nagbibigay-daan para sa isang bahagyang pagbawas sa kanilang pananatili sa ospital.
Outpatient na paggamot (rehabilitasyon) ng mga biktima na may mga pinsala sa maxillofacial region
Ang organisasyon ng yugto ng outpatient ng paggamot ng mga biktima na may mga pinsala sa maxillofacial na rehiyon ay hindi palaging sapat na malinaw, dahil ang mga pasyente sa maraming mga kaso ay nasa ilalim ng pangangasiwa ng mga doktor mula sa iba't ibang institusyon na walang sapat na pagsasanay sa larangan ng maxillofacial traumatology.
Kaugnay nito, posibleng irekomenda ang paggamit ng karanasan ng rehabilitation room sa maxillofacial clinic ng Zaporizhzhya State Institute of Advanced Medical Studies at ng rehiyonal na dental clinic, na ipinakilala sa practice exchange card nito na naglalaman ng lahat ng impormasyon tungkol sa paggamot ng biktima sa ospital, sa klinika sa lugar ng tirahan at sa rehabilitation room.
Kapag nire-rehabilitate ang mga pasyente na may mga pinsala sa maxillofacial, dapat itong isaalang-alang na ang mga naturang pinsala ay madalas na pinagsama sa mga saradong pinsala sa craniocerebral at sinamahan din ng dysfunction at istraktura ng temporomandibular joints (TMJ). Ang kalubhaan ng mga karamdamang ito ay depende sa lokasyon ng bali: na may mga condylar process fractures, ang mga degenerative na pagbabago sa parehong mga joints ay sinusunod nang mas madalas kaysa sa extra-articular fractures. Sa una, ang mga karamdaman na ito ay may katangian ng functional insufficiency, na pagkatapos ng 2-7 taon ay maaaring umunlad sa mga degenerative na pagbabago. Ang unilateral arthrosis ay bubuo sa gilid ng pinsala pagkatapos ng solong bali, at bilateral - pagkatapos ng doble at maramihang bali. Bilang karagdagan, ang lahat ng mga pasyente na may mandibular fractures ay nagpapakita, sa paghusga sa pamamagitan ng data ng electromyography, binibigkas ang mga pagbabago sa mga kalamnan ng masticatory. Samakatuwid, upang matiyak ang pagpapatuloy sa follow-up na paggamot ng mga pasyente ng trauma sa mga klinika ng ngipin, dapat silang makita ng isang dentista-traumatologist na nagbibigay ng komprehensibong paggamot para sa mga pasyente na may mga pinsala sa mukha ng anumang lokalisasyon.
Ang partikular na atensyon ay dapat bayaran sa pag-iwas sa mga komplikasyon ng isang nagpapasiklab na kalikasan at mga sakit sa psychoneurological - cephalgia, meningoencephalitis, arachnoiditis, autonomic disorder, kapansanan sa pandinig at paningin, atbp Para sa layuning ito, kinakailangan na gumamit ng mga physiotherapeutic na pamamaraan ng paggamot at ehersisyo therapy nang mas malawak. Kinakailangan na maingat na subaybayan ang kondisyon ng pag-aayos ng mga bendahe sa oral cavity, ang kondisyon ng mga ngipin at mauhog na lamad, at gayundin upang magsagawa ng napapanahong at nakapangangatwiran na mga prosthetics ng ngipin. Kapag tinutukoy ang mga tuntunin ng immobilization, ang tagal ng pansamantalang kapansanan at paggamot, kinakailangang lapitan ang bawat pasyente nang isa-isa, isinasaalang-alang ang likas na katangian ng pinsala, ang kurso ng sakit, ang edad at propesyon ng pasyente.
Ang pasyente ay dapat kumpletuhin ang paggamot sa rehabilitation dental office. Samakatuwid, sa pamamagitan ng isang espesyal na utos ng nauugnay na departamento ng kalusugan, ang doktor ng tanggapang ito ay binibigyan ng karapatang mag-isyu at mag-extend ng mga sertipiko ng pansamantalang kawalan ng kakayahan para sa trabaho anuman ang lugar ng trabaho at paninirahan ng pasyente. Ito ay kanais-nais na ayusin ang isang dental rehabilitation office para sa 200-300 libong tao. Sa kaganapan ng pagbaba sa dalas ng mga pinsala, ang mga gawain ng opisina ay maaaring mapalawak sa pamamagitan ng pagbibigay ng tulong sa mga pasyente ng kirurhiko ng iba pang mga profile, na pinalabas mula sa ospital para sa paggamot sa outpatient.
Sa mga rural na lugar, ang follow-up na paggamot sa mga biktima na may mga pinsala sa maxillofacial region ay dapat isagawa sa mga klinika ng distrito (mga ospital) sa ilalim ng pangangasiwa ng isang district dental surgeon.
Ang sistema ng paggamot para sa mga pasyente na may trauma sa mukha ay dapat magsama ng isang sistematikong pagsusuri ng mga pangmatagalang resulta ng paggamot.
Ang mga inpatient na departamento ng ngipin ng mga rehiyonal na ospital at rehiyonal (teritoryal) na mga dental na klinika ay dapat magpatupad ng organisasyonal at metodolohikal na patnubay para sa pagbibigay ng pangangalaga sa ngipin sa rehiyon, kabilang ang mga pasyenteng may trauma sa mukha.
Ang mga sentro para sa dalubhasang pangangalaga sa ngipin ay kadalasang mga klinikal na base para sa mga departamento ng maxillofacial surgery ng mga medikal na unibersidad at instituto (mga akademya, faculty) para sa advanced na pagsasanay ng mga doktor. Ang pagkakaroon ng mataas na kwalipikadong tauhan ay ginagawang posible na malawakang ilapat ang pinakabagong mga pamamaraan ng diagnostic at paggamot ng iba't ibang mga pinsala sa rehiyon ng maxillofacial at nagbibigay-daan din para sa makabuluhang pagtitipid.
Ang punong dentista at maxillofacial surgeon ng rehiyon, teritoryo, lungsod, at pinuno ng departamento ng maxillofacial ay nahaharap sa mga sumusunod na gawain upang mapabuti ang estado ng pangangalaga para sa mga biktima ng trauma sa mukha:
- Pag-iwas sa pinsala, kabilang ang pagkilala at pagsusuri ng mga sanhi ng mga pinsala sa industriya, lalo na sa produksyon ng agrikultura; pakikilahok sa pangkalahatang mga hakbang sa pag-iwas upang maiwasan ang mga pinsala sa industriya, transportasyon, kalye, at palakasan; pag-iwas sa mga pinsala sa mga bata; pagsasagawa ng malawak na paliwanag na gawain sa populasyon, lalo na ang mga kabataan sa edad ng pagtatrabaho, upang maiwasan ang mga pinsala sa tahanan.
- Pagbuo ng mga kinakailangang rekomendasyon para sa pagbibigay ng first aid at first medical aid sa mga pasyenteng may facial trauma sa mga health center, paramedic station, trauma center, ambulance station; familiarization ng mid-level na mga medikal na tauhan at mga doktor ng iba pang mga specialty na may mga elemento ng first aid at first medical aid para sa facial trauma.
- Organisasyon at pagpapatupad ng mga patuloy na cycle ng espesyalisasyon at advanced na pagsasanay para sa mga dentista, surgeon, traumatologist, at general practitioner sa mga isyu ng pagbibigay ng tulong sa mga pasyenteng may mga pinsala sa mukha.
- Application at karagdagang pag-unlad ng mga pinaka-advanced na pamamaraan ng pagpapagamot ng mga bali ng panga; pag-iwas sa mga komplikasyon, lalo na sa isang nagpapasiklab na kalikasan; mas malawak na aplikasyon ng mga kumplikadong pamamaraan ng paggamot sa mga traumatikong pinsala sa mukha.
- Pagsasanay ng mid-level na mga medikal na tauhan na may mga pangunahing kasanayan sa pagbibigay ng first aid sa mga pasyenteng may pinsala sa mukha at panga.
Kapag sinusuri ang mga tagapagpahiwatig ng kalidad ng mga institusyong dental, ang estado ng pangangalaga para sa mga pasyente na may mga pinsala sa mukha ay dapat ding isaalang-alang. Ang partikular na atensyon ay dapat bayaran sa pagsusuri ng mga pagkakamali na ginawa sa pagbibigay ng pangangalaga. Ang pagkakaiba ay dapat gawin sa pagitan ng diagnostic, therapeutic at organisasyonal na mga error, kung saan inirerekomenda na magtago ng isang espesyal na journal (para sa bawat lungsod at distrito).
Pagpili ng paraan ng reposition at pag-aayos ng mga fragment ng panga sa mga lumang fracture
Depende sa edad ng bali ng itaas o ibabang panga at ang antas ng paninigas ng mga fragment, ginagamit ang mga orthopedic o surgical na pamamaraan. Kaya, sa kaso ng mga bali ng proseso ng alveolar ng itaas na panga na may mahirap na alisin na pag-aalis ng mga fragment, ginagamit ang mga splint na gawa sa bakal na wire na inilaan para sa skeletal traction. Ang pagkalastiko ng steel wire ay nagpapadali sa pagbawas ng fragment nang pahalang at patayo. Sa partikular, kung ang isang fragment ng frontal na seksyon ng proseso ng alveolar ay inilipat pabalik, ang isang makinis na splint-bracket ay inilapat, na inaayos ito sa karaniwang paraan sa mga ngipin sa magkabilang panig ng linya ng bali; ang mga ngipin ng fragment ay naayos sa wire na may tinatawag na "suspension" ligatures na may bahagyang pag-igting. Unti-unti (sa isang pagkakataon o higit sa ilang araw - depende sa edad ng bali), paghigpit ng ligature wire sa pamamagitan ng pag-twist, ang fragment ng proseso ng alveolar ay dahan-dahang nabawasan. Para sa parehong layunin, maaari mong gamitin ang manipis na singsing ng goma na sumasakop sa leeg ng ngipin at naayos sa harap sa isang wire, na sa kasong ito ay hindi kinakailangang maging bakal.
Kung ang lateral section ng alveolar process ng upper jaw ay inilipat sa loob, ang steel wire splint ay baluktot sa hugis ng normal na dental arch. Unti-unti, ang fragment ay bumalik sa tamang posisyon na may kaugnayan sa mas mababang dental arch. Sa kaso ng displacement ng lateral section ng alveolar process palabas, ito ay inaayos papasok gamit ang elastic traction na naka-install sa hard palate.
Sa kaso ng paninigas ng downwardly displaced fragment ng alveolar process ng upper jaw, rubber rings o isang Shelgorn bandage na inilapat sa ibabaw ng occlusion ng ngipin ay maaaring gamitin para sa traksyon.
Sa kaso ng paninigas ng mga fragment ng mas mababang panga, ginagamit ang intermaxillary traction sa tulong ng mga dental splints. Kung walang mga ngipin sa matigas na mga fragment ng panga, maaaring gamitin ang mga device para sa repositioning at fixation ng mga fragment o maaaring isagawa ang repositioning at fixation ng mga fragment sa pamamagitan ng extraoral o intraoral access.
Pagsusuri ng pansamantalang kapansanan sa kaso ng mga bali ng panga
Ang bawat mamamayan ay may karapatan sa pinansiyal na seguridad sa katandaan, sa kaso ng karamdaman, kabuuan o bahagyang pagkawala ng kakayahang magtrabaho, pati na rin ang pagkawala ng isang breadwinner.
Ang karapatang ito ay ginagarantiyahan ng social insurance ng mga manggagawa, empleyado at magsasaka, mga benepisyo para sa pansamantalang kapansanan at marami pang ibang anyo ng social security.
Ang pagkawala ng kapasidad sa pagtatrabaho pagkatapos ng pinsala ay isinasaad sa kaganapan ng kawalan ng kakayahan na magsagawa ng kapaki-pakinabang na gawain sa lipunan nang walang pinsala sa kalusugan at kahusayan sa produksyon.
Sa kaso ng mga bali ng panga, posible ang pansamantala at permanenteng pagkawala ng kapasidad sa pagtatrabaho, ang huli ay nahahati sa kumpleto at bahagyang.
Kung ang mga disfunction ng panga na pumipigil sa propesyonal na trabaho ay nababaligtad at nawawala sa paggamot, ang kapansanan ay pansamantala. Sa kaso ng kabuuang pansamantalang kapansanan, ang biktima ay hindi maaaring gumawa ng anumang trabaho at nangangailangan ng paggamot ayon sa regimen na inireseta ng doktor. Halimbawa, ang mga pasyenteng may bali sa panga sa talamak na panahon ng pinsala na may malubhang sakit na sindrom at dysfunction ay itinuturing na ganap na pansamantalang hindi pinagana.
Ang bahagyang pansamantalang kapansanan ay nakasaad sa mga kaso kung saan ang biktima ay hindi makapagtrabaho sa kanyang espesyalidad, ngunit maaaring magsagawa ng iba pang trabaho nang walang pinsala sa kalusugan, na nagsisiguro ng pahinga o isang katanggap-tanggap na pagkarga sa nasirang organ. Halimbawa, ang isang minero sa isang minahan na may bali sa ibabang panga, na may naantalang pagsasama-sama ng mga fragment, ay karaniwang hindi makapagtrabaho sa kanyang espesyalidad sa loob ng 1.5-2 buwan. Gayunpaman, pagkatapos ng pag-aalis ng mga talamak na phenomena 1.5 buwan pagkatapos ng pinsala, sa pamamagitan ng desisyon ng VKK, ang manggagawa ay maaaring ilipat sa mas madaling trabaho (para sa isang panahon na hindi hihigit sa 2 buwan): bilang isang hoist operator, isang charger sa isang lamp room, atbp. Kapag lumipat sa ibang trabaho dahil sa mga kahihinatnan ng isang bali ng panga, ang mga sertipiko ng bakasyon sa sakit ay hindi inisyu.
Ang isang ekspertong pagsusuri sa biktima ay dapat magsimula sa pagtatatag ng tamang diagnosis, na tumutulong na matukoy ang pagbabala sa trabaho. Minsan, na ginawa ang tamang diagnosis, hindi isinasaalang-alang ng doktor ang pagbabala sa trabaho. Bilang resulta, ang biktima ay maaaring napaaga sa trabaho, o kapag ang kanyang kakayahang magtrabaho ay naibalik, ang kanyang sick leave ay hindi makatwirang pinalawig. Ang una ay humahantong sa iba't ibang mga komplikasyon na nakakaapekto sa kalusugan at pagkaantala ng paggamot; ang pangalawa - sa hindi makatarungang paggastos ng mga pondo sa pagbabayad para sa sick leave.
Samakatuwid, ang pangunahing pamantayan ng kaugalian para sa pansamantalang pagkawala ng kapasidad sa pagtatrabaho ay isang kanais-nais na klinikal at nagtatrabaho na pagbabala, na nailalarawan sa pamamagitan ng kumpleto o makabuluhang pagpapanumbalik ng dysfunction ng panga bilang resulta ng pinsala at kapasidad sa pagtatrabaho sa isang medyo maikling panahon. Ang pagpapanumbalik ng kapasidad sa pagtatrabaho sa kaso ng mga bali ng panga ay nailalarawan sa antas ng pagpapanumbalik ng pag-andar ng nasirang panga, lalo na: mahusay na pagsasama-sama ng mga fragment sa tamang posisyon, pagpapanatili ng normal na dental occlusion, sapat na kadaliang kumilos sa temporomandibular joints, kawalan ng binibigkas na mga karamdaman ng dugo at sirkulasyon ng lymph, sakit at anumang iba pang mga karamdaman na nauugnay sa sirkulasyon ng nerbiyos ng lymph, sakit at anumang iba pang karamdaman.
Ang pansamantalang pagkawala ng kapasidad sa pagtatrabaho dahil sa mga bali ng panga ay maaaring sanhi ng mga pinsalang nauugnay sa trabaho at trauma sa tahanan. Ang pagtukoy sa sanhi ng pansamantalang pagkawala ng kapasidad sa pagtatrabaho dahil sa mga bali ng panga ay isa sa mga mahalagang gawain ng isang dentista, dahil kinakailangan upang malutas ang mga isyu na nangangailangan ng hindi lamang medikal kundi pati na rin ang legal na kakayahan.
Ang isang sakit ay itinuturing na nauugnay sa isang "pinsala sa industriya" sa mga sumusunod na kaso: habang gumaganap ng mga tungkulin sa trabaho (kabilang ang isang paglalakbay sa negosyo sa mga oras ng trabaho), habang nagsasagawa ng isang aksyon para sa interes ng isang negosyo o kumpanya, kahit na walang awtoridad nito; habang gumaganap ng mga tungkulin sa publiko o estado, gayundin kaugnay sa pagganap ng mga espesyal na pagtatalaga ng estado, unyon ng manggagawa o iba pang pampublikong organisasyon, kahit na ang mga pagtatalagang ito ay hindi nauugnay sa ibinigay na negosyo o institusyon; sa teritoryo ng isang negosyo o institusyon o sa ibang lugar ng trabaho sa mga oras ng pagtatrabaho, kabilang ang mga itinatag na pahinga, pati na rin sa oras na kinakailangan upang ayusin ang mga tool sa produksyon, damit, atbp bago ang simula at pagkatapos ng pagtatapos ng trabaho; malapit sa isang negosyo o institusyon sa mga oras ng pagtatrabaho, kabilang ang mga itinatag na pahinga, kung ang pagiging doon ay hindi sumasalungat sa mga patakaran ng itinatag na gawain; sa daan patungo sa trabaho o pauwi mula sa trabaho; habang ginagampanan ang tungkulin ng isang mamamayan na protektahan ang batas at kaayusan, iligtas ang buhay ng tao at protektahan ang ari-arian ng estado.
Upang maitatag ang sanhi ng pansamantalang kapansanan, kinakailangan ang isang ulat sa aksidente, na iginuhit kaagad at sa tamang anyo ng pangangasiwa ng negosyo kung saan nangyari ang aksidente. Dapat ipahiwatig ng ulat na ang aksidente ay nangyari sa panahon ng trabaho, ilarawan ang kalikasan nito, atbp. Sa kaso ng mga aksidente ng grupo, ang mga ulat ay dapat na iguhit para sa bawat biktima.
Ang isang kilos ay hindi maaaring gawin kung ang aksidente ay naganap sa daan papunta o mula sa trabaho. Sa mga kasong ito, kinakailangan na magkaroon ng isang sertipiko mula sa administrasyon ng transportasyon, isang ulat na iginuhit ng pulisya, isang sertipiko mula sa negosyo o institusyon kung saan nagtatrabaho ang biktima, na nagpapahiwatig ng oras ng pagsisimula at pagtatapos ng kanyang trabaho sa petsang ito, pati na rin ang isang sertipiko ng paninirahan.
Ang pinakamalaking paghihirap ay lumitaw kapag tinutukoy ang likas na katangian ng pagkawala ng kapasidad sa pagtatrabaho (pansamantala o permanente), pati na rin kapag itinatag ang petsa ng pagtatapos ng pansamantalang pagkawala ng kapasidad sa pagtatrabaho, na indibidwal para sa bawat pasyente.
Dapat itong isaalang-alang na sa ilang mga kaso ang panahon ng pansamantalang kapansanan ay hindi tumutugma sa panahon kung saan ang pasyente ay binibigyan ng sertipiko ng kawalan ng kakayahan (halimbawa, sa kaso ng isang pinsala sa tahanan, atbp.). Samakatuwid, upang makilala ang average na panahon ng kapansanan, kinakailangan upang tumpak na ipahiwatig ang panahon sa pagitan ng sandali ng pinsala at sa sandaling bumalik ang biktima sa trabaho.
Ang mga pasyente na may bali sa panga ay patuloy na ginagamot sa isang outpatient na batayan pagkatapos ng pagtatapos ng panahon ng paggamot sa inpatient, at hanggang sa maitatag ang kanilang grupong may kapansanan, ang pagkawala ng kakayahang magtrabaho ay dokumentado ng isang sertipiko ng kawalan ng kakayahan. Gayunpaman, ang panahon ng pagiging nasa isang sertipiko ng kawalan ng kakayahan para sa mga pasyente na kasunod na kinikilala bilang may kapansanan ay hindi maaaring makilala sa average na tagal ng pansamantalang pagkawala ng kakayahang magtrabaho. Ang panahong ito, bago ang paglipat ng pasyente sa kapansanan, ay tama na tinatawag na pre-disability period.
Kapag nagpapasya sa panahon ng pansamantalang kapansanan, kinakailangang isaalang-alang hindi lamang ang likas na katangian ng pinsala, kundi pati na rin ang propesyon ng pasyente, mga kondisyon sa pagtatrabaho at pamumuhay, at ang uri ng pinsala (trabaho o domestic pinsala, atbp.). Kaya, ang kakayahang magtrabaho ay naibalik nang pinakamabilis sa kaso ng medyo menor de edad na pinsala sa sports; sa kaso ng mga pinsala sa industriya at transportasyon, ang panahon ng pansamantalang kapansanan ay mas mahaba.
Upang ibukod ang posibleng paglala, ang layunin ng mga pamamaraan ng pananaliksik tulad ng palpation, mastication, radiography, at osteometry ay dapat na malawakang gamitin.
Ang panahon ng kapansanan para sa mga bali ng panga ay nakasalalay din sa mga katangian ng propesyon ng biktima: para sa mga manggagawa sa isip, ang pansamantalang kapansanan ay mas maikli kaysa sa mga taong nakikibahagi sa pisikal na paggawa; maaari silang paalisin sa trabaho 20-25 araw pagkatapos ng pinsala, patuloy na paggamot sa isang outpatient na batayan. Kasabay nito, ang mga pasyente na ang propesyon ay nauugnay sa patuloy na pag-igting at paggalaw ng mga kalamnan ng rehiyon ng maxillofacial (mga artista, lektor, musikero, guro, atbp.) Ay pinapayagan na bumalik sa trabaho pagkatapos lamang ng buong pagpapanumbalik ng pag-andar ng panga.
Ang panahon ng pansamantalang kapansanan ay lalong mahaba para sa mga pasyenteng nagsasagawa ng mabigat na pisikal na paggawa. Para sa grupong ito ng mga pasyente, ang sick leave ay pinalawig pagkatapos tanggalin ang mga fixing splints at device para sa isa pang 2-3 araw para sa ganap na pagbagay sa proseso ng pagnguya. Kung sila ay pinalabas upang gumana nang wala sa panahon, maaaring magkaroon ng mga komplikasyon (osteomyelitis, pag-refracture ng panga, atbp.). Bilang karagdagan, ang mga naturang pasyente ay madalas na hindi magawa ang buong dami ng mga pangunahing proseso ng trabaho. Halimbawa, ang mga manggagawa sa industriya ng karbon ay may mas mahabang panahon ng pansamantalang kapansanan kaysa sa mga manggagawa sa ibang mga propesyon, na dahil sa mga espesyal na detalye ng trabaho sa mga kondisyon sa ilalim ng lupa at ang likas na katangian ng mga pinsala, na kadalasang sinasamahan ng pinsala sa malambot na mga tisyu ng mukha.
Sa mga taong mahigit sa 50 taong gulang, ang tagal ng panahon ng pansamantalang kapansanan ay tumataas dahil sa paghina ng pagsasama-sama.
Ang pagsasama-sama ng mandibular fracture sa mga pasyente na may periodontitis ay tumatagal ng 1.5-2 na buwan. Sa mga pasyente na walang periodontitis, ito ay nangyayari sa average 3-4 na buwan pagkatapos ng pinsala. Ang mga kadahilanan sa kapaligiran ay dapat ding isaalang-alang kapag tinutukoy ang parehong tagal ng pag-aayos at ang panahon ng pansamantalang kapansanan.
Ang paggamit ng mga compression extrafocal na pamamaraan ng pagpapagamot ng mga bali ng panga sa kumbinasyon ng mga pangkalahatang epekto sa katawan at paggamot ng periodontitis, pati na rin ang napapanahong at nakapangangatwiran na mga lokal na orthopedic at surgical na mga hakbang na naglalayong muling iposisyon at ayusin ang mga fragment ng panga, ay nakakatulong upang mabawasan ang panahon ng pansamantalang kapansanan.
Kung sa talamak na panahon ng pinsala ang mga isyu sa pagsusuri ng kapasidad sa pagtatrabaho ay medyo madaling malutas, pagkatapos, kapag ang pasyente ay bumuo ng ilang mga komplikasyon (naantala ang pagsasama-sama ng mga fragment, contracture, ankylosis, atbp.), Ang mga paghihirap ay lumitaw sa pagtukoy ng panahon at uri ng pagkawala ng kapasidad sa pagtatrabaho ng biktima. Batay sa likas na katangian ng bali, ang klinikal na kurso nito at ang mga komplikasyon na naganap, dapat matukoy ng dental surgeon, hindi bababa sa humigit-kumulang, ang tagal ng pansamantalang pagkawala ng kapasidad sa pagtatrabaho ng biktima at gumawa ng tamang pagbabala sa trabaho, na siyang pamantayan para sa pagtatatag ng pansamantala o permanenteng kapansanan.
Ang pagbabala para sa trabaho ay maaaring paborable, hindi kanais-nais, o kaduda-dudang. Sa isang kanais-nais na pagbabala para sa trabaho, posible na ibalik ang kakayahang magtrabaho at ibalik ang biktima sa kanyang dati o katumbas na trabaho. Ang pagbabala para sa trabaho ay hindi kanais-nais sa mga kaso kung saan, bilang isang resulta ng pinsala o mga komplikasyon nito, ang biktima ay hindi maaaring magtrabaho sa kanyang espesyalidad at may pangangailangan na ilipat siya sa ibang trabaho na tumutugma sa kanyang estado ng kalusugan, o kapag ang biktima ay hindi makagawa ng anumang trabaho. Ang isang kaduda-dudang pagbabala para sa trabaho ay nangangahulugan na sa oras ng pagsusuri ay walang data na kinakailangan upang malutas ang isyu ng kinalabasan ng bali ng panga at ang posibilidad ng pagpapanumbalik ng kakayahang magtrabaho. Ang ilang mga paghihirap ay ipinakita ng pagbabala sa kaso ng naantala na pagsasama-sama ng mga bali ng panga na kumplikado ng traumatic osteomyelitis. Sa ilang mga kaso, sa paggamit ng kirurhiko, physiotherapeutic, at iba pang mga pamamaraan ng paggamot, ang pagsasanib ng mga fragment sa tamang posisyon ay nangyayari pa rin at ang kakayahang magtrabaho ay naibalik, sa iba, sa kabila ng paggamot, ang mga depekto sa buto ay nabuo na humahantong sa isang patuloy na pagkasira ng kapasidad sa trabaho.
Dapat pansinin na ang pagbabala sa paggawa ay malapit na nauugnay sa klinikal, nakasalalay dito, ngunit hindi palaging nag-tutugma dito. Kaya, kahit na may isang hindi kanais-nais na klinikal na kinalabasan ng mga bali ng panga (malunion na walang karamdaman sa kagat o may edentulous jaws), ang pagbabala sa paggawa ay maaaring maging kanais-nais, dahil ito ay tinutukoy hindi lamang sa pamamagitan ng anatomical na mga pagbabago, kundi pati na rin, higit sa lahat, sa antas ng pagpapanumbalik ng pag-andar, ang pagbuo ng mga compensatory device, ang propesyon ng biktima, pati na rin ang iba pang mga kadahilanan.
Pagsusuri ng pansamantalang kapansanan sa kaso ng mga bali ng mas mababang panga
Ang average na tagal ng pansamantalang kapansanan sa kaso ng mandibular fractures ay 43.4 araw. Ang oras ng pagbawi ng kapasidad sa pagtatrabaho ay depende sa lokasyon ng mga bali. Sa mga kaso ng mga bali sa lugar ng proseso ng condylar at ang sangay ng panga na may mahusay na pagkakahanay ng mga fragment ng buto, ang tagal ng panahon ng pansamantalang kapansanan ay minimal (36.6 araw). Ang mga bali ng naturang lokalisasyon ay karaniwang sarado at hindi nahawahan.
Ang pangunahing mga kadahilanan na nag-aambag sa mabilis na pagsasama-sama ay ang mahusay na suplay ng dugo sa buto sa lugar ng bali at ang pagkakaroon ng isang muscular sheath, na nagpapahintulot sa intermaxillary rubber traction na maalis sa ika-12-14 na araw. Ang maagang functional na paggamot ay nakakatulong upang mapabilis ang pagsasama-sama ng mga fragment ng panga.
Ang paggamot sa mga biktima na may mga bali at dislokasyon ng mga proseso ng condylar ng mas mababang panga ay nagpapakita ng malaking kahirapan, bilang isang resulta kung saan ang panahon ng pansamantalang kapansanan ng mga taong nakikibahagi sa pisikal na paggawa ay nasa average na 60 araw.
Upang masuri ang antas ng pagsasama-sama ng mga fragment ng panga, kapaki-pakinabang na gamitin ang EOM-01-ts echoosteometer na may dalas ng oscillation na 120±36 kHz. Ang tagapagpahiwatig ng echoosteometry kapag ginagamit, halimbawa, ang extrafocal device ng VA Petrenko et al. (1987) para sa paggamot ng condylar process fractures halos normalizes lamang sa ika-90 araw. Samakatuwid, malinaw na ang nabanggit na 60-araw na panahon, na dating itinatag sa "Mga Rekomendasyon sa Pamamaraan", ay napapailalim sa alinman sa siyentipikong katwiran o pagbabago, lalo na sa mga lugar ng radioisotope, industriyal at kemikal na kontaminasyon ng lupa, tubig, at mga produktong pagkain.
Sa mga kaso ng fractures ng lower jaw na may ngipin sa fracture gap, ang tagal ng panahon ng pansamantalang pagkawala ng kapasidad sa pagtatrabaho ay makabuluhang mas mahaba kaysa sa mga kaso ng fractures sa labas ng dental arch.
Sa kaso ng mga gitnang bali ng mas mababang panga, ang panahon ng pagbawi para sa kapasidad ng pagtatrabaho ay halos pareho sa kaso ng mga bali na naisalokal sa mga lateral na seksyon nito (44.2 araw).
Ang panahon ng pagbawi para sa mga solong bali ng mas mababang panga ay nasa average na 41.2 araw, para sa mga pasyente na may double fracture - 44.8 araw. Ang maramihang mga bali ng ibabang panga ay ang pinaka-malubha, dahil halos palaging may kasamang makabuluhang pag-aalis ng mga fragment, na maaaring nakausli sa oral cavity. Ang ganitong mga bali ay bukas at madaling kapitan ng impeksyon. Ang average na panahon ng pansamantalang kapansanan para sa kanila ay 59.6 araw.
Sa kaso ng comminuted fractures ng lower jaw, ang panahon ng pagbawi ng working capacity ay medyo mas mahaba kaysa sa linear fractures at katumbas ng 45.5 araw sa average.
Sa mga pasyente na may mandibular fracture na sinamahan ng concussion, ang average na panahon ng kapansanan ay tumataas sa 47.4 na araw. Ang tanong ng posibilidad ng pagpapalabas ng naturang mga pasyente mula sa ospital ay dapat na mapagpasyahan nang magkasama sa isang neurologist.
Ang panahon ng pagkawala ng kapasidad sa pagtatrabaho ay nakasalalay din sa mga pamamaraan na ginamit upang gamutin ang mga bali ng mas mababang panga. Ang panahon ng pagbawi ng kapasidad sa pagtatrabaho sa mga pasyente na may mga bali ng mas mababang panga na ginagamot ng mga di-kirurhiko na pamamaraan ay nasa average na 43.7 araw, sa pamamagitan ng mga pamamaraan ng kirurhiko - 41.3 araw. Ang pinakamababang panahon ng pagkawala ng pansamantalang kapasidad sa pagtatrabaho ay sinusunod sa paggamot ng mga bali ng mas mababang panga nang walang pag-aalis ng mga fragment na may self-hardening plastic caps (26.3 araw) at sling-shaped bandage ZI Urbanskaya (36.7 araw). Ang kapasidad sa pagtatrabaho ng mga biktima na may dental two-jaw aluminum splints na ginamit para sa paggamot ng fractures ng lower jaw ay naibalik sa ibang pagkakataon (pagkatapos ng 44.6 na araw).
Ang mga pangunahing dahilan para sa pagtaas sa panahon ng pagbawi ng kapasidad sa pagtatrabaho ay ang pangmatagalang intermaxillary fixation nang walang paggamit ng maagang functional na paggamot, kamag-anak na kadaliang mapakilos ng mga fragment, trauma sa interdental papillae ng gilagid sa pamamagitan ng wire splints, pag-loosening ng mga ngipin, atbp.
 [ 18 ]
[ 18 ]
Pagsusuri ng pansamantalang kapansanan sa kaso ng mga bali ng itaas na panga
Ang average na tagal ng panahon ng pansamantalang kapansanan dahil sa mga bali ng itaas na panga ay 64.9 araw.
Ang average na tagal ng panahon ng kawalan ng kakayahan para sa trabaho ay depende sa likas na katangian ng pinsala sa itaas na panga: sa kaso ng isang di-trabaho na pinsala ito ay 62.5 araw, at sa kaso ng isang pinsala sa trabaho - 68.3 araw.
Ang tagal ng kapansanan dahil sa pinsala ay tinutukoy sa isang tiyak na lawak ng kalubhaan ng pinsala. Ang pagbawi ng kapasidad sa pagtatrabaho dahil sa isang bali ng proseso ng alveolar ng maxilla ay nangyayari sa average sa loob ng 43.6 araw, at sa kaso ng isang bali ng katawan ng maxilla, ang average na panahon ng kapansanan ay 69.9 araw; ayon sa uri ng Le Fort I - 56.0 araw, ayon sa uri ng Le Fort II - 65.4 at ayon sa uri ng Le Fort III - 74.7 araw.
Sa hindi kumplikadong mga bali ng itaas na panga, ang panahon ng kawalan ng kakayahan para sa trabaho ay nasa average na 60.1 araw, at sa mga kumplikadong bali - 120-130 araw.
Ang isa sa mga tampok ng maxillary fractures ay ang kanilang pinagsamang kalikasan, dahil sa anatomical proximity ng facial at cerebral na bahagi ng bungo. Ang mga traumatikong pinsala sa mga buto ng bungo at utak ay hindi palaging sinusuri ng mga dentista, na negatibong nakakaapekto sa paggamot ng mga pasyente.
Ang mga panahon ng pansamantalang kapansanan para sa nakahiwalay at pinagsamang mga bali ng itaas na panga ay iba. Kaya, para sa isang bali ng itaas na panga na sinamahan ng isang concussion, ang mga ito ay 70.8 araw, na may kumbinasyon na may isang bali ng mas mababang panga, ang average na mga panahon ng kapansanan ay 73.3 araw, na may isang bali ng base ng bungo - 81.0 araw, na may isang bali ng vault ng bungo - 12.70, na may pinsala sa 12 ng bungo. bali ng iba pang mga buto - 89.5 araw.
Ang maraming bali ng mga buto ng mukha, bungo at puno ng kahoy ay nagreresulta sa pansamantalang kapansanan hanggang 87.5 araw.
Ang tagal ng pansamantalang kapansanan ay nakasalalay din sa mga pamamaraan ng paggamot ng mga bali sa itaas na panga. Kapag ginagamit ang mga orthopedic na pamamaraan ng paggamot sa mga pasyenteng may mga bali sa itaas na panga, ang average na tagal ng pansamantalang kapansanan ay 59.2 araw (55.4 para sa hindi kumplikado at 116.0 para sa mga kumplikadong bali), at kapag ginamit ang mga surgical na pamamaraan, ito ay 76.0 araw (69.3 para sa hindi kumplikado at 153.5 para sa kumplikado).
Ang mas mahabang panahon ng pansamantalang kapansanan na may mga surgical na pamamaraan ng paggamot sa bali ay dahil sa ang katunayan na ang mga ito ay ginagamit para sa pinakamalubhang pinsala, kapag ang mga orthopedic na pamamaraan ay hindi ipinahiwatig o hindi epektibo.
 [ 19 ]
[ 19 ]
Pagpaparehistro ng pansamantalang kapansanan
Ang isang dentista ay may karapatang mag-isyu ng sertipiko ng sick leave sa isang pasyente na may bali sa panga sa loob ng hindi hihigit sa anim na araw. Ang mga medical control commission (MCC) ay may karapatang palawigin ang sick leave certificate para sa mas mahabang panahon (para sa mga pasyenteng may pinsala, hanggang 10 araw sa isang pagkakataon), ngunit sa pangkalahatan ay hindi hihigit sa 4 na buwan mula sa petsa ng pinsala. Sa kasong ito, ang mga taong nag-awtorisa ng pagpapalawig ng sertipiko ng sick leave ay kinakailangang personal na suriin ang pasyente. Sa kaso ng isang pangmatagalang kurso ng sakit, ang mga naturang pagsusuri ay dapat isagawa nang hindi bababa sa isang beses bawat 10 araw, at kung kinakailangan, mas madalas, lalo na sa unang panahon pagkatapos ng pinsala.
Sa kaganapan ng pagkawala ng kakayahang magtrabaho dahil sa isang pinsala sa industriya, ang doktor ay nag-isyu ng isang sertipiko ng kawalan ng kakayahan para sa trabaho, na isang dokumento na nagpapatunay ng pansamantalang kawalan ng kakayahan para sa trabaho at nagbibigay ng karapatan sa nasugatan na partido na makatanggap ng mga benepisyo sa social insurance.
Sa kaso ng pagkawala ng kakayahang magtrabaho dahil sa isang pinsala sa tahanan, ang institusyong medikal ay naglalabas ng isang sertipiko ng kawalan ng kakayahan sa loob ng limang araw, at simula sa ikaanim na araw - isang sertipiko ng kawalan ng kakayahan. Kung sakaling ang taong nasugatan ay makipag-ugnayan sa doktor sa araw na siya ay nagtrabaho na sa trabaho, ang doktor, kung kinakailangan, ay nag-isyu ng isang sertipiko ng kawalan ng kakayahan, na itinatakda ito sa araw ng kahilingan, ngunit pinalaya ang nasugatan na tao mula sa trabaho lamang mula sa susunod na araw.
Ang mga pasyenteng may bali sa panga na ginagamot sa ospital ay binibigyan ng sick leave certificate sa paglabas, ngunit sa mga kaso ng mahabang pananatili sa ospital, ang isang sertipiko ng kawalan ng kakayahan para sa trabaho ay maaaring maibigay bago ang paglabas upang makatanggap ng sahod.
Kung ang kakayahan ng pasyente na magtrabaho ay naibalik bilang resulta ng paggamot sa inpatient, ang sertipiko ng sick leave ay sarado. Kung sakaling ang pasyente ay mananatiling incapacitated sa paglabas mula sa ospital dahil sa mga kahihinatnan ng bali, ang sick leave certificate ay hindi sarado sa ospital, ngunit isang kaukulang tala ay ginawa tungkol dito tungkol sa pangangailangan para sa outpatient na paggamot. Kasunod nito, ang sertipiko ng sick leave ay pinalawig ng dentista ng institusyong medikal at pang-iwas kung saan nagpapatuloy ang paggamot ng pasyente. Dapat tandaan na ang mga taong nakatanggap ng pinsala dahil sa pagkalasing o sa panahon ng mga aksyon dahil sa pagkalasing at nangangailangan ng paggamot sa outpatient at inpatient ay hindi binibigyan ng mga sertipiko ng sick leave.
Ang isyu ng pagpapalabas ng pasyente sa trabaho o pagre-refer sa kanya sa VTEK na may simple o kumplikadong bali ng itaas na panga ay napagpasyahan depende sa klinikal at pagbabala sa trabaho. Sa mga kaso kung saan, sa kabila ng lahat ng mga therapeutic na hakbang, ang klinikal at work prognosis ay nananatiling hindi kanais-nais at ang kapansanan sa kapasidad ng trabaho ay nagiging patuloy, ang mga pasyente ay dapat na i-refer sa VTEK upang matukoy ang pangkat ng kapansanan, halimbawa, sa kaso ng isang bali ng mas mababang panga na kumplikado ng osteomyelitis na may kasunod na pagbuo ng isang malaking depekto sa bone tissue at sa kaganapan ng restorative bone tissue na kailangan at sa kaganapan ng pag-opera ng buto. Sa ganitong mga kaso, ang napapanahong pagpapasiya ng grupong may kapansanan at ang pagpapalaya sa pasyente mula sa trabaho ay nagbibigay-daan para sa pagpapatupad ng isang buong hanay ng mga therapeutic na hakbang upang maibalik ang kalusugan ng biktima, pagkatapos nito ay maaari siyang magsagawa ng trabaho sa kanyang o anumang iba pang espesyalidad. Ang sertipiko ng kawalan ng kakayahan para sa trabaho ay sarado sa araw na inilabas ang konklusyon ng VTEK sa pagtatatag ng kapansanan, anuman ang mga sanhi at grupo nito.
Ang makatwirang trabaho ng mga taong may kapansanan ay napakahalaga, dahil ang magagawa na trabaho ay nag-aambag sa isang mas mabilis na pagpapanumbalik o kabayaran sa mga may kapansanan sa pag-andar, nagpapabuti sa pangkalahatang kondisyon ng mga taong may kapansanan at nagpapataas ng kanilang materyal na seguridad.
Minsan ang mga magkakatulad na sakit, na sa kanilang sarili ay hindi nagiging sanhi ng makabuluhang kapansanan sa kapasidad ng pagtatrabaho, nagpapalubha sa kondisyon ng pasyente at, kasama ang pangunahing sakit, ay nagiging sanhi ng mas malinaw na kapansanan ng mga pag-andar. Samakatuwid, kapag nagsasagawa ng pagsusuri sa kapasidad ng pagtatrabaho sa mga ganitong kaso, ang matinding pag-iingat at isang kritikal na diskarte ay kinakailangan upang masuri nang tama ang tiyak na bigat ng nasabing mga pagbabago sa usapin ng pagbawas o pagkawala ng kapasidad sa pagtatrabaho.

