Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
HPV type 45: ano ito at gaano ito mapanganib?
Huling nasuri: 04.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
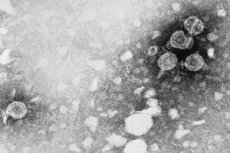
Ang pagkakaroon ng nabubuhay sa halos lahat ng kanilang buhay, sa edad na 50, ang isang tao ay karaniwang nakakakuha ng isang disenteng bagahe ng iba't ibang mga sakit. Ang ilan sa mga ito ay resulta ng mahinang nutrisyon, hindi malusog na pamumuhay, masamang gawi, atbp., ang iba ay nabuo sa ilalim ng impluwensya ng iba't ibang mga virus at impeksyon na pumapasok sa katawan ng tao at nagiging parasitiko sa loob nito. Ang ilang mga uri ng naturang mga virus, halimbawa, HPV type 45, na unang inilarawan noong 1987, ay pumukaw sa pag-unlad ng mga pathology sa kalusugan na nagbabanta sa buhay, na karaniwang tinatawag na oncological. At dahil tanging ang mga binigyan ng babala at may impormasyon lamang ang itinuturing na protektado, susubukan naming ibigay sa mambabasa ang pinakamataas na halaga ng kinakailangang impormasyon tungkol sa gayong mapanlinlang na virus.
Gaano kapanganib ang HPV type 45?
Ang HPV ay isang pagdadaglat para sa isang pathogenic factor na kilala natin bilang human papillomavirus o papillomavirus. Ito ay naroroon sa katawan ng isang malaking bilang ng mga tao, dahil ito ay may kakayahang lumipat mula sa isang tao patungo sa isang tao nang mabilis.
Ang papillomavirus ay ang sanhi ng paglaki ng balat na tinatawag ng mga tao na warts. Mukhang walang mapanganib tungkol dito, dahil ang mga warts ay hindi nakakapinsala sa kalusugan, na nagdudulot lamang ng ilang pisikal at sikolohikal na kakulangan sa ginhawa. Ngunit hindi ito ganoon kasimple.
Ang katotohanan ay ang human papilloma virus ay may maraming mga uri, na ang bawat isa ay nakakaapekto sa kalusugan ng tao sa iba't ibang paraan (ayon sa iba't ibang mga mapagkukunan, mula 100 hanggang 600 na mga strain, kaya naman kinailangan nilang bilangin). Para sa kadahilanang ito, ang iba't ibang uri ng virus ay nahahati sa 4 na klase, na nagpapahiwatig kung gaano mapanganib ang isang partikular na uri para sa mga tao.
Ang pinakaligtas na non-oncogenic na klase ng HPV ay kinabibilangan ng mga uri 1,2,4,5, 7, 10, 28, 41,53 at ilang iba pa. Ang mga virus na ito ay nagiging sanhi ng paglitaw ng mga bulgar, flat at plantar warts sa katawan, na halos hindi nagiging malignant neoplasms.
Ang mga uri ng HPV 3, 6, 11, 13, 32, 42, 44 at ilang iba pa ay itinuturing na mga kinatawan ng klase na may mababang panganib sa oncogenic. Iyon ay, ang patolohiya na nauugnay sa mga virus na ito na nakita sa mga unang yugto ay hindi nagiging isang problema sa oncological na may napapanahong at epektibong paggamot. Kung hindi, nananatili pa rin ang panganib na magkaroon ng cancer.
Ang HPV 30, 35, 52 at ilang iba pang uri ay isang klase ng katamtamang oncogenic na panganib. Ang mga uri ng virus na ito ay hindi palaging humahantong sa kanser, ngunit sa ilalim ng impluwensya ng hindi kanais-nais na mga kadahilanan sa paglipas ng panahon, ang sakit ay malamang na maging isang malignant na anyo.
Ang mga virus 16, 18, 31, 33, 39, 45, 50 at ilang iba pang uri ay itinuturing na mataas na oncogenic factor. Ang pagkakaroon ng mga virus na ito sa katawan ng tao ay lubhang mapanganib dahil sa mataas na posibilidad na magkaroon ng mga oncological pathologies.
Tayo'y maging tapat, ang pagkakaroon ng HPV type 45 sa katawan ay nagpapataas ng panganib ng benign neoplasms na maging malignant ng sampu-sampung beses, kahit na ang pinaka-oncogenic sa bagay na ito ay mga type 16 at 18 pa rin (halimbawa, ang HPV type 45 ay nakita sa 5% lamang ng mga kaso ng cervical cancer). Gayunpaman, hindi ito isang dahilan upang mag-panic, dahil mula sa sandaling ang virus ay pumasok sa katawan hanggang sa simula ng proseso ng cell malignization, higit sa isang taon ang karaniwang lumilipas. At kahit na pagkatapos, ang pagkabulok ng cell sa kasong ito ay nangyayari lamang sa ilalim ng angkop na mga kondisyon.
Ang HPV type 45 ay isa sa mga virus na may kakayahang magdulot ng pathological degeneration ng mga selula ng vaginal mucosa at cervix sa mga kababaihan. Nangangahulugan ito na ito ay nagiging isa sa mga pangunahing sanhi ng cervical cancer, at sa partikular na cervical cancer. Ngunit huwag isipin na kapag ang virus ay pumasok sa katawan, ito ay agad na magdudulot ng pag-unlad ng kanser. Ito ay isang mahabang proseso na nagaganap sa maraming yugto, mula sa pangunahing impeksiyon ng basal na layer ng epithelium hanggang sa hindi maibabalik na mga pagbabago sa istraktura nito, kapag ang mga selula ay nagsimulang hatiin nang hindi makontrol, at sa gayon ay tumataas ang bilang ng mga pathogenic clone. Mga 10 taon ang maaaring lumipas mula sa sandali ng impeksyon sa virus hanggang sa paglitaw ng mga malignant neoplasms laban sa background ng nabawasan na kaligtasan sa sakit.
Kaya, kung sumailalim ka sa mga regular na medikal na eksaminasyon, pagguhit ng atensyon ng doktor sa hitsura ng mga kahina-hinalang sintomas, tulad ng paglitaw ng warts at condylomas sa katawan, mga nagpapaalab na proseso sa panloob na mga babaeng genital organ, atbp., Maaari mong maiwasan ang paglipat ng sakit sa isang malignant na anyo.
Sa sandaling nasa katawan ng tao, ang papillomavirus ay nananatili doon sa mahabang panahon. Halos imposible na alisin ito mula sa katawan, dahil ang virus ay tumagos sa mga istruktura ng cellular at naninirahan doon nang mahabang panahon. Upang maiwasan ang pag-unlad ng mga sakit na dulot ng HPV, sapat na upang ipakilala ang virus sa isang hindi aktibong estado, na obserbahan ang mga karagdagang hakbang na pumipigil sa pagbabalik nito sa aktibong yugto.
Sa ilang mga kaso, pagkatapos ng ilang sandali, ang virus ay hindi nakita sa katawan kahit na walang paggamot. Ngunit kung ito ay nasuri ng 3 o higit pang beses sa isang taon dahil sa isang lumalalang sakit, ang panganib na magkaroon ng epithelial cancer ay tataas ng higit sa 10 beses.
Istraktura Uri ng HPV 45
Ang human papilloma virus ay ipinakita sa anyo ng mga spherical form na napakaliit na sukat. Ang diameter ng molekula ng HPV ay hindi hihigit sa 55 nm. Ang mga molekula ay may isang simpleng istraktura: isang core na naglalaman ng isang hugis-singsing na saradong DNA na binubuo ng 2 chain, at isang protina shell (capsid).
Ang DNA ng papillomavirus ay naglalaman ng dalawang uri ng mga gene: ang mga maaga, na itinalaga ng letrang E, at ang mga huli, na itinalaga ng letrang L. Ang E-genes ay may pananagutan sa paglilipat ng genetic na impormasyon (pagtitiklop ng genome) at mga pagbabago sa cell, at ang L-genes (mga rehiyon ng genome L1 at L2) ay lumahok sa pagbuo ng lamad ng cell. Sa pagitan ng mga rehiyong ito ay ang rehiyon ng pangmatagalang kontrol (LCR), na kinokontrol ang synthesis ng mga viral protein.
Ang mga protina E6 at E7 ay itinuturing na responsable para sa paglitaw ng mga malignant neoplasms. Ang mga ito ay may kakayahang mag-attach sa mga gene na bumubuo ng tumor (p53 at Rb), na nagiging sanhi ng pagbabagong-anyo ng cell at ang kanilang hindi makontrol na paghahati. Bukod dito, sa mga highly oncogenic na virus, ang naturang attachment ay nangyayari nang mas aktibo.
Ang pag-uuri ng HPV ayon sa uri ay batay sa katotohanan na ang iba't ibang mga strain ng virus ay may iba't ibang mga pagkakasunud-sunod ng E6 at L1 genes, dahil sa kung saan ang kanilang pag-uugali ay naiiba nang malaki: ang ilan ay hindi nagpapakita ng kanilang sarili sa anumang paraan sa buong buhay ng isang tao, ang iba ay nagiging sanhi ng paglitaw ng mga benign neoplasms, at ang iba, tulad ng HPV type 45, ay naghihikayat sa paglipat ng malignant na istraktura sa isang malusog na anyo ng katawan, at ang iba ay nagiging sanhi ng paglipat ng malignant na istraktura sa isang malusog na selula. nagiging sanhi ng kanilang malignization.
Ang ikot ng buhay ng anumang virus ay batay sa kaligtasan. At para magawa ito, kailangan nitong magparami ng maraming katulad na molekula na may parehong mga katangian (proseso ng pagtitiklop). Ang virus mismo ay hindi mabubuhay, samakatuwid, tumagos sa isang buhay na organismo, nagsisimula itong maghanap ng isang host cell, na bumubuo ng isang bagay na karaniwan dito. Ang shell ng protina ng virus ay maaaring magbigkis sa mga tiyak na protina ng host cell shell, kung saan ito ay bumubuo ng isang maliit na puwang kung saan ito tumagos sa loob. Ito ay batay sa materyal ng host cell na ang virus ay bumubuo ng mga supling nito.
Ang pagtitiklop ng cell ay nangyayari sa 2 yugto: una, ang chromosome set ay nadoble, at pagkatapos ay ang cell mismo ay nahahati sa ina at anak na babae. Kapag nahati ang cell, ang molekula ng anak na babae ay nakakakuha ng mga katangian ng molekula ng ina.
Ang pinsala sa DNA ng cell ay maaaring mangyari sa parehong yugto, at ito ay itinuturing na isang natural na aksidente. Ang programa ng cell ay tulad na may iba't ibang mga pinsala ang proseso ng pagtitiklop ay nasuspinde, at sa oras na ito ang p53 at Rb genes ay nagsisimulang magtama ng mga error. Ang attachment ng viral oncoproteins E6 at E7 sa kanila ay nakakagambala sa proseso, at ang cell division ay nagtatapos sa malignant mutations.
Sa prinsipyo, habang hindi mahanap ng virus ang host cell, ang E6 at E7 na mga protina ay nasa ilalim ng kontrol ng iba pang mga protina ng maaga at kontrol na rehiyon. Ngunit kapag nakapasok sila sa ibang kapaligiran, ang mga oncoprotein ay nawawalan ng kontrol at nagsisimulang aktibong mag-synthesize ng kanilang sariling uri. Sa kalaunan, ang sitwasyong ito ay humahantong sa isang pagkagambala sa paggana ng host cell.
Kapag tumagos sa host cell, ang virus ay maaaring umiral dito sa 2 anyo:
- Ang episomal form ay nailalarawan sa pamamagitan ng katotohanan na ang virus ay umiiral sa labas ng chromosome set ng cell, at samakatuwid ay hindi kayang baguhin ang mga katangian nito. Ang nakakahawang proseso sa kasong ito ay maaaring magpatuloy kapwa sa isang nakatagong (latent) na anyo at sa pagbuo ng mga benign warts at papillomas, na itinuturing na isang uri ng proteksiyon na reaksyon ng katawan.
- Ang pinagsama-samang anyo ay ang pagpapakilala ng virus sa chromosome set ng host cell, na humahantong sa pagbabago sa mga katangian nito at nalilito ang immune system ng tao, na hindi alam kung paano ituring ang gayong mga pormasyon at nawawalan ng kontrol sa kanilang dibisyon. Ang hindi makontrol na pagpaparami, hindi tipikal na mga selula ay nagdudulot ng paglaki ng tumor.
Sa pamamagitan ng paraan, tulad ng isang kababalaghan bilang neoplasia o tissue dysplasia ay maaaring obserbahan sa parehong anyo ng pagkakaroon ng HPV, habang ang isang benign proseso sa ilalim ng impluwensiya ng ilang mga kadahilanan ay maaaring sa anumang oras baguhin ang karakter nito sa malignant.
Mga ruta ng pagpasok ng HPV sa katawan ng tao
Ang human papillomavirus, anuman ang uri o strain nito, ay maaaring mabuhay at magparami lamang sa pamamagitan ng pag-parasit sa isang buhay na organismo. Ito ay may ilang mga paraan upang tumagos sa katawan.
Ang HPV type 45, bilang isa sa mga uri ng papillomavirus, ay maaaring pumasok sa katawan sa maraming paraan:
- sa panahon ng pakikipagtalik (ang virus ay nakukuha mula sa isang nahawaang tao sa pakikipagtalik sa kawalan ng proteksyon sa panahon ng anumang uri ng pakikipagtalik), ang posibilidad ng impeksyon ay higit sa 50%,
- ruta ng pakikipag-ugnay (paghawak sa maselang bahagi ng katawan at pagtatago ng carrier ng virus, pagsusuot ng kanyang damit, pakikipagkamay),
- ruta ng sambahayan: sa pamamagitan ng mga infected na instrumento (sa isang nail at dental salon, sa isang ospital kung ang kagamitan ay hindi maayos na naproseso, kapag gumagamit ng mga cosmetic instrument at hygiene item ng isang taong may papillomavirus, atbp.), sa pamamagitan ng hangin at tubig sa mga pampublikong lugar (swimming pool, sauna, gym),
- kapag dumadaan sa birth canal (maaaring mahawa ang sanggol mula sa ina kung mayroon siyang virus sa kanyang katawan sa oras ng kapanganakan). Sa ibang pagkakataon, ang ina ay maaaring magpadala ng HPV sa sanggol sa pamamagitan ng pakikipag-ugnayan, kadalasang hinahawakan ang hubad na katawan at ari ng sanggol,
- Mayroon ding posibilidad ng self-infection sa pamamagitan ng paglilipat ng mga virus cell sa ibang bahagi ng katawan (karaniwan ay sa panahon ng epilation o shaving, scratching the skin), ang mga medikal na manggagawa ay maaaring mahawa ng virus bilang resulta ng mga medikal na pamamaraan.
Gayunpaman, ang pinakakaraniwang sanhi ng impeksyon sa papillomavirus ay itinuturing na hindi protektadong pakikipagtalik sa mga taong nagdadala ng virus (kung minsan ay hindi ito nalalaman). Kasabay nito, ang virus na pumapasok sa katawan ay hindi nangangahulugang ito ay kinakailangang maging sanhi ng pag-unlad ng ilang patolohiya o malignant na proseso.
Kaya, para sa HPV type 45 na humantong sa pag-unlad ng oncopathology, isa o higit pang mga kadahilanan ng panganib ay dapat na naroroon:
- mahina ang kaligtasan sa sakit (sa turn, ang pagbaba sa immune response ng katawan at paglaban sa impeksyon, kabilang ang mga impeksyon sa viral, ay pinadali ng maraming sakit ng mga panloob na organo at immune pathologies, kakulangan ng mga bitamina sa katawan, masamang gawi, at nakaraang therapy na may cytostatics),
- ang pagkakaroon ng isang nakakahawang kadahilanan sa katawan (bakterya, fungi, mga virus) na nagdudulot ng mga nagpapaalab na proseso sa loob nito, ang espesyal na pansin ay dapat bayaran sa mga impeksiyon na nakukuha sa pakikipagtalik at mga gynecological pathologies (chlamydia, gonorrhea, bacterial vaginosis, atbp.),
- maagang pagsisimula ng sekswal na aktibidad, isang malaking bilang ng mga kasosyo sa sekswal, kung saan maaaring mga carrier ng virus, mga taong may cervical cancer, atbp.,
- hormonal imbalances (sa panahon ng pagbubuntis at menopause, sa panahon at bago ang regla, na may diabetes, pati na rin habang kumukuha ng mga steroid at hormone therapy) at mga metabolic na proseso sa katawan,
- pagpapahina ng regulasyon ng nerbiyos ng mga proseso na nagaganap sa katawan, sa ilalim ng impluwensya ng madalas na pagkapagod at pag-igting ng nerbiyos,
- mga medikal na pamamaraan sa maselang bahagi ng katawan,
- hereditary predisposition sa cancer (ang panganib na magkaroon ng cancer ay palaging mas mataas sa mga taong nagkaroon ng mga kaso ng cancer ng iba't ibang etiologies sa kanilang pamilya).
Mga sintomas
Ang human papillomavirus ay isang medyo mapanlinlang na anyo ng isang buhay na organismo na hindi maiisip ang buhay nang walang donor. Ngunit kahit na pumasok sa katawan ng tao, ang impeksyon sa virus ay maaaring kumilos nang iba depende sa kondisyon nito.
Ang anumang uri ng HPV ay nagiging sanhi ng paglitaw ng iba't ibang mga neoplasma (paglaki) sa balat at mauhog na lamad: warts, pointed at flat condylomas, papillomas, ngunit hindi lahat ng uri ng virus ay may kakayahang magdulot ng progressive tissue neoplasia (cancer). Ang HPV type 45 ay isang uri ng virus na may mga oncogenic na katangian.
Gayunpaman, ang ganitong uri ng human papillomavirus ay hindi palaging humahantong sa pag-unlad ng kanser. Ito ay nagkakahalaga ng pagsasabi na sa karamihan ng mga kaso, ang impeksiyon ng papillomavirus ay nangyayari sa isang nakatagong anyo, ibig sabihin, walang mga sintomas ng patolohiya. Posibleng matukoy ang mutation ng cell sa ilalim ng impluwensya ng virus sa pamamagitan lamang ng pagsusuri sa tissue ng laboratoryo.
Ang iba't ibang uri ng virus ay nagdudulot ng mga panlabas na sintomas sa iba't ibang bahagi ng katawan. Sa uri ng HPV 45, ang mga neoplasma ay matatagpuan sa balat at mauhog na lamad sa anal at genital area, gayundin sa mga integument ng internal genital organ sa mga kababaihan. Sa nakatagong anyo ng viral pathology type 45, ang pagkakaroon ng virus ay maaaring makita sa mga lamad ng cervix at puki, bagaman walang mga panlabas na pagbabago ang nabanggit.
Sa ilalim ng impluwensya ng mga nakakapukaw na kadahilanan, ang sakit ay maaaring maging subclinical, kapag lumitaw lamang ang indibidwal, hindi naipahayag na mga sintomas ng patolohiya. Ang mga pasyente ay maaaring magreklamo ng mga hindi kasiya-siyang sensasyon at pangangati sa bahagi ng ari, makaranas ng kakulangan sa ginhawa sa panahon ng pakikipagtalik at pag-ihi, at makatuklas ng mga kakaibang paglaki sa bahagi ng ari at anus. Sa ibang pagkakataon, ang mga katulad na neoplasma sa anyo ng mga pointed o flat (lalo na mapanganib) condylomas ay maaaring matagpuan sa panloob na ibabaw ng ari, cervix, at colon. Ang mga histological at cytological na pag-aaral ay nagpapakita ng pagkakaroon ng hyperkeratosis (tissue compaction), at sa ilang mga kaso, kahit na ang viral DNA ay napansin.
Sa lahat ng oras na ito, ang virus ay nasa mga selula ng tao, hindi nakikipag-ugnayan sa kanilang DNA, ngunit nagdudulot lamang ng pagtaas ng paglaganap ng mga limitadong lugar. Ngunit sa sandaling mabigo ang immune system, isinasama ng mga parasitic molecule ang kanilang DNA sa chromosome set ng host cell. Ang ika-3 yugto ng pag-unlad ng patolohiya ay nagsisimula - klinikal (pinagsamang anyo ng pagkakaroon ng virus).
Sa yugtong ito, posible na obserbahan ang isang pagbabago sa istraktura ng mga selula - koilocytosis, na isang palatandaan na ang dysplasia ng vaginal o cervical tissues ay sanhi ng human papilloma virus. Sa ngayon, ang mga histological studies at colposcopy ay hindi nagpapakita ng pagkakaroon ng mga malignant na selula, ngunit mayroong isang kapansin-pansing paglaganap ng mga tisyu sa mga maselang bahagi ng katawan.
Sa ika-4 na yugto ng patolohiya, ang mga espesyal na pagsusuri sa laboratoryo at colposcopy ay magpapakita ng pagkakaroon ng mga mutated na istruktura at mga selula ng kanser mismo, na, na humihiwalay mula sa lugar ng lokalisasyon, ay maaaring kumalat sa daloy ng lymph sa buong katawan (nagsasalakay na kanser).
Ngayon, ang iba pang mga sintomas ay idinagdag sa mga umiiral na, na nagpapahiwatig ng malubhang mga proseso ng pathological sa katawan: kahinaan, pagkahilo, pagkasira ng balat, madugong paglabas mula sa maselang bahagi ng katawan, sakit sa ibabang bahagi ng tiyan sa mga kababaihan. Ang mga katulad na sintomas ay maaaring maobserbahan sa yugto 3 ng pag-unlad ng isang impeksyon sa viral, at posible na matukoy kung ito ay dysplasia o kanser lamang sa tulong ng mga histological na pag-aaral, colposcopy at biopsy (ang huli ay itinuturing na pinaka-maaasahang paraan para sa pag-diagnose ng kanser).
HPV type 45 sa mga babae
Dahil ang impeksiyon ng HPV type 45 ay nangyayari kapwa sa pakikipagtalik at sa pamamagitan ng pakikipag-ugnayan, ang mga babae, lalaki, at maging ang mga bata ay maaaring "mahagi" nito. Ayon sa iba't ibang mga mapagkukunan, ang saklaw ng human papillomavirus ay mula 60 hanggang 90% ng populasyon, at ang kasarian ay hindi gumaganap ng isang mapagpasyang papel dito.
Gayunpaman, nabanggit na namin na para sa carrier ng virus na umunlad sa kanser, ang ilang mga kondisyon ay kinakailangan: nabawasan ang kaligtasan sa sakit, pagkamaramdamin sa stress, ang pagkakaroon ng mga nagpapaalab na pathologies (kadalasan na ginekologiko at venereal), hormonal imbalances. Ang pagkakaroon ng pag-aaral sa listahan ng mga kadahilanan na nakakapukaw ng sakit, madaling maunawaan na ang mga kababaihan ay mas madaling kapitan ng hindi gaanong impeksyon sa HPV (narito ang mga kasosyo ay nasa pantay na mga kondisyon), ngunit sa paglipat nito sa isang pinagsamang anyo na may pag-unlad ng mga malignant na proseso, lalo na, cervical cancer at vaginal mucosa.
Sa karamihan ng mga kaso, ang impeksyon sa viral ay nagtatago nang mahabang panahon sa katawan na apektado ng mga gynecological pathologies ng isang nagpapasiklab na kalikasan (vulvovaginitis, cervicitis, hindi tipikal na uri ng cervical erosion, o pseudo-erosion). Ang virus ay madalas na kasama ng mga impeksiyon na nakukuha sa pakikipagtalik (chlamydia, genital herpes, gonorrhea, atbp.).
Ang HPV type 45 sa mga kababaihan ay maaaring magpakita mismo sa mga sumusunod na sintomas complex:
- isang pandamdam ng pangangati o pagkasunog sa genital area na walang discharge, katangian ng candidiasis (fungal infection),
- ang hitsura ng masaganang, translucent, walang amoy na paglabas, kung minsan ay may mga bahid ng dugo,
- hindi kasiya-siya, kadalasang masakit na sensasyon kapag umiihi,
- kakulangan sa ginhawa at sakit sa panahon ng pakikipagtalik,
- paglaganap ng mga tisyu ng mga panloob na genital organ ng isang nagpapasiklab na kalikasan (condylomatosis),
- ang hitsura ng mga matulis na condylomas o flat masakit na mga pantal ng mapula-pula o puting kulay sa panloob at panlabas na genitalia, sa perineum, sa mauhog lamad ng malaking bituka,
- pagdurugo sa panahon ng isang gynecological na pagsusuri sa mga susunod na yugto dahil sa pagkagambala ng epithelial structure at pagkalagot ng mga sensitibong tisyu sa panahon ng mekanikal na epekto sa kanila.
Sa pamamagitan ng paraan, ang mga condylomas mismo ay hindi isang mapanganib na sintomas na nangangailangan ng kagyat na paggamot. Nagdudulot sila ng kakulangan sa ginhawa sa halip na pinsala. Gayunpaman, ito ay isang senyales na sintomas na hindi dapat balewalain sa anumang pagkakataon.
Ang pinaka-mapanganib na sintomas ng HPV ay dysplasia ng genital tissues, dahil ito ay itinuturing na precancerous na kondisyon. Ang virus ay maaaring maghintay ng mga dekada para sa tamang sandali upang ipakita ang mga pinaka-mapanirang katangian nito, at ang neoplasia ay isang angkop na kapaligiran para dito, sa sandaling humina ang immune system.
Ang HPV type 45 ay nabubuo sa panahon ng pagbubuntis sa parehong paraan tulad ng sa isang normal na estado. Gayunpaman, ang mga pagbabago sa hormonal sa katawan sa panahong ito ay maaaring mag-trigger ng pathogenetic na pag-unlad ng human papilloma virus, na puno ng cervical cancer.
Ang pagdadala ng virus at ang mga kahihinatnan nito ay hindi nakakaapekto sa kakayahang magkaroon ng anak, o ang proseso ng panganganak, o ang intrauterine development ng fetus at ang kalusugan nito. Ang bagay ay ang virus ay hindi nakakaapekto sa pag-andar ng reproduktibo ng tao at hindi maaaring dumaan sa placental barrier, na nakakaapekto sa mga tisyu ng sanggol, kahit na ang babae ay nasuri na may dysplasia o cervical cancer.
Kadalasan, ang impeksyon sa HPV type 45 ay hindi nangangailangan ng pagkakuha o iba't ibang komplikasyon. Tulad ng para sa mga bagong silang, tanging ang mga nakahiwalay na kaso ng mga sanggol na ipinanganak na may laryngeal papillomatosis ang naitala, at kung ang mga ina ay na-diagnose na may malawak na papillomatous rashes sa maselang bahagi ng katawan (contact route of infection transmission).
Ang mga kadahilanan ng panganib para sa HPV na maging isang seryosong patolohiya ay kinabibilangan ng edad na higit sa 35, ang pagkakaroon ng mga impeksiyon na nakukuha sa pakikipagtalik, mga pathology ng cervix, ovaries at puki, at mga estado ng immunodeficiency.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
HPV type 45 sa mga lalaki
Ang mga lalaki ay maaaring mahawaan ng HPV type 45 tulad ng mga babae, halimbawa, sa pamamagitan ng pakikipagtalik. At dahil maraming mga kinatawan ng populasyon ng lalaki ang polygamous at hindi gaanong nag-aalala tungkol sa kanilang kalusugan, ang posibilidad ng impeksyon sa virus ay tumataas pa, gayundin ang panganib na mahawa sa kanilang regular na kasosyo sa sekswal (kasintahan, kasintahan, asawa).
Ang mga lalaki ay hindi gaanong madaling kapitan sa mga kadahilanan ng stress, at ang hormonal imbalance ay nasuri sa kanila na napakabihirang, kaya ang pagkakataon na makakuha ng isang malubhang patolohiya laban sa background ng HPV ay medyo mas mababa kaysa sa mga kababaihan. Gayunpaman, kahit na ang mga lalaki ay hindi immune mula sa nabawasan na kaligtasan sa sakit laban sa background ng iba't ibang mga problema sa kalusugan at masamang pagmamana, at ang kanilang malawak na pagkahilig sa paninigarilyo at pag-inom ng mga inuming nakalalasing ay katumbas ng mga pagkakataon ng parehong kasarian para sa mga komplikasyon sa anyo ng kanser.
Ang uri ng HPV 45 ay lalong mapanganib sa mga tuntunin ng pag-unlad ng mga oncological pathologies, at hindi dapat isipin ng isa na ang kanser ay nagbabanta lamang sa mga kababaihan. Ang mga lalaki ay mayroon ding tiyak na panganib na magkaroon ng penile cancer na may hindi makontrol na paglaki ng tissue sa ilan sa mga lugar nito, bagama't mas mababa ito kaysa sa mga babae (average na oncogenicity). Sa kabutihang palad, ang patolohiya ay maaaring makita sa mga lalaki nang mas maaga kaysa sa mga kababaihan, na ang pangunahing mga genital organ ay nakatago sa loob.
Ang mga sintomas ng pag-unlad ng impeksyon sa papillomavirus sa mga lalaki ay maaaring isaalang-alang:
- kakulangan sa ginhawa sa ari (pangangati, ilang sakit),
- ang hitsura ng paglabas mula sa ari ng lalaki na hindi nauugnay sa bulalas,
- sakit sa panahon ng pakikipagtalik at pag-ihi,
- condylomatous eruptions sa genital area (karaniwan ay sa frenulum, ulo o foreskin ng ari) at perineum, pati na rin sa mauhog lamad ng anus at malaking bituka.
Ang kulay-abo o kulay-rosas na paglaki sa ari ay madaling masugatan, masaktan at magsisimulang dumudugo. Minsan nagsasama sila sa mga grupo, na lumilikha ng karagdagang kakulangan sa ginhawa. Laban sa background ng pinababang kaligtasan sa sakit, mayroong isang labis na paglaki ng mga epidermal na tisyu ng organ, kung saan ang mga selula ng kanser ay maaaring makita sa paglipas ng panahon (ang squamous cell carcinoma ay madalas na nasuri).
Diagnostics
Ang impeksyon sa HPV type 45 ay hindi isang sitwasyon na hindi dapat balewalain. Dahil sa pagkalat at mataas na oncogenicity ng virus na ito, pati na rin ang kakayahang umunlad sa kanser kapag ang mga panlaban ng katawan ay nabawasan, sa mga unang sintomas ng patolohiya ay inirerekomenda na makipag-ugnay sa naaangkop na doktor (para sa mga kababaihan, ito ay isang gynecologist, para sa mga lalaki, isang urologist) para sa konsultasyon at paggamot. Ito ay mas mabuti kung ang impeksyon sa papillary virus ay napansin sa isang maagang yugto sa panahon ng regular na medikal na eksaminasyon, habang hindi pa ito nagpapakita ng mga kakayahan nitong parasitiko.
Sa panahon ng diagnostic, kung pinaghihinalaan mo ang HPV ng isang mataas na oncogenic na uri, dapat mong limitahan ang lahat ng pakikipagtalik upang maiwasang mahawa ang iyong kapareha. Tandaan na mas madaling mahawa ng virus kaysa maalis ito.
Ang lahat ng mga diagnostic na hakbang na isinasagawa sa panahon at pagkatapos ng paunang pagsusuri ay naglalayong makilala ang mga oncologically mapanganib na mga uri ng virus, dahil imposibleng matukoy mula sa mga panlabas na pagpapakita kung aling uri ng virus ang nagdulot ng naobserbahang mga pagbabago sa epithelial. Para sa layuning ito, ang genotype ng virus, ang tagal ng presensya nito sa katawan ng tao at direkta sa site kung saan ang mga pagbabago sa mga tisyu ay nabanggit (penis sa mga lalaki, vagina at cervical canal sa mga kababaihan), ang pagkalat ng virus (ang bilang ng mga cell na apektado nito) ay tinutukoy. Mahalaga rin na matukoy kung gaano kalalim ang pagpasok ng virus sa mga selula at kung nagdulot ito ng mga pagbabago sa chromosomal.
Kung ang pagkakaroon ng mga oncogenic na virus ay pinaghihinalaang, ang mga cytological at histological na pagsusuri ay isinasagawa (pagsusuri ng isang smear na kinuha mula sa cervical canal sa mga babae o ang urethra sa mga lalaki). Kung mayroong neoplasia ng organ tissue, colposcopy (urethroscopy) gamit ang mga reagents kung saan sensitibo ang mga malignant na selula, at ang biopsy ng materyal ay sapilitan.
Ang mga tagahanga ng anal sex ay kailangan ding magbigay ng pahid mula sa anus.
Upang maitaguyod ang pagkakaroon ng virus at matukoy ang uri nito, ginagamit ang isang naa-access na paraan ng polydimensional chain reaction (PCR analysis). Ang materyal para sa pagsusuri ay isang pag-scrape ng mga epithelial cells ng cervical canal o urethra (sa kawalan ng mga sintomas), at sa pagkakaroon ng hindi pangkaraniwang paglabas, ginagamit ang mga ito bilang materyal (pahid).
Ang pagsusuri ng PCR ay nagbibigay-daan hindi lamang upang makita ang pagkakaroon ng HPV sa katawan, kundi pati na rin upang matukoy ang uri nito. Kaya, ang mga high oncogenic na uri ng virus, na kinabibilangan ng HPV type 45, ay medyo madaling matukoy sa materyal na pinag-aaralan.
Sa kasamaang palad, imposibleng matukoy ang antas ng pagpasok ng virus sa mga cell (viral load) gamit ang PCR analysis. Ang isang mas modernong paraan ng pananaliksik, ang pagsubok ng Daigen, ay nakakatulong upang makayanan ang gawaing ito. Ginagawa nitong posible na matukoy ang uri ng virus (tuklasin ang DNA ng HPV 45 at iba pang mga uri kasama ang kanilang mga katangiang katangian ng chromosomal set), ang mga quantitative indicator nito at clinical load. Bilang karagdagan, pagkatapos ng ilang oras, maaari mong malaman kung ano ang panganib ng pagkabulok ng mga epithelial cell sa mga malignant.
Mahalaga hindi lamang na tuklasin ang virus at kilalanin ito, ngunit upang matukoy din kung anong uri ng mga pagbabago sa mga epithelial cells ang mayroon ang pasyente, kung mayroong mga atypical na selula sa lugar ng neoplasia o kung ang proseso ay benign. Ang pagpili ng karagdagang regimen ng paggamot ay higit sa lahat ay nakasalalay dito.
Upang matukoy ang likas na katangian ng mga pagbabago sa mga epithelial cells, ginagamit ang paraan ng Papanicolaou (o PAP testing), sa tulong kung saan posible upang matukoy ang pagkakaroon ng mga macularized na selula sa cervical canal.
Batay sa mga resulta ng pagsubok, ang sumusunod na konklusyon ay ginawa:
- mga normal na selula lamang ang naroroon,
- malinaw na mga palatandaan ng isang nagpapasiklab na proseso,
- may mga solong kopya ng mga hindi tipikal na mga selula, na nangangailangan ng karagdagang pagsusuri para sa malignancy,
- mayroong sapat na bilang ng mga hindi tipikal na selula, na nagbibigay ng bawat dahilan upang maghinala ng oncology,
- Mayroong maraming mga hindi tipikal na mga cell, na nagpapahiwatig ng pag-unlad ng squamous cell carcinoma.
Ang mainam ay magsagawa ng mga pagsusuri sa Daigen at PAP nang sunud-sunod. Kung hindi posible na kumuha ng pagsubok sa Daigen, ito ay papalitan ng pagsusuri ng PRP.
Iba't ibang diagnosis
Isinasagawa ang mga differential diagnostic na may mga pathologies tulad ng molluscum contagiosum (impeksyon na dulot ng smallpox virus), micropapillomatosis (mas malambot na hindi nakakahawang mga pantal sa mga maselang bahagi ng katawan kumpara sa mga papillomas), perlas na papules sa ari ng lalaki (hindi nakakapinsalang neoplasms), seborrheic keratosis (benign pathology, carcinomal na hindi nauugnay sa pathology, carcinomal neoalignant sa patolohiya). impeksyon sa papillomavirus).
Kung may nakitang mga malignant na selula, ang mga pasyente ay ire-refer para sa konsultasyon sa isang oncologist o oncogynecologist.
Paggamot
Kapag ang impeksyon ng human papillomavirus ay pumasok sa katawan, sinusubukan nitong manatili doon magpakailanman, at dahil ang virus ay naka-embed sa mga cellular structure ng katawan, sa kasalukuyan ay imposibleng alisin ito mula doon. Ang tanging paraan ay ang ilagay ang virus sa isang dormant na estado.
Ang aktibidad ng virus ay maaaring pigilan ng sariling cellular immunity ng katawan, ngunit ang sakit ay mauulit pa rin. Ito ay pinaniniwalaan na ang pag-alis ng genital warts ay maaaring mabawasan ang panganib ng pagkabulok ng cell at makatulong na maiwasan ang paghahatid ng impeksyon sa isang sekswal na kasosyo. Gayunpaman, ang isang tiyak na panganib ay nananatili sa kasong ito.
Medyo mahirap alisin ang virus mula sa dugo ng tao, at hindi ito laging posible. Samakatuwid, ang mga mas epektibong hakbang ay itinuturing pa ring pagpapataas ng cellular immunity, pag-alis ng mga neoplasma, at paggamot sa cervical erosion at dysplasia sa mga kababaihan.
Ang pag-alis ng mga genital warts at condylomas ay maaaring gawin gamit ang ilang mga pamamaraan:
- electrocoagulation o electroexcision (cauterization ng mga paglaki na may kuryente, posible ang mga relapses),
- pagtanggal ng laser (ang pinaka-epektibong paraan),
- radio wave coagulation (pinapayagan ka ring mapupuksa ang mga paglaki sa maselang bahagi ng katawan magpakailanman),
- pagkakalantad sa mga lokal na kemikal,
- surgical removal (pinaka madalas na ginagawa para sa malalaking condylomas, lalo na epektibo para sa cancer-hazardous neoplasms na dulot ng HPV type 45 at mga katulad na anyo ng human papillomavirus).
Ang cryodestruction ay ginagamit lamang sa mga kaso kung saan ang mga neoplasma ay maliit sa laki at kakaunti ang mga ito.
Ang mga pamamaraan ay isinasagawa sa ilalim ng lokal o pangkalahatang kawalan ng pakiramdam.
Kung walang mga panlabas na pagpapakita ng sakit, ang paggamot ay hindi isinasagawa sa lahat; inirerekumenda lamang ang pag-inom ng mga immunostimulant, na makakatulong na panatilihing kontrolado ang virus.
Kung ang mga matulis o flat cancer-hazardous growths ay matatagpuan sa maselang bahagi ng katawan ng mga pasyente, pagkatapos ay bilang karagdagan sa kanilang pag-alis, ang systemic antiviral therapy at pagpapalakas ng immune system na may naaangkop na paraan ay isinasagawa.
Ang mga layunin ng drug therapy ay itinuturing na: pagkasira ng HPV type 45 DNA at pagpapalakas ng mga depensa ng katawan upang mapakilos ang mga ito upang labanan ang impeksyon sa viral.
Upang labanan ang virus at maiwasan ang mga relapses ng sakit, na posible kahit na matapos ang pag-alis ng condylomas at warts, ginagamit ang mga antiviral na gamot: Panavir, Acyclovir, Zorirax, Viferon, Groprinosin. Mabuti kung ang mga gamot ay may iba't ibang anyo ng pagpapalabas, upang posibleng makaapekto sa virus mula sa lahat ng panig (lokal at sistematikong paggamot).
Bilang immunostimulants, maaari mong gamitin ang mga gamot na "Immunal", "Immunomax", "Lavomax", tincture ng echinacea o eleutherococcus, bitamina complexes.
Sa pamamagitan ng paraan, maraming mga gamot ay may parehong antiviral at immunomodulatory effect, na ginagawang posible na epektibong malutas ang problema ng HPV therapy.
Kadalasan, ang isang bacterial infection ay sumasali sa isang viral infection, na malamang na ipinahiwatig ng isang nagpapasiklab na proseso sa puki at cervical canal ng cervix. Sa kasong ito, ang antibiotic therapy ay isinasagawa muna, at pagkatapos ay antiviral na paggamot.
Kung ang mga malignant na selula ay napansin sa lugar ng tissue neoplasia, depende sa yugto ng patolohiya, gagamitin ang surgical treatment (modified radical hysterectomy plus lymphadenectomy ng pelvic lymph nodes upang maiwasan ang pagkalat ng mga proseso sa loob ng katawan), chemotherapy at radiation therapy.
Ang paggamot sa mga panlabas na condylomas na dulot ng HPV type 45 ay maaari ding isagawa gamit ang mga katutubong pamamaraan (pagkatapos kumonsulta sa isang doktor). Upang alisin ang mga neoplasma, gumamit ng sariwang celandine juice (lubricate ang condylomas 6 hanggang 12 beses sa isang araw) o langis batay sa halaman na ito (ihalo ang pantay na bahagi ng durog na halaman at langis ng gulay at mag-iwan ng 1 buwan sa isang madilim na lugar, lubricate ang mga paglaki 2-3 beses sa isang araw).
Maaari ka ring mag-lubricate ng condylomas at warts na may dandelion o Kalanchoe juice.
Para sa panloob at panlabas na papilloma-like growths, maaari kang kumuha ng sabaw ng mga halamang gamot (lemon balm, horsetail, plantain, nettle plus dandelion root). Ang mga damo ay durog at halo-halong sa pantay na sukat. 1 tbsp. ng koleksyon ay ibinuhos ng 1 baso ng tubig, pagkatapos kung saan ang komposisyon ay dinala sa isang pigsa at pinananatiling 10 minuto. Pagkatapos alisin mula sa init, ang decoction ay inilalagay sa isang mainit na lugar sa loob ng 3 oras, pagkatapos nito ay maaari itong kunin nang pasalita isang oras bago kumain ng 3 beses sa isang araw. Isang solong dosis - 3 tbsp.
Ang anumang katutubong paggamot ay pinahihintulutan lamang pagkatapos ng konsultasyon sa isang doktor. Ang paggamit nito ay pinahihintulutan sa loob ng balangkas ng tradisyonal na paggamot.
Ang pagiging epektibo ng paggamot ay sinusubaybayan isang beses bawat anim na buwan hanggang isang taon sa pamamagitan ng pagkuha ng mga cytological at histological na pagsusuri, pati na rin ang pagsuri sa pagkakaroon ng virus gamit ang PCR at PAP tests.
Pag-iwas Uri ng HPV 45
Ang saklaw ng impeksyon ng papillomavirus ay humigit-kumulang 6-9 na tao sa 10, depende sa rehiyon ng paninirahan. Ang ganitong malawak na impeksiyon ay nagpapaisip sa iyo tungkol sa kung paano protektahan ang iyong sarili mula sa impluwensya nito.
Sa kasalukuyan, ang mga siyentipiko ay nakabuo ng mga bakuna na pumipigil sa pag-unlad ng kanser sa ari ng babae at lalaki. Ang mga bakunang Gardasil at Cervarix ay nagpapagana sa immune system upang labanan ang mga virus na nagdudulot ng kanser, ngunit ang uri 45 ay hindi kasama sa kanilang listahan. Nang maglaon, napabuti ang Gardasil (ang binagong bakuna ay tinatawag na Gardasil 9), at ngayon ay maaari nitong sirain kahit na HPV type 45.
Kadalasan, ang mga teenager na hindi pa aktibo sa pakikipagtalik ay nabakunahan, ibig sabihin ay malamang na walang HPV virus sa kanilang katawan. Karamihan sa mga nasa hustong gulang ay mga carrier na ng virus, kaya ang pagbabakuna ay posible lamang na may negatibong resulta ng pagsusuri sa HPV.
Ang iba pang mga hakbang para maiwasan ang human papilloma virus ay kinabibilangan ng mga panuntunan na pumipigil sa impeksiyon at pagpapabuti ng immune system:
- nililimitahan ang pakikipagtalik sa isang pinagkakatiwalaang kapareha,
- mahigpit na kalinisan sa kamay at balat,
- pagkuha ng mga bitamina complex at immunostimulating na gamot (para sa pag-iwas, mas mahusay na gumamit ng mga herbal na infusions),
- napapanahong paggamot ng mga nagpapaalab na pathologies sa katawan (lalo na ang mga ginekologiko) at mga sakit na nagpapababa ng kaligtasan sa sakit (ARI, ARVI, trangkaso, gastrointestinal pathologies, atbp.).
- isang balanseng diyeta na mayaman sa mga bitamina at mineral na kinakailangan para sa katawan upang gumana,
- malusog na aktibong pamumuhay,
- nililimitahan ang sikolohikal na stress (na hindi palaging posible) at ang kakayahang tumugon nang tama sa mga kadahilanan ng stress.
Mahalagang tandaan na kung walang malakas na immune system, imposibleng epektibong labanan ang virus. Samakatuwid, ang espesyal na pansin ay kailangang bayaran sa immune system sa buong buhay.
Pagtataya
Tulad ng para sa pagbabala para sa mga carrier ng virus, sa kabila ng mataas na oncogenicity ng HPV type 45, maaari itong labanan nang matagumpay. Ang pag-unlad ng kanser sa ilalim ng impluwensya ng papillomavirus ay medyo mahaba (mga 5-10 taon), bilang karagdagan, ang mga sintomas ng pamamaga at impeksyon sa viral ay lumilitaw nang mas maaga, na nagbibigay ng magagandang pagkakataon upang maiwasan ang paglipat ng sakit sa isang malignant na anyo. Ang pangunahing bagay ay hindi pagpapabaya sa patolohiya at mahigpit na sundin ang mga tagubilin ng doktor, kapwa sa mga tuntunin ng diagnosis at therapy.

