Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Nakaugalian na Hindi Sinasadyang Pagbubuntis - Mga Sanhi
Huling nasuri: 04.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
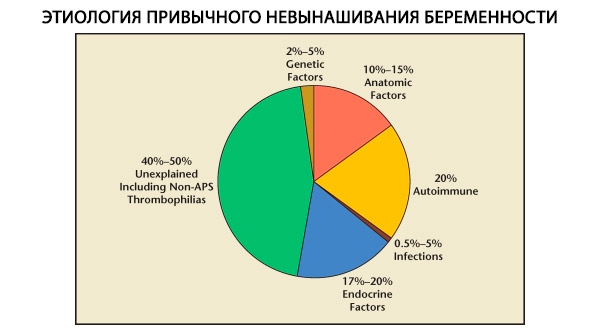
Sa istraktura ng mga nakagawiang pagkawala ng pagbubuntis, ang genetic, anatomical, endocrine, immunological at nakakahawang mga kadahilanan ay nakikilala. Kapag ang lahat ng mga sanhi sa itaas ay hindi kasama, isang grupo ng mga pasyente ang nananatili kung saan ang pinagmulan ng nakagawiang pagkakuha ay hindi malinaw (idiopathic miscarriages). Ayon kay C. Coulam et al. (1996), 80% ng idiopathic miscarriages ay batay sa hindi nakikilalang immune disorder.
Walang nakakumbinsi na katibayan na ang endometriosis ay nagdudulot ng paulit-ulit na pagkakuha, o na ang medikal o surgical na paggamot ng endometriosis ay binabawasan ang saklaw ng paulit-ulit na pagkakuha.
Ayon sa kasalukuyang mga konsepto, bilang karagdagan sa genetic at bahagyang nakakahawang mga sanhi na humahantong sa pagbuo ng isang abnormal na embryo, ang pagpapatupad ng nakakapinsalang epekto ng iba pang mga kadahilanan (anatomical, endocrine, immunological) ay binubuo sa paglikha ng isang hindi kanais-nais na background para sa pagbuo ng isang genetically complete fertilized egg, na humahantong sa pag-ubos ng reserbang kapasidad ng cessogenesis ng pag-unlad (embryo). Ang mga kritikal na panahon sa unang trimester ng pagbubuntis ay kinikilala bilang 6-8 na linggo (pagkamatay ng embryo) at 10-12 na linggo (pagpapaalis ng fertilized egg).
 [ 1 ]
[ 1 ]
Mga genetic na sanhi ng nakagawiang pagkakuha
Ang mga genetic na kadahilanan ay bumubuo ng 3-6% ng mga sanhi ng nakagawiang pagkakuha. Sa kalat-kalat na pagwawakas ng pagbubuntis sa unang trimester, humigit-kumulang 50% ng mga pagpapalaglag ay may mga abnormalidad sa chromosomal. Karamihan sa mga ito (95%) ay mga pagbabago sa bilang ng mga chromosome - monosomy (pagkawala ng isang chromosome), trisomy (ang pagkakaroon ng karagdagang chromosome), na resulta ng mga error sa meiosis, pati na rin ang polyploidy (isang pagtaas sa komposisyon ng chromosome ng isang buong haploid set), na nangyayari kapag ang isang itlog ay na-fertilize ng dalawa o higit pang mga itlog. Sa sporadic miscarriages, ang trisomy ay madalas na nakatagpo - 60% ng lahat ng mga mutasyon (pinakadalas sa chromosome 16, pati na rin 13, 18, 21, 22), sa pangalawang lugar sa dalas ay Shereshevsky-Turner syndrome (chromosome 45 X0) - 20%, ang natitirang 15% ay ang natitira sa polypeloid triply.
Sa kaso ng isang pagbabago sa bilang ng mga chromosome sa isang pagpapalaglag, ang pagsusuri ng karyotype ng mga magulang ay kadalasang hindi nagbubunyag ng anumang patolohiya at ang posibilidad ng isang chromosomal na sakit ng fetus sa panahon ng kasunod na pagbubuntis ay 1%. Sa kaibahan, kapag sinusuri ang mga pagpapalaglag sa mga mag-asawa na may nakagawiang pagkakuha, ang mga pagbabago sa istruktura sa mga chromosome (intra- at interchromosomal) ay sinusunod sa 3-6% ng mga kaso. Kapag sinusuri ang karyotype ng mga magulang, ang balanseng chromosomal rearrangements ay matatagpuan sa 7% ng mga kaso. Kadalasan, ang mga ito ay reciprocal translocations, kung saan ang isang segment ng isang chromosome ay matatagpuan sa lugar ng isa pang segment ng isang non-homologous chromosome, pati na rin ang mosaicism ng sex chromosome, inversion at detection ng chromosome sa anyo ng isang singsing. Sa kaso ng pagkakaroon ng gayong mga muling pagsasaayos sa isa sa mga mag-asawa, ang mga proseso ng pagpapares at paghihiwalay ng mga kromosom ay nahahadlangan sa panahon ng meiosis, na nagreresulta sa pagkawala (pagtanggal) o pagdodoble (pagdoble) ng mga seksyon ng kromosoma sa mga gametes. Nagreresulta ito sa tinatawag na hindi balanseng chromosomal rearrangements, kung saan ang embryo ay alinman sa nonviable o nagsisilbing carrier ng isang malubhang chromosomal pathology. Ang posibilidad na magkaroon ng isang bata na may hindi balanseng chromosomal abnormalities sa pagkakaroon ng balanseng chromosomal rearrangements sa karyotype ng isa sa mga magulang ay 1-15%. Ang mga pagkakaiba sa data ay nauugnay sa likas na katangian ng mga muling pagsasaayos, ang laki ng mga segment na kasangkot, ang kasarian ng carrier, at family history.
Mga diagnostic
Anamnesis
- Mga namamana na sakit sa mga miyembro ng pamilya.
- Pagkakaroon ng congenital anomalya sa pamilya.
- Pagsilang ng mga batang may mental retardation.
- Ang pagkakaroon ng kawalan ng katabaan at/o pagkakuha ng hindi kilalang pinanggalingan sa mag-asawa o sa mga kamag-anak.
- Pagkakaroon ng hindi malinaw na mga kaso ng perinatal mortality.
Mga espesyal na pamamaraan ng pananaliksik
- Ang isang pag-aaral ng karyotype ng mga magulang ay partikular na ipinahiwatig para sa mga mag-asawa sa pagsilang ng isang bagong panganak na may mga depekto sa pag-unlad bilang karagdagan sa isang kasaysayan ng pagkakuha, pati na rin sa mga kaso ng nakagawiang pagkakuha sa mga unang yugto ng pagbubuntis.
- Cytogenetic analysis ng aborsyon sa mga kaso ng patay na panganganak o neonatal mortality.
Mga indikasyon para sa konsultasyon sa iba pang mga espesyalista
Kung ang mga pagbabago sa karyotype ay napansin sa mga magulang, ang isang konsultasyon sa isang geneticist ay kinakailangan upang masuri ang antas ng panganib ng pagkakaroon ng isang bata na may patolohiya o, kung kinakailangan, upang magpasya sa isyu ng pagbibigay ng isang itlog o tamud.
Karagdagang pamamahala ng pasyente
Kung ang mag-asawa ay may pathological karyotype, kahit na sa isa sa mga magulang, inirerekomenda na magsagawa ng prenatal diagnostics sa panahon ng pagbubuntis - chorionic biopsy o amniocentesis - dahil sa mataas na panganib ng mga karamdaman sa pag-unlad sa fetus.
Anatomical na sanhi ng nakagawiang pagkakuha
Ang mga anatomikong sanhi ng nakagawiang pagkakuha ay kinabibilangan ng:
- congenital anomalya sa pagbuo ng matris (kumpletong pagdodoble ng matris; bicornuate, saddle-shaped, unicornuate uterus; bahagyang o kumpletong intrauterine septum);
- nakuha anatomical defects;
- intrauterine adhesions (Asherman's syndrome);
- submucous uterine fibroids;
- isthmic-cervical insufficiency.
Ang dalas ng anatomical anomalya sa mga pasyente na may nakagawiang pagkakuha ay mula 10 hanggang 16%. Ang dalas ng paglitaw ng mga malformations ng matris na maaaring magresulta sa pagkakuha (ngunit hindi kawalan) na may kaugnayan sa lahat ng mga malformations ng matris ay ang mga sumusunod: bicornuate uterus - 37%, saddle-shaped uterus - 15%, intrauterine septum - 22%, kumpletong pagdodoble ng matris - 11%, unicornuate uterus - 4.4%.
Diagnosis ng nakagawiang pagkakuha
Anamnesis
Sa kaso ng anatomical pathology ng matris, ang mga huli na pagtatapos ng pagbubuntis at napaaga na mga kapanganakan ay mas madalas na sinusunod, gayunpaman, na may pagtatanim sa intrauterine septum o malapit sa myomatous node, ang maagang pagwawakas ng pagbubuntis ay posible rin.
Para sa isthmic-cervical insufficiency, ang pathognomonic sign ay kusang pagwawakas ng pagbubuntis sa ikalawang trimester o maagang napaaga na kapanganakan, na medyo mabilis at may kaunting sakit.
Sa kaso ng malformations ng matris, ito ay kinakailangan upang bigyang-pansin ang anamnestic indications ng patolohiya ng urinary tract (madalas na kasama ng congenital anomalya ng matris) at ang likas na katangian ng pag-unlad ng panregla function (indications ng hematometra na may isang gumaganang paunang sungay ng matris).
Mga espesyal na pamamaraan ng pagsusuri
- Sa kasalukuyan, ang hysterosalpingography ay ginaganap upang magtatag ng diagnosis, na nagpapahintulot sa pag-aaral ng hugis ng uterine cavity, pagkilala sa pagkakaroon ng submucous fibroids, adhesions, septa, at pagtukoy ng patency ng fallopian tubes. Upang masuri ang patolohiya ng matris, makatuwiran na magsagawa ng hysterosalpingography sa panahon sa pagitan ng regla at obulasyon, ibig sabihin, sa unang yugto ng panregla cycle pagkatapos ng pagtigil ng madugong paglabas (ika-7-9 na araw ng cycle). Upang masuri ang isthmic-cervical insufficiency, ang pag-aaral ay isinasagawa sa ikalawang yugto ng menstrual cycle (18-20th day) upang matukoy ang kondisyon ng panloob na os ng cervix. Bago magsagawa ng hysterosalpingography, kinakailangan upang ibukod ang mga nagpapaalab na sakit ng mga pelvic organ o gamutin ang mga ito.
- Ang hysteroscopy ay naging laganap sa mga nakaraang taon at naging pamantayang ginto para sa pag-diagnose ng intrauterine pathology. Gayunpaman, dahil sa mas mataas na gastos nito kumpara sa hysterosalpingography, ang pamamaraan ay ginagamit sa mga kababaihan na may indikasyon ng intrauterine pathology batay sa paunang data ng ultrasound. Maaaring gamitin ang hysteroscopy upang suriin ang lukab ng matris, matukoy ang likas na katangian ng intrauterine pathology, at, kung ang mga kinakailangang kagamitan (resectoscope) ay magagamit, magsagawa ng minimally invasive surgical treatment - pag-alis ng mga adhesions, submucous myoma nodes, at endometrial polyps. Kapag nag-aalis ng intrauterine septum, ang kagustuhan ay ibinibigay sa hysteroresectoscopy na may laparoscopic control, na pumipigil sa posibilidad ng pagbubutas ng pader ng matris.
- Ang ultratunog ay isinasagawa sa unang yugto ng menstrual cycle, na nagbibigay-daan para sa isang presumptive diagnosis ng submucous uterine myoma, intrauterine adhesions, at sa ikalawang yugto ng cycle - upang makilala ang isang intrauterine septum at isang bicornuate uterus. Ang pamamaraang ito ay partikular na kahalagahan sa mga unang yugto ng pagbubuntis, kapag ang pagiging sensitibo nito sa pag-diagnose ng mga kondisyong ito ay 100%, at ang pagtitiyak nito ay 80%. Sa labas ng pagbubuntis, ang diagnosis ay nangangailangan ng karagdagang kumpirmasyon ng iba pang mga pamamaraan.
- Itinuturo ng mga dayuhang may-akda ang bentahe ng sonohysterography (ultrasound gamit ang transvaginal sensor na may paunang pagpapakilala ng 0.9% sodium chloride solution sa uterine cavity) kaysa sa hysterosalpingography, dahil pinapayagan nito ang differential diagnostics sa pagitan ng intrauterine septum at ng bicornuate uterus. Sa sonohysterography, posible hindi lamang pag-aralan ang hugis ng cavity ng matris, kundi pati na rin upang matukoy ang pagsasaayos ng fundus ng katawan ng matris. Sa ating bansa, ang pamamaraang ito ay hindi naging laganap.
- Sa ilang kumplikadong mga kaso, ang MRI ng mga pelvic organ ay ginagamit upang i-verify ang diagnosis. Ang pamamaraan ay nagbibigay-daan sa pagkuha ng mahalagang impormasyon sa kaso ng mga anomalya sa pag-unlad ng matris na sinamahan ng hindi tipikal na pag-aayos ng mga organo sa pelvis. Mahalaga ang MRI sa kaso ng isang pasimulang sungay ng matris upang magpasya kung ipinapayong alisin ito. Ang pangangailangan na alisin ang pasimulang sungay ng matris ay nangyayari sa kaso ng koneksyon nito sa tubo at obaryo upang maiwasan ang pagbuo at pag-unlad ng fertilized na itlog sa loob nito. Ang pagwawakas ng pagbubuntis sa kaso ng mga anatomical na anomalya ng matris ay maaaring nauugnay sa hindi matagumpay na pagtatanim ng fertilized egg (sa intrauterine septum, malapit sa submucous myoma node), hindi sapat na pagbuo ng vascularization at pagtanggap ng endometrium, malapit na spatial na relasyon sa uterine cavity (halimbawa, sa kaso ng cavity myoma node), madalas na pagkasira ng cavity at myoma. mga hormonal disorder.
Paggamot ng nakagawiang pagkakuha
Paggamot sa kirurhiko
Sa pagkakaroon ng intrauterine septum, submucous myoma nodes at adhesions, ang pinaka-epektibong surgical treatment ay sa pamamagitan ng hysteroresectoscopy. Ang dalas ng mga kasunod na pagkakuha sa grupong ito ng mga kababaihan pagkatapos ng paggamot ay 10% kumpara sa 90% bago ang operasyon. Kapag inihambing ang mga resulta ng metroplasty na isinagawa ng laparotomy at transcervical hysteroresectoscopy, nakuha ni P. Heinonen (1997) ang mga resulta na nagpapahiwatig ng mas kaunting trauma at higit na bisa ng hysteroresectoscopy; ang porsyento ng mga pagbubuntis na nagreresulta sa kapanganakan ng mga mabubuhay na bata ay 68 at 86%, ayon sa pagkakabanggit.
Ang pag-aalis ng intrauterine septum, adhesion, at submucous myoma node sa pamamagitan ng operasyon ay nag-aalis ng miscarriage sa 70–80% ng mga kaso. Gayunpaman, ito ay hindi epektibo sa mga kababaihan na may matris na malformations na nagkaroon ng normal na panganganak na may kasunod na paulit-ulit na pagkakuha. Ito ay malamang na sa ganitong mga kaso ang anatomical factor ay hindi ang nangungunang sanhi, at ito ay kinakailangan upang tumingin para sa iba pang mga sanhi ng pagkakuha.
Napatunayan na ang abdominal metroplasty ay nauugnay sa isang malaking panganib ng postoperative infertility at hindi nagpapabuti sa prognosis ng kasunod na pagbubuntis. Samakatuwid, ito ay mas mahusay na magbigay ng kagustuhan sa hysteroscopy at laparoscopic na mga operasyon.
Paggamot sa droga
Ang pagiging epektibo ng pagpapakilala ng IUD, mataas na dosis ng estrogenic na gamot, ang pagpapakilala ng isang Foley catheter sa cavity ng matris pagkatapos ng mga operasyon upang alisin ang mga adhesions, intrauterine septum ay hindi pa napatunayan. Inirerekomenda na magplano ng pagbubuntis nang hindi mas maaga kaysa sa 3 buwan pagkatapos ng operasyon. Upang mapabuti ang paglaki ng endometrium, ang cyclic hormonal therapy ay isinasagawa para sa 3 panregla cycle [14]. Sa loob ng 3 buwan sa unang 14 na araw ng cycle, ipinapayong uminom ng gamot na naglalaman ng 2 mg ng 17-beta-estradiol, sa susunod na 14 na araw - 2 mg ng 17-beta-estradiol at 20 mg ng dydrogesterone (10 mg ng dydrogesterone bilang bahagi ng kumbinasyon ng gamot kasama ang hiwalay na 10 mg tablet).
Karagdagang pamamahala ng pasyente
Mga tampok ng kurso ng pagbubuntis na may bicornuate uterus o pagdodoble ng matris (kapag mayroong 2 uterine cavity):
- sa mga unang yugto ng pagbubuntis, ang pagdurugo ay madalas na nangyayari mula sa "walang laman" na sungay o cavity ng matris dahil sa isang binibigkas na decidual na reaksyon; ang mga taktika sa kasong ito ay dapat na konserbatibo at binubuo ng paggamit ng mga antispasmodic at hemostatic agent;
- banta ng pagwawakas ng pagbubuntis sa iba't ibang yugto;
- pag-unlad ng isthmic-cervical insufficiency;
- intrauterine growth retardation dahil sa placental insufficiency.
Sa mga unang yugto ng pagbubuntis, sa kaso ng pagdurugo, ipinapayong magpahinga sa kama at semi-bed, pati na rin ang pangangasiwa ng mga hemostatic, antispasmodic at sedative na gamot, at therapy sa mga gestagens (dydrogesterone sa pang-araw-araw na dosis ng 20 hanggang 40 mg) hanggang 16-18 na linggo ng pagbubuntis.
Mga sanhi ng endocrine ng nakagawiang pagkakuha
Ayon sa iba't ibang mga may-akda, ang endocrine na sanhi ng pagkakuha ay nagkakahalaga ng 8 hanggang 20%. Ang pinakamahalaga sa mga ito ay luteal phase deficiency (LPD), hypersecretion ng LH, thyroid dysfunction, at diabetes mellitus.
Ang matinding sakit sa thyroid o diabetes mellitus ay maaaring humantong sa paulit-ulit na pagkakuha. Gayunpaman, sa bayad na diabetes mellitus, ang panganib ng nakagawiang pagkakuha ay hindi naiiba sa pangkalahatang populasyon.
Kasabay nito, ang mataas na saklaw ng hypothyroidism sa populasyon ay nangangailangan ng screening na may pagsukat ng mga antas ng TSH. Sa mga pasyente na may nakagawian na pagkakuha, ang luteal phase insufficiency ay sinusunod sa 20-60% ng mga kaso, at mga palatandaan ng ultrasound ng polycystic ovaries - sa 44-56%. Ayon sa panitikan, ang impluwensya ng mga indibidwal na hormonal disorder sa pagbuo ng sintomas complex ng habitual miscarriage ay nananatiling kontrobersyal. Ang mga pag-aaral ni M. Ogasawara et al. (1997) ay hindi nagpahayag ng maaasahang mga pagkakaiba sa dalas ng pagwawakas ng pagbubuntis na may at walang LPI sa mga pasyente na may dalawa o higit pang mga nakaraang pagkakuha sa anamnesis, hindi kasama ang autoimmune, anatomical at nakakahawang mga sanhi.
Ang kakulangan ng paggana ng corpus luteum ay maaaring resulta ng maraming hindi kanais-nais na mga kadahilanan:
- mga kaguluhan sa pagtatago ng FSH at LH sa unang yugto ng panregla;
- maaga o, sa kabaligtaran, masyadong huli na rurok ng paglabas ng LH;
- hypoestrogenism bilang resulta ng hindi sapat na folliculogenesis. Ang lahat ng mga kundisyong ito ay hindi napapailalim sa pagwawasto sa pamamagitan ng replacement therapy na may mga gamot na gestagen sa postovulatory period. Mga inaasahang pag-aaral na isinagawa ni L. Regan et al. nagpakita ng isang makabuluhang pagtaas sa dalas ng pagkakuha sa mga pasyente na may LH hypersecretion sa ika-8 araw ng menstrual cycle kumpara sa mga babaeng may normal na antas ng LH sa dugo (65% at 12% ng mga miscarriages, ayon sa pagkakabanggit). Ang nakapipinsalang epekto ng hindi napapanahong pag-akyat ng LH ay nauugnay sa napaaga na pagpapatuloy ng pangalawang meiotic division at obulasyon ng isang hindi pa nabubuong itlog, pati na rin sa induction ng produksyon ng androgen ng theca cells kasama ang kapansanan sa endometrial reception sa ilalim ng impluwensya ng kakulangan ng gestagen. Gayunpaman, ang paunang pagbabawas ng mga antas ng preovulatory LH na may gonadotropin-releasing hormone agonists na walang karagdagang mga hakbang na naglalayong pahabain ang kasunod na pagbubuntis ay hindi nagbibigay ng inaasahang pagbawas sa dalas ng mga miscarriages.
Ang gold standard para sa pag-diagnose ng NLF ay histological examination ng materyal na nakuha mula sa endometrial biopsy sa ikalawang yugto ng cycle sa loob ng 2 menstrual cycle.
Ang diagnosis ng iba pang mga sanhi ng ovulatory dysfunction, tulad ng hyperprolactinemia, hypothyroidism, functional excess of androgens (ovarian o adrenal), ay dapat na sinamahan ng reseta ng naaangkop na paggamot.
Mga diagnostic
Kasaysayan at pisikal na pagsusuri
- Kasaysayan. Mga salik na dapat isaalang-alang: late menarche, irregular menstrual cycle (oligomenorrhea, amenorrhea, biglaang pagtaas ng timbang, pagbaba ng timbang, kawalan ng katabaan, nakagawiang maagang pagkakuha).
- Pagsusuri: uri ng katawan, taas, timbang ng katawan, hirsutism, kalubhaan ng pangalawang sekswal na katangian, pagkakaroon ng striae, pagsusuri ng mga glandula ng mammary para sa galactorrhea.
- Functional diagnostic tests: pagsukat ng rectal temperature sa panahon ng 3 menstrual cycle.
Mga espesyal na pamamaraan ng pananaliksik
- Pag-aaral ng hormonal:
- sa 1st phase ng menstrual cycle (7-8th day) - pagpapasiya ng nilalaman ng FSH, LH, prolactin, TSH, testosterone, 17-hydroxyprogesterone (17-OP), DHEAS;
- sa ika-2 yugto ng panregla cycle (21-22 araw) - pagpapasiya ng nilalaman ng progesterone (ang mga normatibong tagapagpahiwatig ng mga antas ng progesterone ay napaka-variable, ang pamamaraan ay hindi maaaring gamitin nang hindi isinasaalang-alang ang iba pang mga kadahilanan).
- Ultrasound:
- sa 1st phase ng menstrual cycle (5-7th day) - diagnosis ng endometrial pathology, polycystic ovaries;
- sa 2nd phase ng menstrual cycle (20-21 araw) - pagsukat ng kapal ng endometrium (normal na 10-11 mm, nauugnay sa nilalaman ng progesterone).
- Ang isang endometrial biopsy upang i-verify ang NLF ay isinasagawa 2 araw bago ang inaasahang regla (sa ika-26 na araw na may 28-araw na cycle). Ang pamamaraang ito ay ginagamit sa mga kaso kung saan ang diagnosis ay hindi malinaw. Upang pag-aralan ang mga pagbabago sa endometrium sa tinatawag na "implantation window" na panahon, ang isang biopsy ay isinasagawa sa ika-6 na araw pagkatapos ng obulasyon.
Paggamot
Kapag nag-diagnose ng NLF (ayon sa mga chart ng temperatura ng rectal, ang tagal ng 2nd phase ay mas mababa sa 11 araw, isang sunud-sunod na pagtaas sa temperatura ay sinusunod, hindi sapat na secretory transformation ng endometrium ayon sa endometrial biopsy data, mababang antas ng progesterone sa serum ng dugo), kinakailangan upang matukoy ang sanhi ng naturang mga karamdaman.
Kung ang NLF ay sinamahan ng hyperprolactinemia, isinasagawa ang MRI ng utak. Ang isang alternatibong paraan ay ang X-ray ng bungo (sella turcica region).
Ang unang yugto sa hyperprolactinemia ay upang ibukod ang pituitary adenoma, na nangangailangan ng kirurhiko paggamot. Sa kawalan ng mga makabuluhang pagbabago, ang hyperprolactinemia ay itinuturing na functional, at ang paggamot sa bromocriptine ay inireseta upang gawing normal ang mga antas ng prolactin. Ang paunang dosis ng bromocriptine ay 1.25 mg / araw sa loob ng 2 linggo, pagkatapos ng pagsubaybay sa mga antas ng prolactin, kung ang mga tagapagpahiwatig ay hindi normalize, ang dosis ay nadagdagan sa 2.5 mg / araw. Sa isang makabuluhang pagtaas sa mga antas ng prolactin, ang paunang dosis ay 2.5 mg / araw. Kung nangyari ang pagbubuntis, dapat na ihinto ang bromocriptine.
Kung ang hypothyroidism ay napansin, ang likas na katangian ng thyroid pathology ay tinutukoy kasama ng isang endocrinologist. Sa anumang kaso, ang pang-araw-araw na sodium levothyroxine therapy ay ipinahiwatig, ang dosis ay pinili nang paisa-isa hanggang sa ang antas ng TSH ay na-normalize. Kung nangyari ang pagbubuntis, dapat ipagpatuloy ang paggamot sa sodium levothyroxine. Ang tanong ng pagpapayo ng pagtaas ng dosis sa unang trimester ng pagbubuntis ay napagpasyahan kasama ng isang endocrinologist pagkatapos matanggap ang mga resulta ng isang hormonal na pagsusuri (level ng TSH, libreng thyroxine).
Ang pagwawasto ng NLF ay isinasagawa sa isa sa dalawang paraan. Ang unang paraan ay ang pagpapasigla ng obulasyon, ang pangalawang paraan ay ang pagpapalit ng therapy na may mga paghahanda ng progesterone.
Ang unang opsyon sa paggamot ay ang pagpapasigla ng obulasyon na may clomiphene citrate. Ang paraan ng paggamot na ito ay batay sa katotohanan na ang karamihan sa mga luteal phase disorder ay inilatag sa follicular phase ng cycle. Ang patuloy na pagbaba ng mga antas ng progesterone sa ika-2 yugto ay bunga ng kapansanan sa folliculogenesis sa unang yugto ng cycle. Ang karamdaman na ito ay itatama na may higit na tagumpay sa pamamagitan ng mababang dosis ng clomiphene citrate sa maagang yugto ng follicular kaysa sa pagrereseta ng progesterone sa ika-2 yugto ng cycle.
Sa 1st cycle, ang dosis ng clomiphene citrate ay 50 mg/araw mula ika-5 hanggang ika-9 na araw ng menstrual cycle. Ang pagiging epektibo ay sinusubaybayan gamit ang rectal temperature chart, progesterone level measurements sa 2nd phase ng cycle, o dynamic ultrasound. Kung walang sapat na epekto sa 2nd cycle ng ovulation stimulation, ang dosis ng clomiphene citrate ay dapat tumaas sa 100 mg/araw mula ika-5 hanggang ika-9 na araw ng cycle. Ang maximum na posibleng dosis sa 3rd cycle ng ovulation stimulation ay 150 mg/araw. Ang ganitong pagtaas sa dosis ay posible lamang kung ang gamot ay mahusay na disimulado (walang matinding sakit sa ibabang tiyan at mas mababang likod at walang iba pang mga palatandaan ng ovarian hyperstimulation).
Ang pangalawang opsyon sa paggamot: kapalit na therapy na may mga paghahanda ng progesterone, na nagtataguyod ng buong secretory transformation ng endometrium, na nagbibigay ng kinakailangang epekto sa mga pasyente na may nakagawiang pagkakuha na may napanatili na obulasyon. Bilang karagdagan, sa mga nakaraang taon ay itinatag na ang pangangasiwa ng mga paghahanda ng progesterone ay hindi lamang isang hormonal, kundi pati na rin isang immunomodulatory effect, na pinipigilan ang mga reaksyon ng pagtanggi mula sa mga immunocompetent na selula sa endometrium. Sa partikular, ang isang katulad na epekto ay inilarawan para sa dihydrogesterone sa isang dosis na 20 mg / araw. Para sa layunin ng kapalit na therapy, ang dydrogesterone ay ginagamit sa isang dosis ng 20 mg / araw pasalita o micronized progesterone vaginally sa isang dosis ng 200 mg / araw. Ang paggamot ay isinasagawa sa ika-2 araw pagkatapos ng obulasyon (ang araw pagkatapos ng pagtaas ng temperatura ng tumbong) at nagpapatuloy sa loob ng 10 araw. Kung nangyari ang pagbubuntis, ang paggamot na may mga paghahanda ng progesterone ay dapat ipagpatuloy.
Ang modernong pananaliksik ay hindi nakumpirma ang pagiging epektibo ng human chorionic gonadotropin sa paggamot ng paulit-ulit na pagkakuha.
Sa hyperandrogenism (ovarian o adrenal genesis) sa mga pasyente na may nakagawiang pagkakuha, ang paggamot sa droga ay ipinahiwatig dahil sa epekto ng androgens sa pagkakumpleto ng obulasyon at ang estado ng endometrium. Sa kaso ng isang paglabag sa biosynthesis ng adrenal androgens, ang kanilang virilizing effect sa babaeng fetus ay posible, samakatuwid ang steroid therapy ay isinasagawa sa mga interes ng fetus.
Hyperandrogenism ng ovarian genesis (polycystic ovaries)
Kasaysayan, pisikal na pagsusuri at mga resulta ng espesyal na pagsusuri
- Kasaysayan: late menarche, mga karamdaman sa menstrual cycle tulad ng oligomenorrhea (karaniwan ay pangunahin, mas madalas na pangalawa). Ang mga pagbubuntis ay bihira, kadalasang kusang naantala sa unang tatlong buwan, na may mahabang panahon ng kawalan ng katabaan sa pagitan ng mga pagbubuntis.
- Pagsusuri: hirsutism, acne, stretch marks, mataas na body mass index (opsyonal).
- Mga chart ng temperatura ng rectal: ang mga anovulatory cycle ay kahalili ng mga cycle na may obulasyon at NLF.
- Hormonal na pagsusuri: mataas na antas ng testosterone, ang mga antas ng FSH at LH ay maaaring tumaas, ang ratio ng LH/FSH ay higit sa 3. Ultrasound: polycystic ovaries.
Paggamot
Paggamot na hindi gamot
Pagbaba ng timbang - diet therapy, pisikal na aktibidad.
Paggamot sa droga
- Orlistat sa isang dosis na 120 mg sa bawat pangunahing pagkain. Ang tagal ng kurso ay tinutukoy na isinasaalang-alang ang epekto at tolerability.
- Preliminary testosterone reduction na may mga paghahandang naglalaman ng cyproterone acetate (2 mg) at EE (35 mcg) para sa 3 menstrual cycle.
- Contraceptive discontinuation, hormonal support ng ikalawang yugto ng cycle (gestagen therapy) - dydrogesterone sa isang dosis ng 20 mg/araw mula ika-16 hanggang ika-25 araw ng menstrual cycle. Kung walang kusang obulasyon, magpatuloy sa susunod na yugto.
- Pagpapasigla ng obulasyon na may clomiphene citrate sa paunang dosis na 50 mg/araw mula ika-5 hanggang ika-9 na araw ng menstrual cycle na may sabay-sabay na therapy sa mga gestagens (dydrogesterone sa dosis na 20 mg/araw mula ika-16 hanggang ika-25 araw ng cycle) at dexamethasone (0.5 mg).
- Sa kawalan ng pagbubuntis, ang dosis ng clomiphene citrate ay nadagdagan sa 100-150 mg / araw sa pangangasiwa ng mga gestagens sa ikalawang yugto ng cycle at dexamethasone (0.5 mg). Ito ay itinatag na, kahit na ang dexamethasone ay binabawasan lamang ang antas ng adrenal androgens, ang obulasyon at paglilihi ay nangyayari nang mas madalas sa paggamot na may clomiphene citrate at dexamethasone kaysa sa paggamit lamang ng clomiphene citrate [12].
- Tatlong cycle ng ovulation stimulation ang ginaganap, pagkatapos ay ang isang break ng tatlong menstrual cycle na may gestagenic support at isang desisyon sa surgical treatment gamit ang laparoscopic access (wedge resection ng ovaries, laser vaporization) ay inirerekomenda.
Karagdagang pamamahala ng pasyente
Ang pangangasiwa sa pagbubuntis ay dapat na sinamahan ng gestagenic support hanggang 16 na linggo ng pagbubuntis (dydrogesterone sa isang dosis na 20 mg/araw o micronized progesterone sa isang dosis na 200 mg/araw), ang dexamethasone ay inireseta lamang sa unang tatlong buwan ng pagbubuntis. Ang pagsubaybay ay sapilitan para sa napapanahong pagsusuri ng isthmic-cervical insufficiency at, kung kinakailangan, ang surgical correction nito.
Adrenal hyperandrogenism (pubertal at postpubertal adrenogenital syndrome)
Ang Adrenogenital syndrome (AGS) ay isang namamana na sakit na nauugnay sa isang pagkagambala sa synthesis ng mga hormone ng adrenal cortex dahil sa pinsala sa mga gene na responsable para sa synthesis ng isang bilang ng mga sistema ng enzyme. Ang sakit ay minana sa isang autosomal recessive na paraan na may paghahatid ng mutant genes mula sa parehong mga magulang, na malusog na carrier.
Sa 90% ng mga kaso, ang adrenogenital syndrome ay sanhi ng mga mutasyon sa CYP21B gene, na humahantong sa isang pagkagambala sa synthesis ng 21-hydroxylase.
Kasaysayan, pisikal na pagsusuri at mga resulta ng espesyal na pagsusuri
- Kasaysayan: late menarche, bahagyang prolonged menstrual cycle, posibleng oligomenorrhea, kusang pagpapalaglag sa unang trimester, posibleng kawalan ng katabaan.
- Pagsusuri: acne, hirsutism, uri ng katawan ng android (malawak na balikat, makitid na pelvis), clitoral hypertrophy.
- Mga chart ng temperatura ng rectal: ang mga anovulatory cycle ay kahalili ng mga cycle na may obulasyon at NLF.
- Hormonal test: mataas na antas ng 17-OP, DHEAS.
- Ultrasound: ang mga ovary ay hindi nagbabago.
Ang isang pathognomonic sign sa labas ng pagbubuntis ay isang pagtaas sa konsentrasyon ng 17-OP sa plasma ng dugo.
Sa kasalukuyan, ang isang pagsubok na may ACTH ay ginagamit upang masuri ang nakatago, hindi klasikal na anyo ng adrenal hyperandrogenism. Ginagamit ang Synacthen para sa pagsubok na ito - isang sintetikong polypeptide na may mga katangian ng endogenous ACTH, ibig sabihin, pinasisigla nito ang mga unang yugto ng synthesis ng mga steroid hormone mula sa kolesterol sa adrenal glands.
Synacthen test (isang ACTH analogue): 1 ml (0.5 mg) ng synacthen ay ini-injected subcutaneously sa balikat, ang unang nilalaman ng 17-OP at cortisol ay unang tinutukoy sa umaga 9-hour blood plasma sample. Ang isang control sample ng dugo ay kinukuha 9 na oras pagkatapos ng iniksyon upang matukoy ang antas ng 17-OP at cortisol. Ang index ng pagpapasiya (D) ay pagkatapos ay kinakalkula gamit ang formula:
D = 0.052 × 17-OP + 0.005 × Cortisol/17-OP - 0.018 × Cortisol/17-OP
Kung ang D coefficient ay mas mababa sa o katumbas ng 0.069, ito ay nagpapahiwatig ng kawalan ng adrenal hyperandrogenism. Kung ang D coefficient ay higit sa 0.069, dapat itong isaalang-alang na ang hyperandrogenism ay sanhi ng isang dysfunction ng adrenal glands.
Paggamot sa droga
Ang pangunahing paggamot para sa hyperandrogenism dahil sa 21-hydroxylase deficiency ay glucocorticoids, na ginagamit upang sugpuin ang labis na pagtatago ng androgen.
Karagdagang pamamahala ng pasyente
Dahil sa virilizing effect ng maternal androgens sa fetus, na may itinatag na diagnosis ng adrenal hyperandrogenism, ang paggamot na may dexamethasone sa isang paunang dosis na 0.25 mg ay inireseta bago ang pagbubuntis at nagpatuloy sa isang indibidwal na napiling dosis (mula 0.5 hanggang 1 mg) sa buong pagbubuntis. Sa isang babae na may nakagawian na pagkakuha na nagdurusa mula sa adrenal hyperandrogenism, hindi naaangkop na kanselahin ang paggamot, dahil ang dalas ng mga pagkakuha sa kawalan ng paggamot ay umabot sa 14%, na may pagpapatuloy - 9%.
Isinasaalang-alang ang katotohanan na ang mga pasyente na may adrenogenital syndrome ay maaaring maipasa ang gene na ito sa fetus, kinakailangan na magsagawa ng mga diagnostic ng prenatal: sa 17-18 na linggo ng pagbubuntis, ang isang pagsusuri sa dugo ay inireseta upang matukoy ang nilalaman ng 17-OP sa ina. Kung ang antas ng hormone sa dugo ay tumaas, ang konsentrasyon nito sa amniotic fluid ay tinutukoy. Kung ang nilalaman ng 17-OP sa amniotic fluid ay nadagdagan, ang adrenogenital syndrome sa fetus ay nasuri. Sa kasamaang palad, imposibleng matukoy ang kalubhaan ng adrenogenital syndrome (banayad o malubhang anyo ng pag-aaksaya ng asin) sa pamamagitan ng antas ng 17-OP sa amniotic fluid. Ang tanong ng pagpapanatili ng pagbubuntis sa sitwasyong ito ay napagpasyahan ng mga magulang.
Kung ang ama ng bata ay isang carrier ng adrenogenital syndrome gene at may mga kaso ng mga bata na ipinanganak na may ganitong sindrom sa pamilya, kung gayon ang pasyente, kahit na walang adrenal hyperandrogenism, ay tumatanggap ng dexamethasone para sa mga interes ng fetus (upang maiwasan ang virilization ng babaeng fetus) sa isang dosis na 20 mcg/kg ng timbang ng katawan, maximum pagkatapos ng 1.2 mg-3 araw na dosis. Sa 17-18 na linggo, pagkatapos magpasya sa kasarian ng fetus at ang pagpapahayag ng adrenogenital syndrome gene (batay sa mga resulta ng amniocentesis), ang paggamot ay nagpapatuloy hanggang sa katapusan ng pagbubuntis kung ang fetus ay isang batang babae na may adrenogenital syndrome. Kung ang fetus ay lalaki o babae na hindi carrier ng adrenogenital syndrome gene, maaaring ihinto ang dexamethasone.
Kung ang isang babae na may nakagawiang pagkakuha ay naghihirap mula sa adrenal hyperandrogenism, pagkatapos ay ang paggamot sa dexamethasone ay isinasagawa sa buong pagbubuntis at itinigil lamang pagkatapos ng paghahatid. Sa ika-3 araw pagkatapos ng paghahatid, ang dosis ng dexamethasone ay unti-unting nababawasan (ng 0.125 mg bawat 3 araw) hanggang sa kumpletong paghinto sa postpartum period.
Hyperandrogenism ng mixed genesis (ovarian at adrenal)
Kasaysayan, pisikal na pagsusuri at mga resulta ng espesyal na pagsusuri
- Kasaysayan: late menarche, menstrual cycle disorders tulad ng oligomenorrhea (karaniwan ay pangunahin, mas madalas pangalawa), amenorrhea, posibleng pinsala, concussions. Ang mga pagbubuntis ay bihira, kadalasang kusang naantala sa unang tatlong buwan, mahabang panahon ng kawalan ng katabaan sa pagitan ng mga pagbubuntis.
- Pisikal na pagsusuri: hirsutism, acne, striae, acanthosis nigricans, mataas na body mass index, hypertension.
- Mga chart ng temperatura ng rectal: ang mga anovulatory cycle ay kahalili ng mga cycle na may obulasyon at NLF.
- Hormonal na pagsusuri: mataas na antas ng testosterone, maaaring tumaas ang antas ng FSH at LH, ang ratio ng LH/FSH na higit sa 3, mataas na antas ng DHEAS, 17-OP, maaaring mayroong hyperprolactinemia.
- Ultrasound: polycystic ovaries.
- Electroencephalography: mga pagbabago sa bioelectrical na aktibidad ng utak.
- Hyperinsulinemia, lipid metabolism disorder (high cholesterol, low-density lipoproteins at very low-density lipoprotein), nabawasan ang glucose tolerance o mataas na blood glucose level.
Paggamot
Paggamot na hindi gamot
Pagbaba ng timbang (diyeta na may mababang calorie, pisikal na aktibidad).
Paggamot sa droga
Ang unang yugto - sa pagkakaroon ng insulin resistance, inirerekumenda na magreseta ng metformin sa pang-araw-araw na dosis ng 1000-1500 mg upang madagdagan ang sensitivity ng insulin.
Ang pangalawang yugto - sa kaso ng malubhang sakit sa ikot ng regla at mataas na antas ng testosterone, inirerekumenda na magreseta ng mga gamot na may antiandrogenic effect na naglalaman ng cyproterone acetate (2 mg) at ethinyl estradiol (35 mcg) sa loob ng 3 buwan.
Ang ikatlong yugto ay pagpapasigla ng obulasyon na sinusundan ng suporta ng gestagenic (ang pamamaraan ay inilarawan sa itaas) at pagkuha ng dexamethasone sa pang-araw-araw na dosis na 0.25-0.5 mg.
Sa kaso ng hyperprolactinemia at hypothyroidism, ang naaangkop na pagwawasto ng gamot ay dapat gawin sa mga siklo ng pagpapasigla ng obulasyon. Kung nangyari ang pagbubuntis, ang bromocriptine ay dapat na ihinto at ang levothyroxine ay dapat ipagpatuloy.
Kung ang pagpapasigla ng obulasyon ay hindi epektibo, ang tanong ng pagrereseta ng mga direktang inducers ng obulasyon, ang pagpapayo ng kirurhiko paggamot ng polycystic ovaries o in vitro fertilization ay dapat na magpasya.
Karagdagang pamamahala ng pasyente
Sa mga pasyente na may metabolic syndrome, ang pagbubuntis ay madalas na kumplikado ng arterial hypertension, nephropathy, hypercoagulation, na may kaugnayan kung saan kinakailangan upang subaybayan ang presyon ng dugo, hemostasiograms mula sa mga unang yugto ng pagbubuntis at iwasto ang mga lumalabas na karamdaman (kung kinakailangan) na may mga antihypertensive na gamot, antiplatelet agent at anticoagulants. Ang mga gestagenic na gamot ay inireseta hanggang 16 na linggo ng pagbubuntis - didrogesterone sa isang dosis na 20 mg / araw o micronized progesterone sa isang dosis ng 200 mg / araw sa 2 dosis.
Ang lahat ng kababaihan na may hyperandrogenism ay kumakatawan sa isang grupo ng panganib para sa pagbuo ng isthmic-cervical insufficiency. Ang pagsubaybay sa kondisyon ng cervix ay dapat isagawa mula sa ika-16 na linggo ng pagbubuntis, kung kinakailangan - surgical correction ng isthmic-cervical insufficiency.
Mga immunological na sanhi ng nakagawiang pagkakuha
Kasalukuyang alam na halos 80% ng lahat ng dati nang hindi maipaliwanag na mga kaso ng paulit-ulit na pagkawala ng pagbubuntis (pagkatapos ng pagbubukod ng genetic, anatomical, hormonal na mga sanhi) ay nauugnay sa mga immune disorder. Ang mga autoimmune at alloimmune disorder ay nakikilala, na humahantong sa nakagawiang pagkakuha.
Sa mga proseso ng autoimmune, ang sariling mga tisyu ng immune system ay nagiging object ng agresyon, ibig sabihin, ang immune response ay nakadirekta laban sa sarili nitong mga antigens. Sa sitwasyong ito, ang fetus ay dumaranas ng pangalawa bilang resulta ng pinsala sa mga tisyu ng ina.
Sa mga alloimmmune disorder, ang immune response ng babae ay nakadirekta laban sa embryonic/fetal antigens na natanggap mula sa ama at na potensyal na dayuhan sa katawan ng ina.
Ang mga autoimmune disorder na kadalasang nararanasan sa mga pasyenteng may nakagawiang pagkakuha ay kinabibilangan ng pagkakaroon ng antiphospholipid, antithyroid, at antinuclear autoantibodies sa serum. Kaya, ito ay itinatag na 31% ng mga kababaihan na may nakagawiang pagkakuha sa labas ng pagbubuntis ay may mga autoantibodies sa thyroglobulin at thyroid peroxidase (thyroid microsomal [thyroid peroxidase] autoantibodies); sa mga kasong ito, ang panganib ng spontaneous miscarriage sa unang trimester ng pagbubuntis ay tumataas sa 20%. Sa nakagawiang pagkakuha, ang pagkakaroon ng antinuclear at antithyroid antibodies ay nagpapahiwatig ng pangangailangan para sa karagdagang pagsusuri upang matukoy ang proseso ng autoimmune at mapatunayan ang diagnosis.
Ang Antiphospholipid syndrome (APS) ay nananatiling isang pangkalahatang kinikilalang kondisyon ng autoimmune na humahantong sa pagkamatay ng embryo/fetal.
Mga karamdaman sa alloimmune
Sa kasalukuyan, ang mga proseso ng alloimmune na humahantong sa pagtanggi sa pangsanggol ay kinabibilangan ng pagkakaroon ng nadagdagan (higit sa 3) bilang ng mga karaniwang antigens ng pangunahing histocompatibility complex system sa mga mag-asawa (madalas na sinusunod sa consanguineous marriages); mababang antas ng blocking factor sa serum ng ina; nadagdagan ang mga antas ng natural killer cells (NK cells CD56, CD16) sa endometrium at peripheral blood ng ina sa labas at sa panahon ng pagbubuntis; mataas na antas ng konsentrasyon ng isang bilang ng mga cytokine sa endometrium at serum ng dugo, sa partikular, γ-interferon, tumor necrosis factor a, interleukins-1 at 2.
Sa kasalukuyan, ang mga salik na alloimmune na humahantong sa mga pagkawala ng maagang pagbubuntis at mga paraan upang itama ang mga kondisyon sa itaas ay pinag-aaralan. Walang pinagkasunduan sa mga pamamaraan ng therapy. Ayon sa ilang mga mananaliksik, ang aktibong pagbabakuna sa mga donor lymphocytes ay hindi gumagawa ng isang makabuluhang epekto, habang ang ibang mga may-akda ay naglalarawan ng isang makabuluhang positibong epekto sa naturang pagbabakuna at paggamot na may mga immunoglobulin.
Sa kasalukuyan, ang isa sa mga immunomodulatory agent sa maagang pagbubuntis ay progesterone. Sa partikular, napatunayan ng mga pag-aaral ang papel ng dydrogesterone sa pang-araw-araw na dosis na 20 mg sa mga babaeng may nakagawiang pagkakuha sa unang trimester ng pagbubuntis na may mas mataas na antas ng CD56 na mga selula sa endometrium.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Thrombophilias na tinutukoy ng genetically
Ang mga sumusunod na anyo ng genetically determined thrombophilias ay itinuturing na thrombophilic na kondisyon sa panahon ng pagbubuntis na humahantong sa nakagawiang pagkakuha.
- Kakulangan ng antithrombin III.
- Factor V mutation (Leiden mutation).
- Kakulangan sa protina C.
- Kakulangan sa protina S.
- Prothrombin gene mutation G20210A.
- Hyperhomocysteinemia.
Ang pagsusuri upang matukoy ang mga bihirang sanhi ng thrombophilia ay kinakailangan sa mga kaso kung saan mayroong:
- kasaysayan ng pamilya - thromboembolism bago ang edad na 40 sa mga kamag-anak;
- maaasahang mga yugto ng venous at/o arterial thrombosis bago ang edad na 40 taon;
- paulit-ulit na trombosis sa pasyente at mga kagyat na kamag-anak;
- mga komplikasyon ng thromboembolic sa panahon ng pagbubuntis at pagkatapos ng panganganak kapag gumagamit ng hormonal contraception;
- paulit-ulit na pagkawala ng pagbubuntis, patay na panganganak, intrauterine growth retardation, placental abruption;
- maagang pagsisimula ng preeclampsia, HELLP syndrome.
Mga nakakahawang sanhi ng nakagawiang pagkakuha
Ang papel na ginagampanan ng nakakahawang kadahilanan bilang sanhi ng nakagawiang pagkakuha ay kasalukuyang malawak na pinagtatalunan. Nabatid na ang pangunahing impeksiyon sa mga unang yugto ng pagbubuntis ay maaaring magdulot ng pinsala sa embryo na hindi tugma sa buhay, na humahantong sa sporadic spontaneous miscarriage. Gayunpaman, ang posibilidad ng muling pag-activate ng impeksyon kasabay ng resulta ng paulit-ulit na pagkawala ng pagbubuntis ay bale-wala. Bilang karagdagan, ang mga mikroorganismo na nag-uudyok sa nakagawiang pagkakuha ay hindi natagpuan sa kasalukuyan. Ang mga pag-aaral sa nakalipas na mga taon ay nagpakita na ang karamihan sa mga kababaihang may nakagawiang pagkakuha at talamak na endometritis ay may prevalence ng 2-3 o higit pang mga uri ng obligate na anaerobic microorganism at mga virus sa endometrium.
Ayon sa VM Sidelnikova et al., Sa mga kababaihan na nagdurusa mula sa nakagawiang pagkakuha, ang diagnosis ng talamak na endometritis sa labas ng pagbubuntis ay na-verify sa histologically sa 73.1% ng mga kaso at sa 86.7%, ang pagtitiyaga ng mga oportunistikong microorganism sa endometrium ay naobserbahan, na tiyak na maaaring maging sanhi ng pag-activate ng mga proseso ng immunopathological. Ang pinaghalong persistent viral infection (herpes simplex virus, Coxsackie A, Coxsackie B, enteroviruses 68-71, cytomegalovirus) ay matatagpuan sa mga pasyenteng may nakagawiang pagkakuha nang mas madalas kaysa sa mga babaeng may normal na obstetric history. K. Kohut et al. (1997) ay nagpakita na ang porsyento ng mga nagpapaalab na pagbabago sa endometrium at decidual tissue sa mga pasyente na may pangunahing paulit-ulit na pagkakuha ay makabuluhang mas mataas kaysa sa mga kababaihan pagkatapos ng pagkakuha na may kasaysayan ng hindi bababa sa isang buong-panahong kapanganakan.
Ang bacterial at viral colonization ng endometrium ay kadalasang nagreresulta mula sa kawalan ng kakayahan ng immune system at di-tiyak na mga pwersang proteksiyon ng katawan (ang complement system, phagocytosis) upang ganap na maalis ang nakakahawang ahente, at sa parehong oras, ang pagkalat nito ay limitado sa pamamagitan ng pag-activate ng T-lymphocytes (T-helpers, natural killers) at macrophage. Sa lahat ng mga kaso sa itaas, ang pagtitiyaga ng mga microorganism ay nangyayari, na nailalarawan sa pamamagitan ng pagkahumaling ng mononuclear phagocytes, natural killers, T-helpers, synthesizing iba't ibang mga cytokine, sa site ng talamak na pamamaga. Tila, ang ganitong estado ng endometrium ay pumipigil sa paglikha ng lokal na immunosuppression sa panahon ng preimplantation, na kinakailangan upang bumuo ng isang proteksiyon na hadlang at maiwasan ang pagtanggi ng isang kalahating dayuhang fetus.
Kaugnay nito, bago ang pagbubuntis, ang mga babaeng may nakagawiang pagkakuha ay dapat masuri na may talamak na endometritis. Upang maitatag o ibukod ang diagnosis na ito, ang isang endometrial biopsy ay isinasagawa sa ika-7-8 araw ng menstrual cycle na may histological examination, PCR at bacteriological examination ng materyal mula sa uterine cavity. Kapag pinatunayan ang diagnosis, ang talamak na endometritis ay ginagamot ayon sa mga pamantayan para sa paggamot ng mga nagpapaalab na sakit ng mga pelvic organ.

