Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Pag-dissect ng osteochondritis.
Huling nasuri: 04.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
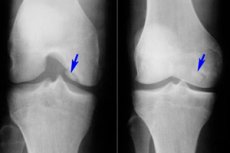
Kabilang sa maraming iba't ibang mga sakit ng musculoskeletal system, ang osteochondritis dissecans ay medyo bihira - isang sakit na isang limitadong anyo ng aseptic necrosis ng subchondral bone plate. Ang patolohiya ay nailalarawan sa pamamagitan ng paghihiwalay ng isang maliit na elemento ng cartilaginous mula sa buto at ang pag-aalis nito sa magkasanib na lukab.
Ang Osteochondritis dissecans ay unang inilarawan noong ika-19 na siglo ni Dr. Paget, isang British surgeon at pathologist. Noong panahong iyon, ang sakit ay tinatawag na "latent necrosis." Nakuha ng patolohiya ang kasalukuyang pangalan nito ng osteochondritis dissecans nang kaunti mamaya, sa pagtatapos ng parehong ika-19 na siglo: ang terminong ito ay ipinakilala ng German surgeon na si Franz Koenig.
Ang sakit ay kadalasang nakakaapekto sa kasukasuan ng tuhod, ngunit maaari ring bumuo sa iba pang mga kasukasuan, anuman ang kanilang laki. [ 1 ]
Epidemiology
Ang Osteochondritis dissecans ay nangyayari sa 1% lamang ng mga kaso ng magkasanib na sakit. Ang patolohiya ay kadalasang nasuri sa mga kabataang lalaki (pangunahin sa mga atleta), ngunit maaari ring mangyari sa mga bata. Ang ratio ng mga apektadong lalaki at babae ay 2:1. Sa humigit-kumulang sa bawat ikaapat na pasyente, ang sakit ay bilateral.
Ang Osteochondritis dissecans ay nakakaapekto sa panloob na condyle ng femur sa 85% ng mga kaso, na nagreresulta sa sakit na Koenig. Sa 10% ng mga kaso, ang panlabas na condyle ay apektado, at sa 5%, ang patella (nagkakaroon ng sakit na Leuven). [ 2 ]
Ang kabuuang saklaw ng patolohiya ay 15-30 kaso bawat daang libong populasyon. [ 3 ] Ang karaniwang saklaw ng edad ng mga apektado ay 10-20 taon. [ 4 ]
Sa pagkabata, ang patolohiya ay nagpapatuloy nang mas pabor: ang pagbawi ay nangyayari bilang isang resulta ng therapy sa droga. Ang mga pasyenteng nasa hustong gulang ay madalas na nangangailangan ng interbensyon sa kirurhiko.
Mga sanhi pag-dissect ng osteochondritis
Ang pinakakaraniwang sanhi ng osteochondritis dissecans ay trauma, pinsala, labis na compression. Sa mga epektong ito, lumalala ang suplay ng dugo sa mga tisyu sa loob ng kasukasuan (ischemia). Ang ganitong mga proseso, sa turn, ay nagdudulot ng unti-unting nekrosis ng fragment ng buto, na kalaunan ay naghihiwalay.
Ang eksaktong mga sanhi ng sakit ay hindi alam. Naniniwala ang mga eksperto na ang patolohiya ay resulta ng ilang mga kadahilanan nang sabay-sabay. Kaya, ang pinaka-malamang na sanhi ay trauma, direkta o hindi direktang pinsala sa kasukasuan. Maaaring kabilang sa mga karagdagang salik ang:
- namamana na predisposisyon;
- genetic na sakit;
- indibidwal na mga tampok ng anatomya;
- metabolic disorder;
- abnormal na pagkahinog ng skeletal system.
Ang mga umiiral na osteochondritis dissecans ay maaaring lumala sa pamamagitan ng karagdagang joint load. Sa partikular, ang mga taong aktibong nakikibahagi sa sports tulad ng basketball o football, tennis, weightlifting, biathlon, shot put, gymnastics o wrestling ay higit na nagdurusa sa patolohiya. Kasama rin sa pangkat ng peligro ang mga tao na ang mga propesyonal na aktibidad ay nauugnay sa patuloy na pagganap ng parehong uri ng paulit-ulit na paggalaw na may labis na epekto sa magkasanib na paggana. [ 5 ]
Mga kadahilanan ng peligro
Ang pinagmulan ng osteochondritis dissecans ay kasalukuyang hindi lubos na nauunawaan. Kabilang sa mga kadahilanan na nag-aambag sa paglitaw at pag-unlad ng sakit, ang mga sumusunod ay maaaring makilala:
- mga lokal na necrotic na proseso sa subchondral bone plate;
- paulit-ulit na joint injuries, kabilang ang mga exogenous (contusive injuries) at endogenous (impeachment syndrome, na bubuo sa panloob na pag-ikot ng joint, pati na rin ang mga nakagawiang dislokasyon, talamak na joint instability, lumang pinsala);
- may kapansanan sa enchondral ossification;
- mga sakit sa endocrine;
- genetic predisposition (anatomical defects ng joint structure, congenital anomalya ng subchondral layer, atbp.);
- hindi sapat na sirkulasyon ng dugo, may kapansanan sa trophism ng buto at kartilago tissue, ischemic disorder;
- labis na regular na stress sa joint.
Maraming mga may-akda ang nagmumungkahi ng pamana ng pamilya, kahit na inilalarawan ito bilang isang banayad na anyo ng skeletal dysplasia na may kaugnay na maikling tangkad.[ 6 ],[ 7 ] Gayunpaman, hinahamon ang ebidensya para sa pamana ng pamilya, nag-ulat si Petrie[ 8 ] ng radiographic na pagsusuri ng mga first-degree na kamag-anak at natagpuan lamang ang 1.2% na may talamak na osteochondritis disse.
Pathogenesis
Ang pathogenetic na mekanismo ng pag-unlad ng osteochondritis dissecans ay hindi pa sapat na pinag-aralan hanggang sa kasalukuyan. Mayroong ilang mga teorya na itinuturing ng mga espesyalista bilang mga pangunahing. Gayunpaman, wala pa sa kanila ang opisyal na nakumpirma. Gayunpaman, isaalang-alang natin ang mga ito nang hiwalay:
- Nagpapasiklab na proseso.
Inilarawan ng ilang mga mananaliksik ang mga nagpapasiklab na pagbabago sa histological material ng mga pasyente na may osteochondritis dissecans. Ang detalyadong pagsusuri ng mikroskopiko ay nagsiwalat ng mga necrotic, non-specific, aseptic na mga palatandaan ng pamamaga, ngunit sa ilang mga biomaterial ay wala pa rin ang mga naturang pagbabago. [ 9 ]
- Talamak na traumatikong pinsala.
Ang mga kaso ng pag-unlad ng osteochondritis dissecans ay inilarawan bilang isang kinahinatnan ng talamak o talamak na trauma na nagdulot ng mga proseso ng ischemic na may pagbuo ng mga libreng elemento ng bone-cartilaginous.
- Mga paulit-ulit na pinsala.
Ang paulit-ulit na microdamage ay maaaring maging sanhi ng sakit, na partikular na karaniwan para sa mga bata. [ 10 ], [ 11 ]
- Genetic predisposition.
Mayroong katibayan ng isang namamana na predisposisyon sa pag-unlad ng magkasanib na mga pathology. Sa partikular, ang ilang mga pasyente ay may mga anatomical na tampok na nag-ambag sa paglitaw ng problemang ito. [ 12 ]
- Mga proseso ng ischemic.
Ang teorya ng paglahok ng ischemia o pagkasira ng vascular trophism sa apektadong lugar ay umiral nang mahabang panahon. Maraming mga kaso ang nagpapahiwatig ng kakulangan ng vascular network, mahinang arterial branching sa lugar ng patolohiya. [ 13 ], [ 14 ]
Sa kasalukuyan, ang osteochondritis dissecans ay itinuturing na isang nakuha na sugat ng subchondral bone, na nailalarawan sa iba't ibang antas ng resorption at sequestration ng bone tissue na may posibleng paglahok ng articular cartilage sa pamamagitan ng detachment, na hindi nauugnay sa isang talamak na osteochondral fracture ng normal na cartilage. [ 15 ]
Mga sintomas pag-dissect ng osteochondritis
Ang mga klinikal na sintomas ng osteochondritis dissecans ay hindi tiyak at maaaring mag-iba sa iba't ibang mga pasyente. Ang mga bata at kabataan ay madalas na nagrereklamo ng nagkakalat na sakit sa apektadong kasukasuan: pabagu-bago, minsan pasulput-sulpot, talamak, sinamahan ng pagharang ng paggalaw sa kasukasuan at ang pamamaga nito.
Sa kaso ng kawalang-tatag ng pinaghiwalay na elemento, ang kawalang-tatag, pagharang at pag-crunch ay sinusunod. Sa panahon ng pagsusuri, ang limitasyon ng pagkarga sa apektadong joint ay kapansin-pansin. Ang palpation ay sinamahan ng sakit. Ang isang pangmatagalang sakit ay maaaring magpakita mismo sa mga atrophic na pagbabago ng mga nangungunang kalamnan.
Ang mga unang palatandaan ng osteochondritis dissecans sa mga matatanda at bata ay halos pareho: kadalasan ito ay isang bahagyang masakit na sakit o kakulangan sa ginhawa, na tumataas sa aktibidad ng motor at magkasanib na pagkarga. Habang umuunlad ang patolohiya, ang sakit na sindrom ay tumataas, ang kasukasuan ay namamaga, at lumilitaw ang sakit sa palpation.
Matapos ang detatsment ng necrotic fragment, lumilitaw ang mga reklamo ng regular na crunching at ang hitsura ng "jamming" ng motor, na ipinaliwanag sa pamamagitan ng paglitaw ng isang balakid sa panahon ng paggalaw ng magkasanib na mga ibabaw. Maaaring mangyari ang mga blockage - ang tinatawag na joint "jamming", na nagpapakita ng sarili bilang matinding sakit at ang kawalan ng kakayahan upang maisagawa ang nilalayon na paggalaw.
Ang patolohiya ay maaaring lumaki at lumala sa loob ng ilang taon - 2, 3, at kung minsan ay sampu o higit pa. Ang mga pangunahing sintomas ay maaaring:
- sakit (masakit o matalim); 80% ng mga pasyente ay karaniwang nakakaranas ng banayad na pananakit para sa isang average ng 14 na buwan at banayad o banayad na claudication pagkatapos ng pisikal na aktibidad [ 16 ]
- edema;
- motor crunching;
- limitasyon ng kakayahan ng motor;
- magkasanib na pag-lock;
- pagtaas ng pagkapilay (na may pinsala sa mga kasukasuan ng mas mababang mga paa't kamay);
- muscular atrophic na proseso.
Osteochondritis dissecans sa mga bata
Ang mga sanhi ng osteochondritis dissecans sa pagkabata ay hindi rin malinaw. Gayunpaman, ang pagbabala sa maliliit na bata ay mas maasahin sa mabuti kaysa sa mga matatanda.
Ang sakit ay madalas na nakarehistro sa mga batang lalaki na may edad na 10-15 taon, ngunit ang sakit ay maaari ring makaapekto sa 5-9 taong gulang na mga bata. Sa karamihan ng mga kaso, ang karamdaman ay lumalabas habang sila ay tumatanda.
Ang mga pangunahing sintomas ng isang problema sa isang bata:
- walang dahilan na sakit (kadalasan sa tuhod), na tumitindi sa pisikal na aktibidad;
- pamamaga at pagbabara ng kasukasuan.
Ang mga sintomas na ito ay nangangailangan ng agarang diagnostic - sa partikular, X-ray, MRI, CT.
Ang isang kanais-nais na kurso ng osteochondritis dissecans ay hindi isang dahilan upang hindi magsagawa ng paggamot. Upang magsimula, pinapayuhan ng doktor ang pasyente na ganap na ibukod ang pisikal na aktibidad sa apektadong paa. Kung ang sakit ay nakakaapekto sa mas mababang mga paa, ang bata ay inireseta ng mga saklay, kung saan siya ay naglalakad ng ilang buwan (karaniwan ay hanggang anim na buwan). Kasama rin ang physiotherapy at exercise therapy.
Kung walang pagpapabuti sa loob ng tinukoy na oras, pagkatapos lamang sa kasong ito ay inireseta ang interbensyon sa kirurhiko:
- arthroscopic mosaic chondroplasty;
- revascularizing osteoperforation.
Mga yugto
Batay sa impormasyong nakuha sa panahon ng mga pagsusuri sa X-ray, ang mga sumusunod na yugto ng proseso ng pathological sa osteochondritis dissecans ay tinutukoy:
- Ang pagbuo ng isang necrotic focus.
- Hindi maibabalik na yugto ng limitasyon ng necrotic area, dissection.
- Hindi kumpletong paghihiwalay ng necrotically limited element.
- Kumpletuhin ang paghihiwalay ng elemento ng bone-cartilaginous.
Bilang karagdagan sa pag-uuri sa itaas, ang mga yugto ay nakikilala depende sa endoscopic na larawan ng osteochondritis dissecans:
- Intactness ng hyaline cartilage; ang lambot at pamamaga ay makikita sa palpation.
- Ang kartilago ay pinaghihiwalay at napunit sa kahabaan ng periphery ng necrotic focus.
- Ang necrotically altered na elemento ay bahagyang nakahiwalay.
- Ang isang niche-like crater ay nabuo sa apektadong lugar, at ang mga libreng intra-articular na elemento ay naroroon.
Ang sakit na Koenig ay nahahati sa mga sumusunod na yugto:
- Lumalambot ang kartilago nang hindi nasisira ang integridad nito.
- Ang bahagi ng kartilago ay pinaghiwalay, ang katatagan ay nabanggit.
- Ang kartilago ay nagiging necrotic at ang pagpapatuloy ay nagambala.
- Ang isang libreng elemento ay nabuo, naisalokal sa nabuong depekto o sa likod nito.
Mga Form
Ang patolohiya ng osteochondritis dissecans ay nahahati sa may sapat na gulang at juvenile (pag-unlad sa mga bata at kabataan).
Pag-uuri depende sa lokalisasyon ng proseso ng pathological:
- Ang Osteochondritis dissecans ng joint ng tuhod ay isang limitadong subchondral aseptic necrosis ng articular bone surface. Ang saklaw ng sakit ay 18-30 kaso bawat daang libong pasyente. Ang nakararami na load cartilaginous area ay apektado, na kung saan ay ang lateral segment ng medial condyle ng femur, malapit sa intercondylar notch (internal o external condyle, patella). Ang Osteochondritis dissecans ng patella ay may pinaka hindi kanais-nais na pagbabala, dahil mahirap itong gamutin. Ang Osteochondritis dissecans ng medial condyle ng femur ay tinatawag na Koenig's disease. [ 17 ], [ 18 ]
- Ang Osteochondritis dissecans ng talus ay nangyayari sa mga batang may edad na 9-16 na taon at isang osteochondropathy ng talus, na may aseptic necrosis at pinsala sa articular cartilage. Ang iba pang mga pangalan para sa patolohiya ay ang Diaz's disease, o osteochondritis dissecans ng bukung-bukong joint. Ang etiology ng sakit ay hindi alam. Sa kawalan ng paggamot, ang mga malalaking depekto ng articular cartilage ay nabuo. [ 19 ]
- Ang Osteochondritis dissecans ng joint ng balikat ay isang sugat ng ulo ng humeral condyle sa gitna o anterolateral na mga seksyon. Ang sakit ay bihira, higit sa lahat ay matatagpuan sa mga kabataan; ito ay tinatawag ding sakit na Panner. Kahit na mas bihira ang mga kaso ng pinsala sa ulo ng radius, proseso ng olecranon at fossa. [ 20 ]
- Ang Osteochondritis dissecans ng hip joint ay nakakaapekto sa ulo ng femur. Ang sakit ay maaaring magkaroon ng kaunting clinical at radiological manifestations sa loob ng mahabang panahon, ngunit sa paglipas ng panahon, ang mga pagbabago sa pagsasaayos ng mga articular surface ay nagiging binibigkas, ang mga paggalaw sa joint ay nagiging masakit o naharang. Kadalasan, ang patolohiya ay nagsisimulang umunlad sa pagkabata.
Mga komplikasyon at mga kahihinatnan
Ang pinaka-hindi kanais-nais na komplikasyon ng osteochondritis dissecans ay itinuturing na ang pagbuo ng deforming arthrosis na may motor blocking ng joint at pagkagambala ng axis ng apektadong paa.
Ang binagong mekanikal at biological na bahagi na sanhi ng aseptic necrosis ng bone plate at ang hitsura ng mga libreng intra-articular na elemento ay humahantong sa pagbuo ng deforming arthrosis na may pinsala sa hyaline cartilage. Ang komplikasyon na ito ay tipikal para sa osteochondritis dissecans ng joint ng tuhod, femur at tibia. Ang mga unang palatandaan ng paglala ng proseso ng pathological: nadagdagan ang sakit, pagkapilay (lalo na kapag naglalakad sa hagdan). Ang mga joint blockage at isang pakiramdam ng isang dayuhang katawan sa loob ng joint ay nangyayari.
Ang pag-unlad ng patolohiya ay humahantong sa mga sumusunod na kahihinatnan:
- pag-unlad ng contracture at ang hitsura ng crepitus;
- curvature ng joint contours na sanhi ng mga kaguluhan sa bone tissue at pagkawala ng cartilage, pati na rin ang muscle atrophy;
- pagpapaliit ng magkasanib na espasyo;
- ang hitsura ng mga paglaki ng buto sa mga gilid ng puwang.
Sa mga huling yugto ng sakit, ang pasyente ay nawalan ng kakayahang ganap na ituwid ang paa sa apektadong kasukasuan, at bilang isang resulta, ang paa (lalo na ang mas mababang isa) ay deformed. Sa radiologically, ang deformation at sclerosis ng articular surface, subchondral necrosis, makabuluhang pagpapaliit ng joint space, malawak na paglaki ng buto, at libreng intra-articular fragment ay nabanggit.
Diagnostics pag-dissect ng osteochondritis
Ang mga hakbang sa diagnostic ay nagsisimula sa pagtatanong at pagsusuri sa pasyente. Ang Osteochondritis dissecans ay nailalarawan sa pamamagitan ng mga reklamo ng sakit, pagharang sa kasukasuan, pag-crunch at pag-click, limitadong saklaw ng paggalaw. Ang pasyente ay maaaring magpahiwatig ng mga nakaraang metabolic-dystrophic pathologies, pinsala, intra-articular na pangangasiwa ng mga gamot.
Sa panahon ng pagsusuri, sinabi ng doktor:
- joint blocking o matinding limitasyon ng paggalaw;
- pag-click, crepitation.
Ang pananakit ng kasukasuan at mga deformidad ay nakikita sa pamamagitan ng palpation.
Ang mga pagsusuri sa laboratoryo ay inireseta bilang bahagi ng isang pangkalahatang at kaugalian na pagsusuri ng katawan:
- pangkalahatang klinikal na pagsusuri ng dugo na may pagpapasiya ng leukocyte formula;
- pagpapasiya ng ESR;
- fibrinogen;
- antistreptolysin O;
- antas ng serum uric acid;
- C-reactive na protina (paraan ng dami);
- rheumatoid factor;
- antinuclear factor sa HEp-2 cells;
- antas ng mga antibodies sa na-extract na nuclear antigen.
Ang mga diagnostic sa laboratoryo ay kinakailangan upang ibukod ang arthritis, systemic autoimmune disease, rheumatoid arthritis, Sjogren's syndrome, atbp.
Ang mga instrumental na diagnostic ay kinakatawan, una sa lahat, sa pamamagitan ng magnetic resonance imaging. Napatunayan sa eksperimento na ang MRI ay ang pinaka-ginustong paraan para sa pag-diagnose ng osteochondritis dissecans, dahil pinapayagan nito ang isa na masuri ang laki ng sugat at ang kondisyon ng cartilage at subchondral plate, matukoy ang lawak ng bone marrow edema (tumataas ang intensity ng signal), tuklasin ang isang libreng elemento sa joint, at subaybayan ang dynamics ng proseso ng pathological. Bilang karagdagan, ang MRI ay tumutulong upang suriin ang kondisyon ng iba pang mga pinagsamang istruktura: menisci, ligaments, synovial folds, atbp. [ 21 ]
Ang mga diagnostic sa ultratunog at iba pang paraan ng pagsusuri ay hindi nagbibigay ng kumpletong impormasyon tungkol sa sakit. Ang maginoo na radiography at computed tomography ay hindi nakakaalam sa mga unang yugto ng osteochondritis dissecans (2-4 na linggo). Ang mga pamamaraan na ito ay maaari lamang gamitin upang linawin ang ilang mga punto pagkatapos ng MRI.
Iba't ibang diagnosis
Patolohiya |
Mga pangunahing pagkakaiba mula sa osteochondritis dissecans |
Pag-deform ng osteoarthritis |
Ang mga osteophytes at ossified na mga lugar ng ligaments ay madalas na lumilitaw bilang mga intra-articular na libreng elemento. Gayunpaman, ang mga ito ay karaniwang hindi regular sa hugis at may matalim na mga gilid. Wala ring condyle defect. |
Chondromatosis |
Walang katangiang bunganga sa epiphysis ng tibia o femur. Ang mga chondromous na katawan ay hugis-bean, ang kanilang bilang ay umabot o higit pa sa 10. |
Lipoarthritis (sakit ni Hoffa) |
Mayroong pagbabago sa istruktura sa infrapatellar o suprapatellar na lipid body, na siksik at maaaring magdulot ng mga palatandaan ng pagsakal. Ang mga pamamaraan ng X-ray at magnetic resonance ay nagpapahintulot sa differential diagnostics. |
Bali sa loob ng kasukasuan |
Ang intra-articular na pinaghiwalay na elemento ng traumatikong pinagmulan ay may hindi regular na hugis, hindi pantay na mga balangkas. Walang katangiang bunganga. |
Maling interpretasyon nang walang magkasanib na patolohiya |
Sa ilang mga kaso, ang mga walang karanasan na mga espesyalista ay nagkakamali sa sesamoid bone ng gastrocnemius tendon bilang isang intra-articular separated fragment. Ang katangian ng bunganga ng lateral condyle ng femur ay minsan napagkakamalan para sa isang subchondral lumen, isa sa mga variant ng normal na anatomical na istraktura ng joint. |
Paggamot pag-dissect ng osteochondritis
Ang paggamot ay naglalayong mapabuti ang trophism ng mga elemento ng bone-cartilaginous at pag-aayos ng mga hiwalay na bahagi. Ginagamit ang Arthroscopy upang mailarawan ang lokasyon at lawak ng pinsala at matukoy ang antas ng detatsment. Kung ang pagiging epektibo ng konserbatibong paggamot ay unang kinukuwestiyon, inireseta ang interbensyon sa kirurhiko.
Ang Osteochondritis dissecans, na sinamahan ng mga katangiang sintomas ngunit walang malinaw na pagkalagot ng elemento ng bone-cartilaginous, ay ginagamot gamit ang osteochondroperforative method, gamit ang Kirschner wires.
Ang konserbatibong paggamot ay naaangkop lamang sa mga unang yugto ng osteochondritis dissecans. Ang physiotherapeutic na paggamot ay isinasagawa laban sa background ng pagbabawas ng apektadong joint hanggang sa isa at kalahating taon. Sa panahong ito, ang pasyente ay ganap na ipinagbabawal sa paglalaro ng sports. Gumagamit ang pasyente ng saklay sa paglalakad, hindi kasama ang kargada sa apektadong paa. Matapos mawala ang sakit, ang therapeutic exercise ay inireseta, na kinabibilangan ng mga hindi nagpapalakas na ehersisyo, upang maiwasan ang pagkasayang ng kalamnan. [ 22 ]
Mga gamot
Kung ang isang intra-articular na proseso ng pamamaga ay napansin, ang antibiotic therapy ay inireseta. Ang pinaka-malamang ay Cefazolien o Gentamicin. Ang Vancomycin ay angkop kapag natukoy ang Methicillin-resistant Staphylococcus aureus.
Ang mga nonsteroidal anti-inflammatory na gamot ay ginagamit para sa pag-alis ng sakit. Kung ang pasyente ay may mga kontraindikasyon sa pag-inom ng mga naturang gamot (ulser, pagdurugo ng o ukol sa sikmura), kung gayon ang Paracetamol ang magiging gamot na pinili. Sa kaso ng matinding pananakit, maaaring ipahiwatig ang opioid analgesics.
Mga antibiotic |
|
Cefazolin |
Ang average na pang-araw-araw na dosis ay 1-4 g, sa anyo ng intravenous o intramuscular injection. Ang gamot ay hindi ginagamit sa kaso ng hypersensitivity sa cephalosporin at beta-lactam antibiotics. |
Gentamicin |
Ang karaniwang pang-araw-araw na dosis ng gamot ay 3 mg/kg ng timbang intramuscularly o intravenously sa 2-3 injection. Ang tagal ng therapy ay 7 araw. Ang gamot ay may ototoxicity. |
Vancomycin |
Inireseta nang paisa-isa, isinasaalang-alang ang mga therapeutic indications. Ibinibigay sa intravenously sa pamamagitan ng drip. Ang mabilis na pangangasiwa ay maaaring makapukaw ng isang bilang ng mga side effect, kabilang ang anaphylactic shock, igsi ng paghinga, pagpalya ng puso. |
Mga pangpawala ng sakit na opioid |
|
Tramadol |
Ang isang solong dosis ng gamot (intravenous o oral) ay 50-100 mg. Ang maximum na posibleng pang-araw-araw na dosis ng gamot ay 400 mg. Ang panahon ng paggamot ay 1-3 araw. |
Trimeperidine |
Ito ay pinangangasiwaan ng intramuscularly, intravenously sa anyo ng isang 1% na solusyon, sa halagang 1 ml bawat araw. Ang tagal ng paggamit ay 1-3 araw. |
Mga nonsteroidal na anti-inflammatory na gamot |
|
Ketoprofen |
Kinukuha nang pasalita sa 200-300 mg bawat araw sa 2-3 dosis, o ibinibigay sa intramuscularly sa 100 mg 1-2 beses bawat araw. Mga posibleng epekto: dyspepsia, gastritis, mga pantal sa balat. |
Ketorolac |
Ang isang solong dosis ng gamot ay 10 mg. Ang maximum na pang-araw-araw na dosis ay 40 mg. Ang tagal ng kurso ay hindi maaaring lumampas sa 5 araw. Posible rin ang intramuscular o intravenous administration sa minimally effective na dosis. Mga posibleng epekto: pananakit ng tiyan, pagtatae, stomatitis, cholestasis, sakit ng ulo. |
Paracetamol |
Inireseta sa 0.5-1 g hanggang 4 na beses sa isang araw, para sa 3-5 araw. Ang gamot ay mahusay na disimulado at bihirang nagiging sanhi ng mga side effect. Exception: allergy sa Paracetamol. |
Paggamot sa Physiotherapy
Ang physiotherapy ay kadalasang ginagamit sa yugto ng rehabilitasyon pagkatapos ng operasyon para sa osteochondritis dissecans. Ang kagustuhan ay ibinibigay sa mga sumusunod na pamamaraan:
- lokal na cryotherapy (isang kurso ng paggamot ay may kasamang hanggang 10 mga pamamaraan);
- UFO therapy (tagal ng kurso - 10 araw, isang pamamaraan araw-araw);
- magnetic therapy (isang kurso ng paggamot ay may kasamang mula lima hanggang sampung sesyon);
- UHF therapy (7-10 session);
- laser therapy (araw-araw para sa 1 linggo).
Upang mapabuti ang sirkulasyon ng dugo sa apektadong kasukasuan at upang maiwasan ang pagkasayang ng kalamnan, ang mga espesyal na ehersisyo sa therapy sa ehersisyo ay inireseta:
- Ang pag-igting ng kalamnan na may unti-unting pagtaas ng intensity, na tumatagal ng 6 na segundo, na may bilang ng mga pag-uulit na humigit-kumulang 10 bawat diskarte.
- Ang paulit-ulit na pagbaluktot at pagpapalawak ng mga daliri ng paa, mga pagsasanay upang sanayin ang sirkulasyon ng paligid (pagpapababa at pagtaas ng mga paa).
- Mga ehersisyo para sa pag-iwas sa paninigas ng magkasanib na bahagi (hanggang sa 14 na paggalaw bawat diskarte).
Posibleng gumamit ng mud therapy at water therapy, sa pagpapasya ng dumadating na manggagamot.
Herbal na paggamot
Ang Osteochondritis dissecans sa mga matatanda ay isang dynamic na hindi kanais-nais na patolohiya, na sa kawalan ng karampatang paggamot ay maaaring humantong sa kapansanan. Samakatuwid, ang mas maagang mga hakbang ay ginawa upang labanan ang sakit, mas mabuti.
Ang paggamot para sa osteochondritis dissecans ay dapat na komprehensibo. Kung ang dumadating na manggagamot ay hindi tumutol, ang ilang mga katutubong pamamaraan ay maaaring gamitin, sa partikular, herbal na gamot.
- Dikdikin ang ugat ng malunggay, painitin ito ng bahagya hanggang sa maging mainit, ilagay ito sa isang tela at i-compress ito sa apektadong bahagi. Ulitin ang pamamaraan tuwing ibang araw.
- Maghanda ng herbal mixture ng 1 kutsarita ng dahon ng birch, ang parehong dami ng nettle at dandelion na dahon, marigold na bulaklak at willow rhizomes. Ibuhos ang 1 litro ng tubig na kumukulo sa pinaghalong at iwanan ito sa ilalim ng takip sa loob ng 10 oras. Uminom ng kalahating baso ng lunas tatlong beses sa isang araw kalahating oras bago kumain. Ang panahon ng paggamot ay 8 linggo.
- Maghanda ng pinaghalong batay sa pantay na dami ng wild rosemary, hop cones, chamomile flowers at St. John's wort. Pagkatapos ay kumuha ng 2 tbsp ng pinaghalong, ibuhos ang 1 litro ng tubig na kumukulo, iwanan sa ilalim ng talukap ng mata para sa mga 10 oras, kumuha ng kalahating baso 4 beses sa isang araw bago kumain.
- Maghanda ng pinaghalong 1 kutsarita ng mga tangkay ng raspberry, ang parehong dami ng dahon ng elecampane at nettle, 1 kutsara ng ligaw na rosemary at 1 kutsarita ng mga bulaklak ng elderberry. Magdagdag ng 0.5 litro ng tubig na kumukulo sa pinaghalong at mag-iwan sa ilalim ng takip para sa 15-20 minuto. Salain at uminom ng 100 ML tatlong beses sa isang araw bago kumain. Tagal ng paggamit: hanggang tatlong buwan.
- Ibuhos ang 500 ML ng tubig na kumukulo sa 2 tbsp ng dahon ng lingonberry at mag-iwan ng 40 minuto. Uminom ng 100-150 ml tatlong beses sa isang araw bago kumain.
Ang paghuhugas ng apektadong joint na may elecampane tincture ay nagbibigay ng magandang epekto (50 g ng rhizome ay ibinuhos ng 150 ML ng vodka at itago sa isang madilim na lugar sa loob ng 2 linggo).
Paggamot sa kirurhiko
Ang ilang mga may-akda [ 23 ], [ 24 ] ay naniniwala na ang konserbatibong paggamot ay dapat na ang unang linya ng paggamot para sa mga matatag na sugat sa mga bata. Ang tanging pinagkasunduan tungkol sa pamamaraang ito ay kung ang paggamot na ito ay pinili, ang tagal nito ay dapat na 3 hanggang 6 na buwan bago pumili ng surgical treatment. [ 25 ]
Ang operasyon ay karaniwang ipinahiwatig para sa hindi matatag at matatag na mga sugat ng talamak na osteochondritis dissecans na hindi pumapayag sa konserbatibong paggamot. [ 26 ], [ 27 ]
Ang mga pagkakaiba sa mga kagustuhan ng siruhano para sa kirurhiko paggamot ay makikita sa iba't ibang mga pamamaraan ng operasyon. Kabilang dito ang pagbabarena (parehong retrograde at antegrade), [ 28 ], [ 29 ] bone grafting, [ 30 ], [ 31 ] fixation, [ 32 ], [ 33 ] alignment procedures, [ 34 ] at debridement. [ 35 ]
Ang Osteochondritis dissecans, na nakita sa isang may sapat na gulang na pasyente, ay kadalasang nagiging indikasyon para sa surgical intervention. Sa paunang yugto ng pag-unlad ng patolohiya, ang patay na lugar ay pinalitan ng bagong nabuo na tisyu, at sa mga kasunod na yugto, ang mga libreng fragment ay inalis ng arthrotomy.
Ang sukat ng interbensyon ay tinutukoy pagkatapos magsagawa ng magnetic resonance imaging at arthroscopy. Bilang isang patakaran, habang pinapanatili ang pakikipag-ugnay ng libreng elemento sa nakapaligid na tisyu, ang pinaghiwalay na bone-cartilaginous fragment ay drilled at pinalitan ng buhay na tissue. Ang isang Kirschner wire o isang manipis na awl ay ginagamit para sa tunneling. Ang kawad ay inilalagay sa gitna ng necrotic zone, patayo sa magkasanib na ibabaw. Ang interbensyon ay nakumpleto sa pamamagitan ng pagputol ng cartilaginous na lugar at paggamot sa mga gilid nito.
Kung ang sugat ng OCD ay pira-piraso o hindi maaayos dahil sa kalidad ng kartilago o mismatch, ang fragment ay dapat i-excised, alisin ang donor site, at ayusin ang depekto batay sa mga indibidwal na natuklasan.[ 36 ] Ang pagtanggal ng fragment ay maaaring magbigay ng panandaliang lunas sa sakit.[ 37 ],[ 38 ]
Kung ang libreng elemento ay may binibigkas na kadaliang kumilos, ito ay unang naayos gamit ang isang clamp. Pagkatapos ang paglipat ng pagkonekta (buto o kartilago) ay pinutol, pagkatapos ay tinanggal ang elemento. Ang mga channel ay drilled sa subchondral plate, ang mga gilid ay naproseso. Ang joint ay hugasan, sutures at isang aseptic bandage ay inilapat.
Pagkatapos ng refixation ng libreng elemento, ang mga spokes ay tinanggal humigit-kumulang 2-2.5 buwan mamaya. Sa postoperative period, ang pasyente ay inireseta ng antibiotic therapy at mga sintomas na gamot.
Ang isang bago, modernong pamamaraan ng arthroplasty ay autogenous chondrocyte transplantation. Ang pamamaraan ay nagsasangkot ng pag-culture at paglipat ng mga cell, ngunit dahil sa mataas na halaga ng pamamaraan, ang pagsasanay nito ay kasalukuyang limitado. [ 39 ], [ 40 ]
Karamihan sa mga may-akda ay nag-uulat na ang oras sa radiographic healing ay mula 6 na linggo hanggang 2 taon.
Pag-iwas
Dahil ang etiology ng osteochondritis dissecans ay hindi lubos na nauunawaan, wala pang tiyak na pag-iwas sa sakit. Gayunpaman, ang mga doktor ay nagbibigay pa rin ng ilang mga rekomendasyon upang maiwasan ang pag-unlad ng mga naturang sakit. Ang mga naturang rekomendasyon ay pangunahin at pangalawang kalikasan.
Ang pangunahing pag-iwas ay binubuo ng pangkalahatang pagpapanatili ng kalusugan ng musculoskeletal system:
- labanan laban sa labis na timbang;
- regular na katamtamang pisikal na aktibidad;
- pag-iwas sa pinsala, pagsusuot ng komportable at mataas na kalidad na sapatos;
- pagsasanay ng pangkalahatang mga hakbang sa pagpapalakas;
- pag-iwas sa hypothermia, napapanahong paggamot ng anumang mga pathologies sa katawan.
Ang pangalawang pag-iwas ay kinabibilangan ng pagpigil sa paglala ng mga umiiral na osteochondritis dissecans. Ang mga pangunahing punto ng pag-iwas ay itinuturing na mga sumusunod:
- limitasyon ng joint load;
- pagtanggi sa mga sports tulad ng pagtakbo, track at field, weightlifting, gymnastics, basketball, volleyball, football;
- pagwawasto ng mga propesyonal na katangian, pag-iwas sa matagal na pagtayo, madalas na squatting, regular na paglalakad pataas at pababa ng hagdan;
- pagrepaso sa iyong diyeta, pag-iwas sa gutom, pag-iwas sa mataba at monotonous na pagkain, tinitiyak na ang katawan ay tumatanggap ng mahahalagang microelement at bitamina.
Ang therapy sa ehersisyo ay dapat lamang isagawa sa ilalim ng pangangasiwa ng isang doktor. Ang mga tamang ehersisyo ay hindi dapat magpabigat sa musculoskeletal system, ngunit ibalik ang lakas at pagkalastiko ng mga kasukasuan, mapabilis ang sirkulasyon ng dugo at mapabuti ang mga proseso ng metabolic.
Sa rekomendasyon ng isang doktor, maaari kang magsanay ng mga sesyon ng masahe para sa iba't ibang grupo ng kalamnan.
Pagtataya
Ang Osteochondritis dissecans ay isang mapaghamong problema sa orthopaedic dahil mahirap pareho itong tukuyin at gamutin, kahit na may mga bagong pag-unlad sa lugar na ito.
Ang pagbabala ng sakit ay maaaring depende sa uri ng paggamot na ginamit (panggamot, kirurhiko), sa kapanahunan ng mga zone ng paglago, sa lokalisasyon, katatagan at laki ng pinaghiwalay na elemento, sa integridad ng kartilago. Sa pagkabata, ang kinalabasan ng sakit ay halos kanais-nais: ang osteochondritis dissecans ay tumutugon nang maayos sa paggamot sa mga bata. Sa pagtanda, ang maagang pagsusuri ng patolohiya ay mahalaga, na direktang nakakaapekto sa pangmatagalang pagbabala. Ang pinaka-hindi kanais-nais na kinalabasan ay sinusunod sa mga pasyente na may mga komplikasyon, pati na rin sa patolohiya ng lateral condyle ng femur.

