Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Malaria
Huling nasuri: 04.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
Ang Malaria (Ingles na malaria; French paludisme) ay isang talamak na anthroponotic na naililipat na sakit na protozoan na may naililipat na mekanismo ng impeksiyon, na nailalarawan sa pamamagitan ng malinaw na mga sintomas ng pagkalasing, isang cyclical na kurso na may alternatibong pag-atake ng lagnat at mga panahon ng apyrexia, isang pinalaki na pali at atay, ang pag-unlad ng hemolytic na sakit at isang progradient na kurso ng kurso.
Epidemiology
Ang pinagmulan ng nakakahawang ahente ay isang taong may sakit o isang parasite carrier na ang dugo ay naglalaman ng mga gametocytes. Ang malaria ay isang impeksiyon na naililipat na nakukuha sa pamamagitan ng kagat ng lamok. Ang mga gametocyte ng P. vivax, P. ovale at P. malariae ay matatagpuan sa dugo sa mga unang araw ng sakit; ang kanilang bilang ay tumataas pagkatapos ng ilang cycle ng erythrocytic schizogony. Kapag nahawahan ng P. falciparum, ang isang tao ay nagiging mapagkukunan ng impeksyon 10-12 araw pagkatapos ng simula ng parasitemia at maaaring manatili sa loob ng 2 buwan o higit pa.
Sa malaria, ang iba't ibang mga mekanismo ng paghahatid ng impeksyon ay posible:
Mekanismo ng paghahatid (kagat ng lamok)
Ang mekanismong ito ay ang pangunahing isa, na tinitiyak ang pagkakaroon ng plasmodia bilang isang biological species. Ang pinagmumulan ng impeksyon ay isang tao (may sakit na malaria o isang parasite carrier), kung saan ang dugo ay mayroong mga mature gametocytes (lalaki at babaeng reproductive cell ng parasito). Ang mga carrier ng malaria ay mga babaeng lamok lamang ng genus Anopheles.
Sa tiyan ng lamok, kung saan pumapasok ang mga lalaki at babaeng gametocyte sa loob ng mga erythrocytes kasama ng dugo, ang kanilang karagdagang pagkahinog (pagkatapos ng lysis ng mga erythrocytes), ang pagsasanib at maramihang dibisyon ay nangyayari sa pagbuo ng mga sporozoites, na naipon sa mga glandula ng laway ng lamok. Ang mga asexual na anyo ng parasito (trophozoites, schizonts), na pumasok sa tiyan ng lamok, ay namamatay.
Kaya, sa katawan ng tao, ang isang asexual na landas ng pag-unlad ng parasito (schizogony) ay nangyayari sa pagbuo at akumulasyon ng mga gametocytes, at sa katawan ng lamok, nangyayari ang isang sekswal na landas (sporogony), ang pagsasanib ng mga lalaki at babae na gametocytes sa kanilang karagdagang pag-unlad at pagbuo ng mga sporozoites.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Vertical na mekanismo ng paghahatid
Vertical transmission mechanism (mula sa ina hanggang fetus) o mula sa ina hanggang sa bagong panganak (sa panahon ng panganganak - parenteral na mekanismo). Sa patayong paghahatid, ang fetus ay bihirang mahawahan sa pamamagitan ng inunan. Mas madalas, ang impeksiyon ay nangyayari sa panahon ng panganganak kapag ang isang tiyak na dami ng dugo ng ina ay pumapasok sa daluyan ng dugo ng bagong panganak, sa mga erythrocytes kung saan mayroong mga asexual na anyo ng parasito.
Parenteral na mekanismo ng paghahatid
Ang parenteral na mekanismo ng impeksyon ay humahantong sa pag-unlad ng tinatawag na schizont malaria. Ito ay natanto sa panahon ng pagsasalin ng dugo o, mas madalas, sa panahon ng mga paglabag sa asepsis sa panahon ng mga iniksyon (halimbawa, sa mga adik sa droga na gumagamit ng parehong syringe). Sa kaso ng impeksyon sa panahon ng pagsasalin ng dugo, ang pinagmulan ng impeksyon ay isang donor-parasite carrier, kadalasang may sublatent parasitemia (ang bilang ng mga parasito ay mas mababa sa lima sa isang μl ng dugo). Samakatuwid, sa mga rehiyon ng mundo endemic para sa malaria, ito ay kinakailangan upang gamitin, kasama ng parasitological pamamaraan (detection ng parasito sa makapal na drop paghahanda at dugo smears), serological (immunological) mga pamamaraan ng laboratoryo diagnostics ng malaria (RNIF, ELISA, atbp) upang makontrol ang donor dugo. Isinasaalang-alang na sa impeksyon ng parenteral, kadalasan ay kakaunti lamang ang mga parasito na ipinakilala (lalo na sa mga iniksyon), ang panahon ng pagpapapisa ng itlog ay maaaring pahabain sa 3 buwan (na may napakalaking impeksiyon, ang panahon ng pagpapapisa ng itlog, sa kabaligtaran, ay maaaring napakaikli - ilang araw), na mahalagang malaman kapag nag-diagnose ng malaria sa mga pasyente na sumailalim sa operasyon at mga adik sa droga.
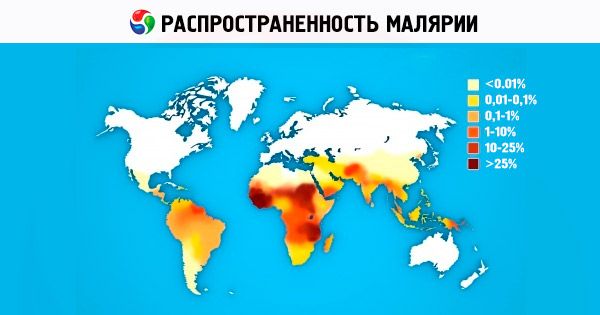
Ang mga kondisyon ng malaria ay lumaganap
Para kumalat ang malaria sa isang partikular na rehiyon (bansa, teritoryo, lugar), ang mga sumusunod na kondisyon ay kinakailangan:
- Pinagmulan ng impeksyon (isang pasyente na may malaria o isang parasite carrier).
- Ang pagkakaroon ng isang epektibong carrier (mga lamok ng genus Anopheles). Ang pagkamaramdamin sa mga parasito ng malaria ay ang pangunahing kalidad ng isang partikular na species ng mga lamok ng genus Anopheles. Ang bilang ng mga lamok ng genus Anopheles sa mga populasyon ng iba pang mga species ay hindi kasing taas ng mga lamok na hindi malaria, at bihira silang mag-abala sa kanilang mga kagat. Gayunpaman, kahit na ang mga maliliit na species sa ilalim ng iba pang mga paborableng kalagayan (ang kalapitan ng mga lugar ng pag-aanak ng lamok sa mga tirahan ng tao) ay maaaring gumanap ng isang medyo seryosong papel. Mahigit sa 70 species ng lamok ng genus Anopheles (mula sa higit sa 200 kilalang species) ay maaaring magsilbing mabisang tagapagdala ng malaria.
- Mga kanais-nais na klimatiko na kondisyon: average na pang-araw-araw na temperatura ng hangin sa itaas 16 °C at ang pagkakaroon ng mga lugar ng pag-aanak para sa mga lamok: mga anyong tubig, mga imbakan ng tubig, mga istruktura ng patubig, atbp. Ang pinakamababang average na pang-araw-araw na temperatura ng hangin na kinakailangan para sa pag-unlad sa katawan ng Pl. Ang vivax mosquito ay 16 °C, para sa Pl. falciparum - 18 °C, sa mas mababang temperatura ay hindi nangyayari ang sporogony. Ang tagal ng sporogony ay mas maikli, mas mataas ang temperatura (hanggang sa isang tiyak na antas, dahil ang average na pang-araw-araw na temperatura na 30 °C pataas ay hindi kanais-nais para sa sporogony). Sa pinakamainam na average na pang-araw-araw na temperatura (25-26 °C), sporogony sa Pl. Ang vivax ay tumatagal ng 8-9 na araw, sa Pl. falciparum - 10-11 araw.
Ang buong lugar ng pamamahagi ng malaria sa mundo (sa pagitan ng 45° N at 40° S hanggang 64° N at 45° S sa iba't ibang taon) ay inookupahan ng vivax malaria. Ang mga lugar ng falciparum malaria at malariae malariae ay medyo mas maliit dahil sa mas mataas na temperatura na kinakailangan para sa epektibong sporogony; ang lugar ng ovale malaria ay matatagpuan sa dalawang rehiyon na hindi teritoryal na konektado sa isa't isa: tropikal na Africa at ang mga estado ng kanlurang bahagi ng Karagatang Pasipiko (Indonesia, Vietnam, Pilipinas, New Guinea, atbp.). Sa bulubunduking mga bansa, ang foci ng malaria ay maaaring mabuo sa mga altitude na hanggang 1000 m sa temperate climate zone at hanggang 1500-2500 m sa subtropical at tropical zone, na may foci ng vivax malaria lamang na nagaganap sa matataas na lugar (1000-1500 m at mas mataas).
Ang malaria ay nailalarawan sa pamamagitan ng binibigkas na seasonality. Sa mga klimang may katamtaman at subtropiko, ang panahon ng malaria ay nahahati sa mga panahon ng epektibong impeksyon ng lamok, paghahatid ng impeksyon, at mass manifestations ng sakit. Ang simula ng panahon ng epektibong impeksyon ng lamok (sa pagkakaroon ng isang mapagkukunan ng impeksyon - mga pasyente, mga carrier ng parasito) ay kasabay ng sandali ng isang matatag na pagtaas sa average na pang-araw-araw na temperatura sa 16 °C. Ang simula ng panahon ng paghahatid ay nauugnay sa pagkumpleto ng sporogony sa katawan ng lamok, na depende sa tiyak na average na pang-araw-araw na temperatura ng isang taon. Sa rehiyon ng Moscow, ang panahon ng paghahatid ng vivax malaria ay maaaring umabot ng 1.5-2 buwan o higit pa, hanggang sa unang pagyelo ng taglagas. Ang mga hangganan ng panahon ng mass manifestations ay hindi gaanong tinukoy. Sa foci kung saan tatlong araw lamang na malaria ang naililipat, ang mass morbidity ay maaaring magsimula nang matagal bago magsimula ang panahon ng paghahatid. Ang mga naobserbahang kaso ay ang mga pangunahing pagpapakita ng vivax malaria na may mahabang panahon ng pagpapapisa ng itlog (3-10 buwan) dahil sa impeksyon sa nakaraang season at pagpapanatili ng mga hypnozoites sa atay (nang walang mga pangunahing pagpapakita na may maikling panahon ng pagpapapisa ng itlog), pati na rin ang malayong exoerythrocytic relapses (pagkatapos ng isang serye ng mga pag-atake ng malaria na may isang maikling panahon ng anti-inkubasyon sa nakaraang panahon, na walang isang panahon ng pagpapapisa ng panahon).
Ang pagkamaramdamin sa malaria ay pangkalahatan. Ang kinalabasan ng impeksyon pagkatapos pumasok ang pathogen sa daloy ng dugo at ang klinikal na kurso ng sakit ay tinutukoy ng indibidwal na katayuan ng immunological, ang aktibidad ng mga di-tiyak na likas na mga kadahilanan ng paglaban, ang intensity ng post-infection immunity, at para sa mga bagong silang - ang antas ng mga tiyak na antibodies ng klase G na natanggap mula sa ina. Ang pagbubukod ay ang mga katutubo ng West Africa at New Guinea, na karamihan ay immune sa impeksyon ni Pl. vivax, na nauugnay sa genetically natukoy na kawalan ng erythrocyte isoantigens ng Duffy group, na kumikilos bilang mga receptor para sa Pl. vivax merozoites. Alinsunod dito, sa rehiyong ito, ang mga kaso ng impeksyon sa vivax malaria ay mas madalas na sinusunod kaysa sa ibang mga rehiyon ng tropikal na Africa.
Ang mga taong nagdadala ng abnormal na hemoglobin (thalassemia, sickle cell anemia, hemoglobin E, C, atbp.), na may mga abnormalidad sa istraktura ng erythrocyte cytoskeleton (hereditary spherocytosis, Southeastern ovalocytosis, hereditary elliptocytosis) o may kakulangan ng enzyme glucose-6-phosphate dehydrogenase ng erythrocytes ay may kamag-anak na resistensya sa erythrocytes ng lahat ng uri ng impeksyon. Sa kaso ng impeksyon ng malaria, sila ay may kaunting sakit, ang bilang ng mga parasito sa dugo ay nananatiling medyo mababa, at ang mga kaso ng malignant na pag-unlad (cerebral malaria - falciparum) ay halos wala. Sa kabilang banda, ang mga taong may kakulangan sa glucose-6-phosphate dehydrogenase ay nasa panganib na magkaroon ng talamak na hemolysis kapag gumagamit ng ilang antimalarial na gamot (primaquine, quinine, atbp.). Ang mga mekanismo ng natural na paglaban sa iba't ibang uri ng malaria ay hindi pa rin malinaw at patuloy na pinag-aaralan.
Ang mga bagong silang ay mayroon ding tiyak na panlaban sa impeksyon sa lahat ng anyo ng malaria. Ito ay dahil sa:
- ang pagkakaroon ng passive immunity dahil sa class G antibodies na natanggap ng bagong panganak mula sa isang hyperimmune na ina (sa mga lugar na may mataas na saklaw ng malaria);
- pagpapanatili ng tiyak na kaligtasan sa sakit pagkatapos ng kapanganakan dahil sa class A antibodies na natanggap ng bagong panganak na may gatas ng suso;
- ang pagkakaroon ng fetal hemoglobin sa bagong panganak, na hindi gaanong ginagamit para sa pagpapakain ng malaria parasite.
Matapos ang unang tatlo hanggang anim na buwan ng buhay, ang mga bagong panganak ay may makabuluhang pagtaas ng panganib na magkaroon ng malubha, malignant na mga anyo ng falciparum malaria (pagbabago ng mga pulang selula ng dugo na naglalaman ng fetal hemoglobin sa mga pulang selula ng dugo na naglalaman ng normal na hemoglobin; paglipat sa halo-halong pagpapakain - paggamit ng para-aminobenzoic acid, na kinakailangan para sa pagbuo ng parasito, na wala sa gatas ng ina).
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Ang kaligtasan sa sakit sa malaria
Ang kaligtasan sa malaria ay hindi sterile, partikular sa mga species at strain, hindi matatag at panandalian. Upang mapanatili ang proteksiyon na antas ng mga antibodies, ang patuloy na pagpapasigla ng antigen sa anyo ng mga paulit-ulit na impeksyon sa malaria ay kinakailangan. Immunity kay Pl. malariae at Pl. Ang vivax ay naitatag nang mas maaga at pinananatili nang mas matagal kaysa sa Pl. falciparum. Kasama sa antimalarial immunity ang mga cellular at humoral na tugon. Ang mga proseso ng immune na nagpapasigla sa synthesis ng antibody ay nagsisimula sa phagocytosis ng mga parasito ng malaria ng mga macrophage. Ito ay ipinakikita ng hyperplasia ng histiophagocytic system ng pali, atay, at bone marrow.
Paglaganap ng malaria
Sa apat na species ng human malaria pathogens, ang P. vivax ang pinakakaraniwan sa mundo. Sa subtropiko at tropiko, ang mga sporozoite ay nangingibabaw sa gene pool ng populasyon ng P. vivax. Nagdudulot sila ng sakit pagkatapos ng maikling pagpapapisa ng itlog (10-21 araw). Sa kontinente ng Africa, ang P. vivax ay patuloy na matatagpuan sa mga bansa sa Silangang Aprika sa mga Arabo, Indian, Ethiopian, at Europeo. Sa mga bansa sa Kanlurang Africa, na pangunahing pinaninirahan ng mga kinatawan ng lahi ng Negroid, ang P. vivax ay hindi natagpuan, na ipinaliwanag ng genetically determined innate immunity ng African blacks sa P. vivax [erythrocytes ay walang receptor para sa P. vivax merozoites - Duffy isoantigens (Fy d o Fy b )]. Ang hanay ng P. ovale ay maliit at binubuo ng dalawang bahagi. Ang pangunahing bahagi ng Africa ay sumasakop sa tropikal na Africa mula Gambia sa hilaga hanggang Congo sa timog ng kontinente. Ang ikalawang bahagi ng hanay ay ang mga bansa sa Kanlurang Karagatang Pasipiko at Timog Silangang Asya. Ang heyograpikong hanay ng tropikal na malaria ay umabot sa 40° hilagang latitude at 20° timog latitude. Ang P. falciparum ay nagdudulot ng hanggang 50% ng mga kaso ng malaria sa mundo. Ang apat na araw na malaria ay kasalukuyang matatagpuan sa Africa, ilang lugar ng Central at South America, at Caribbean. Timog-silangang Asya.
Karamihan sa mga tao ay madaling kapitan ng malaria. Ang pagbubukod ay ang katutubong populasyon ng Kanlurang Africa. Ang mga hyperendemic na lugar ng tropikal na Africa, kung saan nangingibabaw ang P. falciparum, ay nailalarawan ng medyo matatag na istruktura ng immune ng katutubong populasyon:
- Ang mga batang wala pang 6 na buwan ay hindi nagkakasakit dahil sa passive immunity na natanggap mula sa ina:
- Karamihan sa mga batang may edad na 6-24 na buwan ay nahawaan ng P. falciparum; ang passive immunity ay kumupas, ang active immunity ay hindi pa nabuo; ang pangkat na ito ay may pinakamataas na namamatay mula sa malaria:
- Sa mga bata na higit sa 2 taong gulang, ang P. falciparum ay mas madalas na nakikita, ang kurso ng malaria ay pinapagaan bilang resulta ng nakuha na kaligtasan sa sakit, at ang intensity ng parasitemia ay bumababa sa edad:
- Sa mga may sapat na gulang, ang P. falciparum ay bihirang makita dahil sa mataas na immune tension; kapag nahawahan, walang clinical manifestations.
Ang tropikal na malaria ay madali ding tinatanggap ng mga carrier ng abnormal hemoglobin S (sickle cell anemia) at mga taong may ilang iba pang genetically determined abnormalities ng hemoglobin at red blood cell enzymes (kakulangan ng G-6-PDH).
Kasaysayan ng pananaliksik sa malaria
Ang pag-aaral ng malaria (isa sa mga pinaka sinaunang sakit ng tao) ay hindi maihihiwalay na nauugnay sa kasaysayan ng sibilisasyon ng tao. Ipinapalagay na ang malarya ay nagsimulang kumalat sa Earth (mula sa rehiyon ng Africa ng Mediterranean) mga 10,000 taon na ang nakalilipas dahil sa masinsinang pag-unlad ng agrikultura, kalakalan, at paggalugad ng mga bagong lupain. Sa sinaunang Egyptian papyri, sinaunang panitikang Tsino, at ang mga canon ng klasikal na sinaunang gamot sa India (Ayurveda), ang mga paglalarawan ng klinikal na larawan at mga epidemya ng malaria ay nakaligtas hanggang sa araw na ito; kahit na noon, ginawa ang mga pagpapalagay tungkol sa isang posibleng koneksyon sa pagitan ng pag-unlad ng sakit at kagat ng lamok. Nang maglaon (ika-5-6 na siglo BC), ang mga sinaunang Griyegong doktor: Hippocrates, Heradotus, Empedocles ay inilarawan nang detalyado ang klinikal na larawan ng malaria. Si Hippocrates ay kinikilala sa pagkilala sa malaria mula sa pangkat ng mga febrile na sakit: iminungkahi niyang makilala ang 3 anyo ng sakit: "quotidian" (araw-araw na pag-atake), "tertian" (pag-atake tuwing ibang araw) at "quartan" (pag-atake tuwing 2 araw).
Ang simula ng panahon ng mga siyentipikong pagtuklas sa pag-aaral ng malaria ay nauugnay sa 1640, nang ang Espanyol na doktor at conquistador na si Juan del Vego ay unang gumamit ng pagbubuhos ng cinchona bark upang gamutin ang mga pasyente na may malaria, na dating ginamit ng mga Indian ng Peru at Ecuador bilang isang antipirina. Ang kredito para sa pagbibigay ng pangalan sa sakit na "malaria" (Italyano: "mal aria" - masamang hangin) ay napupunta sa Italian Lancisi (1717), na nag-uugnay sa impeksyon ng mga taong may malaria sa pamamagitan ng "nakakalason" na mga singaw mula sa mga latian. Noong 1880, ang Pranses na doktor na si A. Laveran, na nagtatrabaho sa Algeria, ay inilarawan nang detalyado ang morpolohiya ng pathogen ng malaria. Noong 1897, itinatag ng Ingles na doktor ng militar na si Ronald Ross sa India ang mekanismo ng paghahatid ng malaria.
Sa kasalukuyan, ang malaria ay isa sa mga pinakamalubhang problema sa kalusugan para sa higit sa 100 mga bansa sa Africa, Asia at South America, halos kalahati ng populasyon ng mundo ang nabubuhay sa panganib na magkaroon ng malaria. Halos lahat ng mga bansa sa Europa at Hilagang Amerika taun-taon ay nagrerehistro ng daan-daang imported na kaso ng malaria sa mga taong dumarating mula sa mga rehiyon kung saan ito ay laganap, ang bilang ng mga kaso ng tinatawag na airport malaria ay lumalaki. Ayon sa WHO, 200-250 milyong tao sa mundo ang nagkakasakit ng malaria bawat taon, hindi bababa sa 80% ng lahat ng kaso ng malaria ay nakarehistro sa mga bansang Aprikano na matatagpuan sa timog ng Sahara. Bawat taon, 1 hanggang 2 milyong tao ang namamatay mula sa malaria, pangunahin ang mga batang wala pang 5 taong gulang. Ang mga pagkalugi sa lipunan at ekonomiya sa Africa lamang ay tinatayang nasa 2 bilyong US dollars bawat taon. Mula noong 1998, sa ilalim ng tangkilik ng WHO, World Bank, at UNICEF, isang siyentipiko at praktikal na programa (Roll Back Malaria Initiative) sa pagkontrol ng malaria (pangunahin sa mga umuunlad na bansa) ay ipinatupad. Ang programa ay nakatakdang tumakbo hanggang 2010-2015. Ang mga pag-unlad upang lumikha ng isang epektibong bakuna laban sa malarial ay aktibong isinasagawa, ngunit mangangailangan ito ng hindi bababa sa isa pang 10-15 taon. Ang paghahanap, pagpapaunlad at pagpapabuti ng mga gamot para sa paggamot ng malaria ay isa sa mga prayoridad na programa ng WHO, iba't ibang kumpanya ng parmasyutiko, at mga institusyong pananaliksik sa buong mundo. Sa mga nagdaang taon, nakita ng Russia ang pagtaas ng mga na-import na kaso ng malaria bilang resulta ng pagtaas ng migration at masinsinang pag-unlad ng internasyonal na turismo.
Mga sanhi malaria
Ang pangalan ng sakit na "malaria" ay aktwal na pangkalahatan ang apat na magkakahiwalay na protozoan na sakit na dulot ng apat na uri ng pathogens, ayon sa pagkakabanggit.
Ang malaria ay sanhi ng mga parasito na kabilang sa uri ng Protozoa, Sporozoa class, Plasmodiidae family, Plasmodium genus. Apat na uri ng pathogen ang nagiging parasitiko sa mga tao: Ang P. vivax ay nagdudulot ng tatlong araw na malaria, ang P. malariae ay nagdudulot ng apat na araw na malaria, ang P. falciparum ay nagdudulot ng tropikal na malaria; Ang P. ovale ay nagdudulot ng tatlong araw na ovale malaria.
Mga pathogen ng malaria
Nakakaexcite |
Anyo ng malaria (ayon sa ICD-10) |
Plasmodium (Laverania) falciparum |
Malaria na dulot ng Plasmodium falciparum (falciparum malaria) |
Plasmodium (Plasmodium) vivax |
Malaria na dulot ng Plasmodium vivax (malaria-vivax) |
Plasmodium (Plasmodium) ovale |
Malaria na dulot ng Plasmodium ovale (malaria-ovale) |
Plasmodium (Plasmodium) malariae |
Malaria na dulot ng Plasmodium malariae (malaria-malariae) |
Sa karamihan ng mga domestic publication (mga aklat-aralin, manwal, sangguniang libro), ang mga dating pangalan ng mga anyo ng malaria ay nananatili: tropikal na malaria (malaria-falciparum), tatlong araw na malaria (malaria-vivax), oval-malaria (malaria-ovale) at apat na araw na malaria (malaria-malariae).
Ang bawat isa sa apat na anyo ng malaria ay nailalarawan sa sarili nitong klinikal, pathogenetic at epidemiological na mga katangian. Ang pinakamahalagang lugar ay inookupahan ng falciparum malaria, na bumubuo ng 80-90% ng lahat ng mga kaso ng malaria sa mundo, ang causative agent na kabilang sa isang espesyal na subgenus (Laverania). Ang falciparum malaria lamang ang maaaring magpatuloy nang malignant, na humahantong sa isang nakamamatay na kinalabasan.
Sa panahon ng kanilang ikot ng buhay, ang mga pathogen ng malaria ay sumasailalim sa sumusunod na siklo ng pag-unlad na may pagbabago ng mga host:
- asexual development (schizogony) ay nangyayari sa katawan ng intermediate host - isang tao;
- Ang sexual development (sporogony) ay nangyayari sa katawan ng huling host - ang babaeng lamok ng genus Anopheles.
Ang mga sporozoite ay pumapasok sa katawan ng tao sa pamamagitan ng kagat ng isang infected na lamok ng malaria. Matapos makapasok sa dugo, ang mga sporozoites ay tumagos sa mga hepatocytes mula sa sinusoidal vessel ng atay sa loob ng 15-45 minuto at simulan ang exoerythrocytic cycle (tissue schizogony). Ang pagpili at bilis ng pagsalakay ay dahil sa pagkakaroon ng mga tiyak na receptor sa mga lamad ng hepatocytes. Ang mga parasito ay tumataas sa laki, paulit-ulit na nahahati at bumubuo ng maraming maliliit na mononuclear formations - merozoites. Ang pinakamababang tagal ng exoerythrocytic cycle ay 5-7 araw para sa P. falciparum, 6-8 araw para sa P. vivax, 9 araw para sa P. ovale at 14-16 araw para sa P. malariae. Pagkatapos ay iniiwan ng mga merozoites ang mga hepatocytes sa dugo at tumagos sa mga erythrocytes, kung saan nangyayari ang erythrocyte schizogony. Ang tatlong araw at ovale na malaria ay nailalarawan sa pamamagitan ng isang espesyal na uri ng pag-unlad ng exoerythrocytic: lahat ng mga parasito o ilan sa kanila ay may kakayahang manatili sa mga hepatocytes sa loob ng mahabang panahon (7-14 na buwan o higit pa) sa isang "dormant" na estado (hypnozoites), at pagkatapos lamang ng panahong ito ay nagsisimula silang mag-transform sa mga merozoites na may kakayahang makahawa sa erythrocytes. Kaya, tinutukoy nito ang posibilidad ng pangmatagalang pagpapapisa ng itlog at ang paglitaw ng mga malayuang pagbabalik hanggang 3 taon.
Ang erythrocyte schizogony ay sinamahan ng cyclic development at maramihang dibisyon ng mga parasito, na may malarial plasmodia na dumadaan sa mga sumusunod na yugto: batang trophozoite (may hugis singsing); pagbuo ng trophozoite; mature trophozoite (may malaking nucleus): pagbuo ng schizont; mature schizont. Matapos makumpleto ang proseso ng schizogony, ang erythrocyte ay nawasak. Ang mga libreng merozoites ay aktibong tumagos sa mga bagong erythrocyte, ngunit karamihan sa kanila ay namamatay mula sa mga epekto ng mga mekanismo ng proteksyon sa immune ng host. Ang tagal ng erythrocyte schizogony ay 48 oras sa P. vivax, P. ovale, P. falciparum, at 72 oras sa P. malariae. Sa panahon ng erythrocyte cycle, ang ilang merozoites ay nagbabago sa mga sekswal na anyo - babae (macrogametocytes) o lalaki (microgametocytes).
Ang mga gametocyte ay pumapasok sa katawan ng lamok-carrier kapag ito ay kumakain sa dugo ng isang pasyente ng malaria o isang parasite carrier. naglalaman ng mga mature gametocytes. Sa tiyan ng lamok, pagkatapos ng 9-12 minuto, ang male gametocyte ay naglalabas ng walong manipis na mobile flagella. Ang libreng flagella (microgametes) ay tumagos sa babaeng selula (macrogamete); pagkatapos ng pagsasanib ng nuclei, nabuo ang isang zygote - isang bilog na fertilized cell. Pagkatapos ang mga ookinetes, mga oocyst na may sporozoites ay bubuo nang sunud-sunod, ang kanilang pagkahinog ay nangyayari sa mga glandula ng salivary ng lamok. Sa pinakamainam na ambient air temperature (25 °C), ang sporogony ay tumatagal ng 10 araw sa P. vivax, 12 araw sa P. falciparum, 16 na araw sa P. malariae at P. ovale; sa temperatura ng hangin sa ibaba 15 °C, ang mga sporozoite ay hindi nabubuo.
Pathogenesis
Ang lahat ng mga sintomas ng malaria ay sanhi ng erythrocytic schizogony - ang paglaki at pagpaparami ng mga asexual na erythrocytic na anyo ng parasito sa dugo. Ang tissue schizogony ay hindi clinically manifested.
Ang isang malarial na pag-atake ay nauugnay sa pagkumpleto ng erythrocytic schizogony, mass disintegration ng mga erythrocytes at ang pagpasok sa dugo ng isang malaking bilang ng mga merozoites, metabolic na mga produkto ng mga parasito na may pyrogenic at nakakalason na mga katangian na pumukaw sa pagbuo ng isang febrile reaksyon. Dahil sa paikot na katangian ng erythrocytic schizogony, ang mga pag-atake ng febrile ay paulit-ulit tuwing 48 oras sa tatlong araw, hugis-itlog at tropikal na malaria at bawat 72 oras sa apat na araw na malaria. Kapag ang isang tao ay nahawahan, ang isang heterogenous na populasyon ng mga malarial na parasito ay pumapasok sa katawan, at ang schizogony sa unang panahon ay nangyayari nang hindi magkakasabay, dahil sa kung saan ang uri ng lagnat ay maaaring hindi regular. Habang nabubuo ang mga reaksyon ng immune, ang kakayahang mag-parasitize sa mga erythrocytes ay napanatili sa isang pangunahing henerasyon ng plasmodia, na tumutukoy sa katangian ng ritmo ng lagnat ng species na ito. Sa tropikal na malaria lamang maaaring magkaroon ng ilang (2-3) pangunahing henerasyon ng plasmodia, samakatuwid ang lagnat ay madalas na hindi regular.
Ang anemia, katangian ng malaria, ay bunga ng pagkasira ng mga pulang selula ng dugo ng mga parasito na matatagpuan sa kanila. Ito ay kilala na ang P. vivax at P. ovale ay tumagos pangunahin sa mga batang pulang selula ng dugo, P. malariae - sa mga mature. Ang P. falciparum ay nakakaapekto sa mga pulang selula ng dugo na may iba't ibang antas ng kapanahunan, na nag-aambag sa kanilang mas makabuluhang pinsala at hemolysis, samakatuwid, sa tropikal na malaria, ang hemolysis ay gumaganap ng isang nangungunang papel sa simula ng anemia. Ang mga karagdagang salik sa hemolysis ng mga pulang selula ng dugo ay mga mekanismo din ng autoimmune na pumipinsala sa mga hindi nahawaang pulang selula ng dugo. Ang hyperplasia ng mga elemento ng reticuloendothelial ng pali, na umuunlad sa malaria, ay pumipigil sa hematopoiesis, na nagpapataas ng anemia at thrombocytopenia.
Ang pagpapalaki ng atay at pali sa una ay sanhi ng kasikipan sa mga organo, ngunit sa lalong madaling panahon ang lymphoid at reticuloendothelial hyperplasia ay nangyayari sa kanila. Bilang resulta ng hemolysis ng mga erythrocytes, pati na rin ang pinsala sa mga hepatocytes, bubuo ang jaundice. Ang pagbaba sa pagsipsip ng carbohydrate at pagsugpo sa gluconeogenesis sa atay ay nagiging sanhi ng hypoglycemia. Ang pag-activate ng anaerobic glycolysis ay humahantong sa akumulasyon ng lactate sa dugo, cerebrospinal fluid at ang paglitaw ng lactic acidosis, na isa sa mga sanhi ng malubhang tropikal na malaria.
Sa tropikal na malaria, nagbabago ang mga katangian ng erythrocytes, na nagreresulta sa pagkagambala ng microcirculation (cytoadhesion, sequestration, rosetting). Ang cytoadhesion ay ang pagdikit ng mga nahawaang erythrocytes sa mga endothelial cells, ang sanhi ng sequestration sa mga capillary at postcapillary venules. Ang pangunahing papel sa cytoadhesion ay ibinibigay sa mga tiyak na protina ng ligand (ang kanilang pagpapahayag sa ibabaw ng mga erythrocytes ay sapilitan ng parasito) at mga receptor na matatagpuan sa panlabas na ibabaw ng mga endothelial cells. Ang pagbara ng mga daluyan ng dugo ay nagdudulot ng ischemia ng mga apektadong organo. Lumilitaw ang mga protuberances (knobs) sa mga lamad ng erythrocytes, na nakikipag-ugnayan sa mga pseudopod-shaped outgrowth na nabuo sa mga endothelial cells. Ang ilang mga uri ng P. falciparum ay nagiging sanhi ng malusog na erythrocytes upang sumunod sa mga nahawaang, na nagreresulta sa pagbuo ng "rosettes". Ang mga pulang selula ng dugo ay nagiging matibay, na nagpapalala sa mga rheological na katangian ng dugo at nagpapalala sa microcirculation disorder. Ang isang mahalagang nakapipinsalang kadahilanan ay ang hypoxia na dulot ng hindi sapat na function ng transportasyon ng oxygen ng mga nahawaang pulang selula ng dugo. Ang tisyu ng utak ay ang hindi bababa sa lumalaban sa hypoxia, na nag-aambag sa pag-unlad ng cerebral malaria. Ang mga karamdaman sa sistema ng coagulation ng dugo ay nangyayari: sa malubhang tropikal na malaria, ang mga palatandaan ng DIC syndrome, thrombocytopenia at hypofibrinogenemia ay sinusunod. Ang isang tiyak na papel sa pathogenesis ng tropikal na malaria ay ibinibigay sa pangkalahatan na hindi tiyak na nagpapasiklab na reaksyon. Ang pinsala sa vascular ay pangunahing sanhi ng pagkilos ng mga nagpapaalab na tagapamagitan. Ang pinakaaktibo ay ang mga produktong lipid peroxidation at mga protease na itinago ng mga granulocytes. Sa pathogenesis ng malubhang malaria, ang malaking pansin ay binabayaran sa mga cytokine, sa partikular na TNF at IL (IL-2 at IL-6). Ang pinaka-katangian na mga pagbabago sa malubhang tropikal na malaria ay nangyayari sa utak, kung saan ang edema, pamamaga ng utak, perivascular at periganglionic growths ng neuroglia (Durk's granulomas) ay sinusunod. Ang mga capillary ay hinarangan ng mga invaded erythrocytes at mga parasito; ang malawak na hemostasis ay sinusunod. Ang perivascular edema na may hemorrhages at focal necrosis ay bubuo. Batay sa pathological na larawan, maaari itong tapusin na sa mga kaso ng malarial coma, ang tiyak na meningoencephalitis ay bubuo.
Ang impeksyon sa malaria ay maaaring makagambala sa immune response ng host, na nag-trigger ng isang kaskad ng mga immunopathological na reaksyon. Ang pag-aayos ng mga immunoglobulin at pandagdag sa glomerular basement membranes ay nagiging sanhi ng talamak na nephropathy. Ang Nephrotic syndrome, na nabubuo sa mga pasyente na may apat na araw na malaria, ay inuri bilang isang immune complex glomerulopathy.
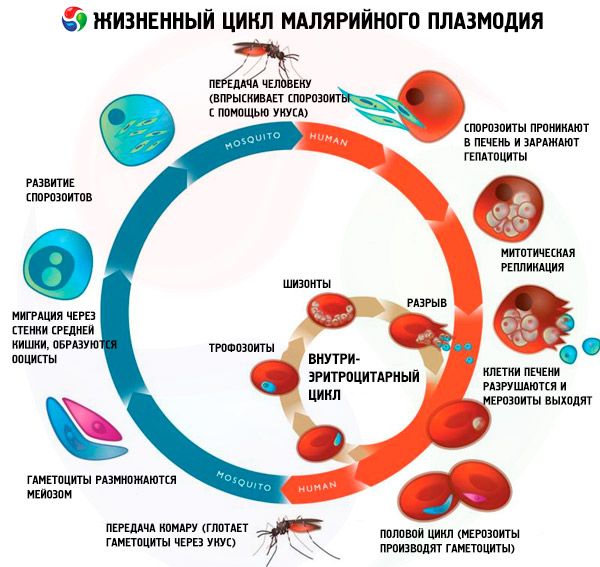
Siklo ng buhay ng lahat ng mga pathogen ng malaria
Ang siklo ng buhay ng lahat ng mga pathogen ng malaria ay kinabibilangan ng dalawang host: mga tao (schizogony - asexual development cycle) at mga lamok ng genus Anopheles (sporogony - cycle ng pag-unlad ng sekswal).
Ayon sa kaugalian, tatlong yugto ang nakikilala sa schizogony cycle ng lahat ng species ng malaria parasites: exoerythrocytic schizogony (EESh), erythrocytic schizogony (ESH) at gametocytogony. Bilang karagdagan, ang isang hiwalay na yugto ay nakikilala sa mga siklo ng buhay ng Pl. vivax at Pl. ovale - hibernation - dahil sa posibleng pagpasok ng isang morphologically heterogenous na grupo ng mga sporozoites (tachysporozoites at bradysporozoites o bradysporozoites lamang) sa katawan ng tao sa panahon ng kagat ng lamok. Sa mga kasong ito, ang mga bradysporozoites (hypnozoites) ay napanatili sa mga hepatocytes nang mahabang panahon sa isang hindi aktibong estado hanggang sa simula ng EES.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ]
Exoerythrocytic schizogony
Ang mga sporozoite na ipinakilala sa katawan ng tao na may laway ng lamok ay napakabilis (sa loob ng 15-30 minuto) ay pumapasok sa atay na may daluyan ng dugo, kung saan sila ay aktibong tumagos sa mga hepatocyte nang hindi nasisira ang mga ito. Sporozoites ng Pl. falciparum, Pl. malariae at tachysporozoites ng Pl. vivax at Pl. Ang ovale ay agad na nagsisimula sa EES sa pagbuo ng isang malaking bilang ng mga exoerythrocytic merozoites (hanggang sa 40,000 mula sa isang sporozoite sa falciparum malaria). Ang mga hepatocytes ay nawasak, at ang mga merozoites ay muling pumasok sa daluyan ng dugo na may kasunod na mabilis (sa loob ng 15-30 minuto) na pagtagos sa mga erythrocytes. Ang tagal ng EES para sa falciparum malaria ay karaniwang 6 na araw, para sa vivax malaria - 8 araw, para sa ovafe malaria - 9 na araw, para sa malariae malaria - 15 araw.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Natutulog na yugto
Sa vivax malaria at ovale malaria, ang mga bradysporozoites na tumagos sa mga hepatocyte ay nagbabago sa mga hindi aktibong anyo - mga hypnozoites, na maaaring manatili nang hindi nahahati sa loob ng ilang buwan o kahit na taon hanggang sa kasunod na reactivation (dibisyon at pagbuo ng mga merozoites). Kaya, ang mga hypnozoites ay nauugnay sa mahabang pagpapapisa ng itlog (hanggang sa 3-10 buwan o higit pa) at ang pagbuo ng mga malalayong exoerythrocytic relapses, na katangian lamang ng mga ganitong uri ng malaria.
Erythrocyte schizogony
Matapos ang pagpapakilala ng mga merozoites sa erythrocytes, ang mga parasito ng malaria ay paulit-ulit (cyclically) sunud-sunod na dumaan sa mga yugto ng: trophozoite (pagpapakain, mononuclear cell), schizont (paghahati ng multinuclear cell) at morula (mga nabuong parasito na matatagpuan sa loob ng erythrocyte). Kasunod nito, pagkatapos ng pagkasira ng mga erythrocytes, ang mga merozoites ay pumapasok sa plasma ng dugo. Ang pinakamalaking bilang ng mga anak na babae na merozoites ay nabuo sa tropikal na malaria - hanggang sa 40 sa isang erythrocyte. Ang yugto ng ES ay tumatagal ng isang mahigpit na tinukoy na oras: 48 oras para sa falciparum malaria, vivax malaria, ovale malaria at 72 oras para sa malariae.
Mga tampok ng erythrocytic schizogony cycle at ang pangunahing pathogenetic na mekanismo ng pag-unlad ng malubha at kumplikadong mga anyo ng falciparum malaria:
- akumulasyon (sequestration) ng invaded erythrocytes na naglalaman ng adult trophozoites (mula sa amoeboid trophozoite stage), schizonts sa mga sisidlan ng mga panloob na organo, lalo na ang utak, pati na rin ang mga bato, atay, bituka, bone marrow, placenta, atbp.;
- ang pagbuo ng tinatawag na mga rosette, na binubuo ng invaded at uninfected erythrocytes;
- pag-unlad ng mga microcirculation disorder, tissue hypoxia, metabolic acidosis (makabuluhang akumulasyon ng lactic acid);
- activation ng MFS (pangunahin ang Th-1 immune response) na may tumaas na synthesis ng tumor necrosis factor-a, y-interferon, interleukin-1 at iba pang mga cytokine na pumipinsala sa vascular endothelium at nagiging sanhi ng pagdirikit ng mga erythrocytes sa endothelium ng mga daluyan ng dugo.
Sa mga nagdaang taon, ang espesyal na papel ng pagtaas ng synthesis ng nitric oxide (NO) ng mga cerebral vascular endothelial cells sa pagbuo ng cerebral form ng falciparum malaria ay isinasaalang-alang.
Ang isang mahalagang mekanismo ng pathophysiological sa pagbuo ng malubhang anyo ng falciparum malaria, kumpara sa iba pang mga anyo ng malaria, ay hypoglycemia, na nagpapalubha ng microcirculatory at metabolic disorder (metabolic acidosis) sa mga pasyente, lalo na sa mga bata at mga buntis na kababaihan. Tatlong pangunahing mga kadahilanan ang nakikilala sa pagbuo ng hypoglycemia sa falciparum malaria: nabawasan ang glucogenesis sa atay, paggamit ng glucose ng mga parasito, at pagpapasigla ng pagtatago ng insulin. Kasabay nito, ang hypoglycemia ay maaaring resulta ng pagbuo ng hyperinsulinemia pagkatapos ng pangangasiwa ng quinine upang ihinto ang pag-atake ng falciparum malaria.
Bilang kinahinatnan ng matagal na pagtitiyaga ng parasito (nang walang sapat na therapy) sa malaria-malariae, ang nephrotic syndrome ay maaaring bumuo bilang isang resulta ng isang immune mechanism (deposition ng immune complexes na naglalaman ng mga parasite antigens sa basal membrane ng renal glomeruli).
Dapat pansinin na ang mga pangunahing klinikal na pagpapakita ng lahat ng anyo ng malaria (pagkalasing, pinalaki ang atay at pali, anemya) ay nauugnay sa yugto ng erythrocyte schizogony (paulit-ulit na asexual na pagpaparami ng mga parasito sa erythrocytes), at mas mataas ang nilalaman ng mga parasito sa 1 μl ng dugo ng isang pasyente, ang makapal na micros ng dugo ay kadalasang natutukoy ng malaria. Samakatuwid, sa laboratoryo diagnostics ng malaria, ito ay mahalaga hindi lamang upang maitaguyod ang uri ng malarial plasmodium, ngunit din upang matukoy ang antas ng parasitemia. Ayon sa pinakamataas na antas ng parasitemia, ang mga anyo ng malaria ay ipinamamahagi sa pababang pagkakasunud-sunod: falciparum malaria (hanggang sa 100 thousand sa μl o higit pa), vivax malaria (hanggang sa 20 thousand sa μl, mas madalas pa), ovale malaria at malariae malaria (hanggang sa 10-15 thousand sa μl). Sa falciparum malaria, na nagaganap na may mataas na antas ng parasitemia (100 thousand per μl at mas mataas), ang panganib na magkaroon ng malala, nakamamatay na mga komplikasyon ay tumataas nang malaki, na tumutukoy sa mga taktika ng intensive (parenteral) na antimalarial na therapy.
Ang paglitaw ng febrile paroxysms sa malaria ay sanhi ng hemolysis ng mga erythrocytes, ang pagpapakawala ng mga merozoites sa plasma, ang pagkasira ng ilan sa mga ito (ang iba pang bahagi ng merozoites ay muling ipinakilala sa mga erythrocytes), pag-activate ng MFS at pagtaas ng synthesis ng interleukin-1, -6 at iba pang mga tumor na nakakaapekto sa cytogenous factor ng necrosis. sentro ng thermoregulation ng hypothalamus.
Sa pagkakaroon ng isang henerasyon ng plasmodia sa dugo, ang mga regular na alternating paroxysms ay nangyayari mula sa mga unang araw ng sakit. Kadalasan, na may falciparum malaria at vivax malaria (sa mga hyperendemic na rehiyon na may masinsinang paghahatid ng malaria), ang mga di-immune na indibidwal ay nakakaranas ng paunang (simula) lagnat na nauugnay sa pag-unlad ng ilang henerasyon ng mga pathogens sa mga erythrocytes ng mga pasyente nang sabay-sabay na may iba't ibang oras para sa pagtatapos ng cycle ng pag-unlad, na humahantong sa pag-layer ng mga pag-atake, pag-smooth ng mga pag-atake, pag-smoothing out. paroxysm.
Habang lumalaki ang sakit, tumataas ang tiyak at di-tiyak na mga salik ng depensa (sa pagtatapos ng ika-1-2 linggo), ang ilan sa mga henerasyon ay namamatay, at ang isa (dalawang) nangungunang henerasyon ng mga parasito ay nananatili sa pagbuo ng mga tipikal na paroxysms tuwing ibang araw (o araw-araw).
Ang pagpapalaki ng atay at pali sa lahat ng anyo ng malaria ay nauugnay sa kanilang makabuluhang pagpuno ng dugo, edema, at hyperplasia ng metastatic joint.
Ang malaria, bilang panuntunan, ay palaging humahantong sa hemolytic hypochromic anemia, sa pathogenesis kung saan ang isang bilang ng mga kadahilanan ay mahalaga:
- intravascular hemolysis ng mga nahawaang erythrocytes;
- phagocytosis ng parehong nahawahan at hindi nahawaang erythrocytes ng mga reticuloendothelial cells ng pali;
- sequestration (akumulasyon) ng mga erythrocytes na naglalaman ng mga mature na parasito sa bone marrow, pagsugpo sa hematopoiesis;
- immune mechanism (pagkasira ng hindi apektadong erythrocytes bilang resulta ng adsorption ng mga immune complex na naglalaman ng C-3 na bahagi ng pandagdag sa erythrocyte membrane).
Ang yugto ng gametocytogony ay isang uri ng sangay mula sa yugto ng ES. Ang ilan sa mga merozoites (isang genetically determined na proseso), sa halip na ulitin ang asexual development cycle pagkatapos maipasok sa erythrocyte, nagiging mga sekswal na anyo - gametocytes (lalaki at babae).
Mga tampok ng yugto ng gametocytogonial sa falciparum malaria:
- lumilitaw ang mga gametocyte sa peripheral blood nang hindi mas maaga kaysa sa 10-12 araw ng sakit;
- Ang mga gametocyte, na naipon sa panahon ng sakit, ay maaaring magpalipat-lipat sa daluyan ng dugo sa loob ng mahabang panahon (hanggang 4-6 na linggo o higit pa).
Sa iba pang anyo ng malaria (vivax, ovale, malariae), ang mga gametocyte ay maaaring matukoy sa peripheral blood mula sa mga unang araw ng sakit at mabilis (sa loob ng ilang oras hanggang araw) ay mamatay.
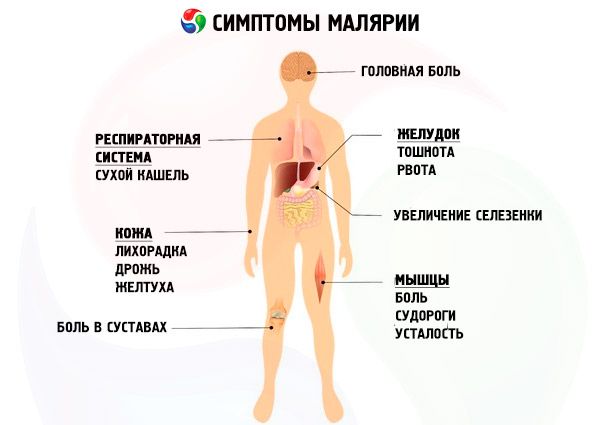
Mga sintomas malaria
Isinasaalang-alang ang mga katangian ng species ng mga parasito ng malaria at ang kaukulang mga sintomas ng malaria, apat na anyo ng sakit ang nakikilala: tatlong araw na malaria (vivax-malaria, malaria tertiana), apat na araw na malaria (malaria quartana), tropikal na malaria (falciparum-malaria, malaria tropica), tatlong araw na oval malaria (ovale-malaria).
Kasama sa kurso ng pangunahing malaria ang unang panahon ng sakit, ang panahon ng rurok ng sakit at paggaling. Kung walang paggamot o may hindi sapat na etiotropic therapy, ang malaria ay napupunta sa isang panahon ng pagbabalik. May mga exoerythrocytic at erythrocytic relapses, ayon sa oras ng pag-unlad - maaga at huli. Ang mga erythrocytic relapses ay sinusunod sa impeksyon sa lahat ng uri ng plasmodia. Ang mga maaga ay nangyayari sa loob ng 2 buwan pagkatapos ng mga pangunahing pag-atake; ang mga relapses na nabubuo sa ibang araw ay itinuturing na huli. Kung walang paggamot o may hindi tamang paggamot ng tatlong araw at ovale na malaria, ang isang "lull" ay nangyayari na tumatagal ng 6-11 buwan na may pagkawala ng mga parasito mula sa dugo at klinikal na kagalingan. Pagkatapos ay dumating ang mga huli na relapses (sanhi ng pag-activate ng mga hypnozoites sa atay), muling pinalitan ng isang nakatagong panahon nang walang paggamot, pagkatapos ay muling umuulit ang sakit.
Ang P. falciparum ay naninirahan sa katawan ng tao (nang walang paggamot) hanggang 1.5 taon, P. vivax at P. ovale - hanggang 3 taon, P. malariae - sa loob ng maraming taon, minsan habang buhay.
Anong bumabagabag sa iyo?
Mga Form
Ayon sa mga rekomendasyon ng WHO, ang malaria ay nahahati sa hindi komplikado, malala at kumplikado. Ang mga malignant na anyo ng malaria at mga komplikasyon ay pangunahing katangian ng impeksyon sa P. falciparum. Ang sakit na dulot ng P. vivax, P. ovale at P. malariae, bilang panuntunan, ay may benign course.
Tatlong araw na malaria
Ang incubation period ng tatlong araw na malaria ay mula 10-21 araw hanggang 6-14 na buwan. Ang mga sintomas ng prodromal ng malaria bago ang pangunahing pag-atake ng malarial ay bihirang maobserbahan, ngunit madalas itong nauuna sa mga relapses at ipinahayag ng isang pakiramdam ng pangkalahatang karamdaman, kahinaan, pagkapagod, sakit sa rehiyon ng lumbar, mga paa, bahagyang pagtaas sa temperatura ng katawan, pagkawala ng gana, sakit ng ulo. Ang tagal ng prodromal period ay nasa average na 1-5 araw.
Sa una, ang curve ng temperatura ay hindi regular (initial fever), na nauugnay sa asynchronous na paglabas ng ilang henerasyon ng P. vivax sa dugo. Kasunod nito, ang mga tipikal na pag-atake ng malarial ay nagsisimula sa pasulput-sulpot na tatlong araw na lagnat, na nagpapahiwatig ng pagbuo ng pangunahing henerasyon ng mga parasito sa dugo. Sa isang malarial febrile attack, tatlong yugto ang malinaw na ipinahayag sa klinika, kaagad na sumusunod sa isa't isa: ang yugto ng panginginig, init at pawis. Ang isang malarial attack ay nagsisimula sa panginginig, ang intensity nito ay maaaring mag-iba - mula sa banayad na panginginig hanggang sa nakamamanghang panginginig. Sa oras na ito, ang pasyente ay natutulog, hindi matagumpay na sinusubukang magpainit, ngunit ang panginginig ay tumaas. Ang balat ay nagiging tuyo, magaspang o "tulad ng gansa" sa pagpindot, malamig, ang mga paa't kamay at nakikitang mga mucous membrane ay syanotic. Ang mga sumusunod na sintomas ng malaria ay sinusunod: matinding sakit ng ulo, kung minsan ay pagsusuka, pananakit ng mga kasukasuan at lumbar region. Ang yugto ng paglamig ay tumatagal mula sa ilang minuto hanggang 1-2 oras, at pinapalitan ng yugto ng lagnat. Tinatanggal ng pasyente ang kanyang mga damit at damit na panloob, ngunit hindi ito nagdudulot sa kanya ng ginhawa. Ang temperatura ng katawan ay umabot sa 40-41 °C, ang balat ay nagiging tuyo at mainit, ang mukha ay nagiging pula. Ang sakit ng ulo, sakit sa rehiyon ng lumbar at mga kasukasuan ay tumindi, posible ang pagkahilo at pagkalito. Ang yugto ng lagnat ay tumatagal mula isa hanggang ilang oras at pinapalitan ng isang panahon ng pagpapawis. Ang temperatura ay kritikal na bumababa, ang pagpapawis ay madalas na labis, kaya ang pasyente ay kailangang palitan ang kanyang damit na panloob nang paulit-ulit. Nanghina sa pag-atake, agad siyang nakatulog. Ang tagal ng pag-atake ay 6-10 oras. Ang simula ng mga pag-atake ng sakit sa mga oras ng umaga at hapon ay itinuturing na tipikal. Pagkatapos ng pag-atake, magsisimula ang isang panahon ng apyrexia, na tumatagal ng mga 40 oras. Pagkatapos ng 2-3 pag-atake ng temperatura, ang atay at pali ay malinaw na pinalaki. Mga pagbabago sa dugo: anemia, unti-unting umuunlad mula sa ikalawang linggo ng sakit, leukopenia, neutropenia na may paglipat ng mga cell ng banda sa kaliwa, kamag-anak na lymphocytosis, aneosinophilia at pagtaas ng ESR.
Sa natural na kurso ng sakit na walang etiotropic na paggamot, pagkatapos ng 12-14 na pag-atake (4-6 na linggo), ang intensity ng lagnat ay bumababa, ang mga pag-atake ay unti-unting bumababa, ang laki ng atay at pali ay bumababa. Gayunpaman, pagkatapos ng 2 linggo hanggang 2 buwan, ang mga maagang relapses ay nangyayari, na nailalarawan sa pamamagitan ng isang kasabay na curve ng temperatura, isang pagtaas sa atay at pali, at anemia. Kasunod nito, sa paglaki ng kaligtasan sa sakit, ang mga parasito ay nawawala sa dugo at nagsisimula ang isang nakatagong panahon. Kung ang paggamot sa mga histoschizotropic na gamot ay hindi isinasagawa sa oras na ito, pagkatapos pagkatapos ng 6-8 na buwan (at kung minsan pagkatapos ng 1-3 taon), ang pag-activate ng mga "dormant" na mga anyo ng mga parasito ay nangyayari at ang mga malalayong relapses ay bubuo. Ang mga ito ay nailalarawan sa pamamagitan ng isang talamak na simula, isang banayad na kurso, isang maagang pagtaas sa pali, isang maikling bilang ng mga pag-atake (hanggang sa 7-8), mas kaunting intensity at tagal ng parasitemia, ang pagkakaroon ng mga gametocytes sa dugo.
Ovale malaria
Sa maraming klinikal at pathogenetic na katangian, ang ovale malaria ay katulad ng tatlong araw na vivax malaria. Ang incubation period ng ovale malaria ay 11-16 araw. Sa ovale malaria, ang pathogen ay may posibilidad sa pangunahing latency. Ang incubation period ay maaaring tumagal mula 2 buwan hanggang 2 taon o higit pa. Kasama sa mga sintomas ng malaria ang pasulput-sulpot na tatlong araw na lagnat, mas madalas na ito ay araw-araw. Ang mga pag-atake ng lagnat ay kadalasang nangyayari sa mga oras ng gabi, sa halip na sa unang kalahati ng araw, gaya ng karaniwan sa iba pang anyo ng malaria. Ang Ovale malaria ay pangunahing nailalarawan sa pamamagitan ng isang banayad na kurso na may isang maliit na bilang ng mga paroxysms na nangyayari nang walang binibigkas na panginginig at may mas mababang temperatura sa tuktok ng mga pag-atake. Ito ay katangian na ang mga paroxysms sa panahon ng pangunahing pag-atake ay madalas na kusang humihinto. Ito ay ipinaliwanag sa pamamagitan ng mabilis na pagbuo ng matatag na kaligtasan sa sakit. Kung ang paggamot sa mga histoschizotropic na gamot ay hindi natupad, 1-3 relapses ay posible na may inter-relapse interval mula 17 araw hanggang 7 buwan.
Quartan
Ito ay kadalasang nagpapatuloy nang maayos. Ang panahon ng pagpapapisa ng itlog ay mula 3 hanggang 6 na linggo. Ang mga sintomas ng prodromal ng malaria ay bihirang maobserbahan. Ang simula ng sakit ay talamak. Mula sa unang pag-atake, ang paulit-ulit na lagnat ay naitatag na may panaka-nakang pag-atake tuwing 2 araw. Ang paroxysm ay karaniwang nagsisimula sa tanghali, ang average na tagal nito ay halos 13 oras. Ang panahon ng panginginig ay mahaba at binibigkas. Ang panahon ng init ay tumatagal ng hanggang 6 na oras, ito ay sinamahan ng sakit ng ulo, myalgia, arthralgia, minsan pagduduwal, pagsusuka. Minsan ang mga pasyente ay hindi mapakali at nahihibang. Sa interictal period, ang kondisyon ng mga pasyente ay kasiya-siya. Ang anemia, hepatosplenomegaly ay dahan-dahang nabubuo - hindi mas maaga kaysa sa 2 linggo pagkatapos ng simula ng sakit. Kung walang paggamot, 8-14 na pag-atake ang sinusunod, ngunit ang proseso ng erythrocytic schizogony sa isang mababang antas ay tumatagal ng maraming taon. Kadalasan, ang impeksiyon ay nangyayari sa anyo ng parasite carriage nang walang pag-activate ng erythrocyte schizogony, na ginagawang potensyal na mapanganib na mga donor ang mga naturang indibidwal. Sa endemic foci, ang apat na araw na malaria ay nagdudulot ng nephrotic syndrome na may hindi magandang pagbabala sa mga bata.
Tropikal na malaria
Ang pinakamalubhang anyo ng impeksyon sa malaria. Ang panahon ng pagpapapisa ng itlog ay 8-16 araw. Sa pagtatapos nito, ang ilang di-immune na indibidwal ay nakakaranas ng prodromal na sintomas ng malaria na tumatagal mula sa ilang oras hanggang 1-2 araw: karamdaman, panghihina, pagkapagod, pananakit ng katawan, myalgia at arthralgia, sakit ng ulo. Sa karamihan ng mga pasyente, ang tropikal na malaria ay nagsisimula nang talamak, nang walang prodromal period, na may pagtaas ng temperatura ng katawan sa 38-39 °C. Kung ang mga cycle ng erythrocytic schizogony sa ilang henerasyon ng P. falciparum sa isang nahawaang organismo ay hindi nagtatapos nang sabay-sabay, ito ay madalas na klinikal na ipinahayag sa pamamagitan ng kawalan ng cyclical periodicity ng febrile attacks. Ang mga pag-atake, na nagaganap sa isang kahaliling pagbabago ng mga yugto, ay nagsisimula sa panginginig na tumatagal mula 30 minuto hanggang 1 oras. Sa panahong ito, ang balat ay maputla sa pagsusuri, malamig sa pagpindot, kadalasang may pagkamagaspang tulad ng "goose bumps". Ang panginginig ay sinamahan ng pagtaas ng temperatura ng katawan sa 38-39 °C. Sa pagtigil ng panginginig, nagsisimula ang ikalawang yugto ng paroxysm - lagnat. Ang mga pasyente ay nakakaranas ng bahagyang pakiramdam ng init, kung minsan ay nakakaranas sila ng pakiramdam ng tunay na init. Ang balat ay nagiging mainit sa pagpindot, ang mukha ay hyperemic. Ang tagal ng yugtong ito ay mga 12 oras, ito ay pinalitan ng banayad na pagpapawis. Bumababa ang temperatura ng katawan sa normal at subnormal na mga halaga at pagkatapos ng 1-2 oras ay tumataas muli. Sa ilang mga kaso, ang simula ng tropikal na malaria ay sinamahan ng pagduduwal, pagsusuka, pagtatae. Minsan ang mga sintomas ng catarrhal ng malaria mula sa upper respiratory tract ay naitala: ubo, runny nose, sore throat. Sa mas huling yugto, ang mga herpetic eruptions ay sinusunod sa mga labi at mga pakpak ng ilong. Sa talamak na yugto, napansin ng mga pasyente ang hyperemia ng conjunctiva, sa mga malubhang kaso ng sakit na ito ay maaaring sinamahan ng petechial o mas malaking subconjunctival hemorrhages.
Sa panahon ng rurok ng tropikal na malaria, ang mga panginginig ay hindi gaanong binibigkas kaysa sa mga unang araw ng sakit, ang kanilang tagal ay 15-30 minuto. Ang lagnat ay nagpapatuloy nang ilang araw, ang mga panahon ng apyrexia ay bihirang naitala. Sa isang banayad na kurso ng sakit, ang temperatura ng katawan sa tuktok nito ay umabot sa 38.5 ° C, ang tagal ng lagnat ay 3-4 na araw; na may katamtamang antas ng kalubhaan - 39.5 ° C at 6-7 araw, ayon sa pagkakabanggit. Ang matinding kurso ng sakit ay nailalarawan sa pamamagitan ng pagtaas ng temperatura ng katawan sa 40 ° C at sa itaas, at ang tagal nito ay walong o higit pang araw. Ang tagal ng mga indibidwal na paroxysms (at sa katunayan ang layering ng ilang) sa tropikal na malaria ay umabot sa 30-40 na oras. Ang hindi regular na uri ng curve ng temperatura ay nangingibabaw, mas madalas na sinusunod na remittent, paminsan-minsan - pasulput-sulpot at pare-pareho ang mga uri.
Ang pagpapalaki ng atay ay karaniwang tinutukoy sa ika-3 araw ng sakit, pagpapalaki ng pali - mula din sa ika-3 araw, ngunit kadalasang naitala lamang ito sa pamamagitan ng pagtambulin; Ang malinaw na palpation ay nagiging posible lamang sa ika-5-6 na araw. Sa panahon ng pagsusuri sa ultrasound ng mga organo ng tiyan, ang pagpapalaki ng atay at pali ay natutukoy na sa ika-2-3 araw pagkatapos lumitaw ang mga klinikal na pagpapakita ng tropikal na malaria. Ang mga karamdaman sa metabolismo ng pigment ay sinusunod lamang sa mga pasyente na may malubhang at, mas madalas, katamtamang tropikal na malaria. Higit sa tatlong beses na pagtaas sa aktibidad ng serum aminotransferase ay itinuturing na isang tagapagpahiwatig ng isang hindi kanais-nais na pagbabala. Ang mga metabolic disorder sa tropikal na malaria ay kinabibilangan ng mga pagbabago sa sistema ng hemostasis at hypoglycemia. Ang mga sakit sa cardiovascular ay likas na gumagana at ipinahayag ng tachycardia, mga muffled na tunog ng puso, at hypotension. Paminsan-minsan, ang isang lumilipas na systolic murmur ay naririnig sa tuktok ng puso. Sa malubhang anyo ng sakit, ang mga pagbabago sa ECG ay sinusunod sa anyo ng pagpapapangit ng terminal na bahagi ng ventricular complex: pagyupi at kabaligtaran na pagsasaayos ng T wave, pagbaba ng ST segment. Kasabay nito, ang boltahe ng mga R wave sa karaniwang mga lead ay bumababa. Sa mga pasyente na may cerebral form, ang mga pagbabago sa P wave ay nasa uri ng P-pulmonale.
Sa tropikal na malaria, ang mga sakit sa CNS na nauugnay sa mataas na lagnat at pagkalasing ay madalas na sinusunod: sakit ng ulo, pagsusuka, meningismus, kombulsyon, pag-aantok, kung minsan ay delirium-like syndrome, ngunit ang kamalayan ng pasyente ay napanatili.
Ang mga katangian na palatandaan ng katamtaman at malubhang impeksyon sa malaria ay hemolytic anemia at leukopenia, eosinophilia at neutropenia, ang kamag-anak na lymphocytosis ay nabanggit sa leukocyte formula. Sa malubhang anyo ng sakit, posible ang neutrophilic leukocytosis; Ang ESR ay patuloy at makabuluhang nakataas. Ang thrombocytopenia ay isang senyales na tipikal ng lahat ng uri ng malaria. Tulad ng iba pang mga nakakahawang sakit, ang mga pasyente ay nakakaranas ng lumilipas na proteinuria.
Ang paulit-ulit na tropikal na malaria ay sanhi ng alinman sa hindi sapat na etiotropic na paggamot o paglaban ng P. falciparum sa mga chemotherapeutic agent na ginamit. Ang natural na kurso ng tropikal na malaria na may kanais-nais na kinalabasan ay tumatagal ng hindi hihigit sa 2 linggo. Sa kawalan ng etiotropic therapy, ang mga relapses ay nangyayari pagkatapos ng 7-10 araw.
Ang pagbubuntis ay karaniwang kinikilalang kadahilanan ng panganib para sa tropikal na malaria. Ito ay dahil sa mas mataas na saklaw ng pagbubuntis, isang pagkahilig sa mga malubhang klinikal na anyo, isang panganib sa kalusugan at buhay ng bata, at isang limitadong therapeutic arsenal. Ang tropikal na malaria sa mga batang wala pang limang taong gulang ay dapat ituring na isang potensyal na nakamamatay na sakit. Sa mga bata ng mas batang mga pangkat ng edad (hanggang 3-4 na taon), lalo na sa mga sanggol, ang malaria ay may natatanging klinikal na larawan: ito ay kulang sa pinaka-kapansin-pansing klinikal na sintomas - malarial paroxysm. Kasabay nito, ang mga sintomas ng malaria tulad ng mga kombulsyon, pagsusuka, pagtatae, pananakit ng tiyan ay sinusunod, na may mabilis na pag-unlad ng pagkasira sa kondisyon ng bata. Ang paglitaw ng mga kombulsyon at iba pang mga sintomas ng tserebral ay hindi nangangahulugang ang pag-unlad ng tserebral malaria - ito ay madalas na isa sa mga sintomas ng neurotoxicosis. Ang parasitemia sa maliliit na bata ay kadalasang mataas: Ang P. falciparum ay maaaring makaapekto sa hanggang 20% ng mga pulang selula ng dugo. Ang sakit ay maaaring mabilis na maging malignant at magtatapos sa pagkamatay ng bata.
Mga komplikasyon at mga kahihinatnan
Nakarehistro sa lahat ng yugto ng tropikal na malaria. Prognostically hindi kanais-nais na mga sintomas ng malaria, na nagpapahiwatig ng posibilidad na magkaroon ng isang malignant na anyo ng malaria. - araw-araw na lagnat, kakulangan ng apyrexia sa pagitan ng mga pag-atake, matinding sakit ng ulo, pangkalahatang kombulsyon na umuulit ng higit sa dalawang beses sa loob ng 24 na oras, decerebrate rigidity, hemodynamic shock (systolic blood pressure sa ibaba 70 mm Hg sa isang may sapat na gulang at mas mababa sa 50 mm Hg sa isang bata). Ito ay pinatunayan din ng mataas na parasitemia (higit sa 100 libong P. falciparum sa 1 μl ng dugo), pagtuklas ng iba't ibang yugto ng edad ng parasito sa peripheral na dugo, ang pagkakaroon ng mga gametocytes, pagtaas ng leukocytosis (higit sa 12.0x10 9 / l). Ang hypoglycemia na mas mababa sa 2.2 mmol/L, decompensated metabolic acidosis, higit sa tatlong beses na pagtaas sa aktibidad ng serum aminotransferase, pati na rin ang pagbaba sa antas ng glucose sa cerebrospinal fluid at isang antas ng lactate na higit sa 6 μmol/L ay prognostically din na hindi kanais-nais.
Ang mga malubhang sugat sa CNS sa tropikal na malaria ay pinagsama sa ilalim ng pangalang "cerebral malaria", ang pangunahing sintomas nito ay ang pagbuo ng isang comatose state. Ang malarial coma ay maaaring isang komplikasyon ng pangunahin, paulit-ulit at paulit-ulit na malaria, ngunit mas madalas itong nakikita sa pangunahing malaria, pangunahin sa mga bata, mga buntis na kababaihan at mga kabataan at nasa katanghaliang-gulang na mga tao.
Ang cerebral form ay ang pinakakaraniwang komplikasyon ng malubhang falciparum malaria. Sa modernong mga kondisyon, ang cerebral form ay bubuo sa 10% ng lahat ng kaso ng falciparum malaria sa mundo, at 60-80% ng lahat ng nakamamatay na resulta ng sakit ay nauugnay sa komplikasyon na ito. Ang cerebral form ay maaaring umunlad mula sa mga unang araw, ngunit mas madalas na naitala sa ika-2 linggo ng sakit dahil sa kawalan ng tiyak o hindi sapat na therapy. Ang isang nakamamatay na kinalabasan ay maaaring mangyari sa loob ng 1-2 araw. Sa klinikal na larawan ng cerebral malaria, tatlong mga panahon ay nakikilala: nakamamanghang, pagkahilo at tunay na pagkawala ng malay.
Ang yugto ng stupefaction ay nailalarawan sa pamamagitan ng mental at pisikal na pagkahilo ng pasyente, mabilis na pagkapagod. Itinuon niya ang kanyang sarili sa oras at espasyo, ngunit nag-aatubili na makipag-ugnay, sumasagot sa mga tanong sa monosyllables, mabilis na napagod. Ang mga tendon reflexes ay napanatili.
Ang yugto ng sopor ay ipinahayag sa pamamagitan ng malalim na pagpapatirapa ng pasyente na may mga bihirang pagkislap ng kamalayan. Ang ataxia, amnesia, convulsion, kung minsan ay may epileptiform na kalikasan, ay posible. Ang mga corneal reflexes ay napanatili, ang mga mag-aaral ay normal. Ang mga tendon reflexes ay nadagdagan, nangyayari ang mga pathological reflexes.
Sa isang pagkawala ng malay, ang pasyente ay walang malay at hindi tumutugon sa panlabas na stimuli. Convergence disorder, divergent strabismus, lumulutang na paggalaw ng eyeballs na may bukas na eyelids (parang ang pasyente ay tumitingin sa kisame), horizontal at vertical nystagmus, paralysis ng ika-anim na pares ng cranial nerves ay sinusunod; Ang tendon at abdominal reflexes ay wala, ang mga vegetative function ay may malubhang kapansanan. Ang mga sintomas ng meningeal ng malaria at mga pathological reflexes ng Babinski, Rossolimo, atbp ay ipinahayag. Ang kawalan ng pagpipigil sa ihi at dumi ay nabanggit. Ang isang lumbar puncture ay nagpapakita ng pagtaas sa intracranial pressure nang walang binibigkas na mga kaguluhan sa protina at cellular na komposisyon ng cerebrospinal fluid. Ang isang mataas na antas ng parasitemia na may iba't ibang yugto ng edad ng P. falciparum ay tinutukoy sa isang makapal na patak at pahid ng dugo ng mga pasyente na may comatose malaria. Kasabay nito, ang mga kaso ng nakamamatay na resulta ng cerebral malaria na may napakababang antas ng parasitemia ay kilala. Ang cerebral malaria sa mga bata ay madalas na sinamahan ng anemia. Ang anemia ay nagpapalala sa neurological at somatic na kondisyon ng bata. Sa mabisang paggamot, ang kamalayan ay kadalasang bumabalik nang biglaan.
Sa cerebral malaria, maaaring umunlad ang mga psychoses bilang resulta ng mga dystrophic na pagbabago sa parenchyma ng utak. Sa talamak na panahon, ang mga psychoses ay nangyayari sa anyo ng delirium, amentia, epileptic seizure, manic states. Ang post-malarial psychoses ay nailalarawan sa pamamagitan ng depresyon, kahinaan sa pag-iisip, isterismo, mga sindrom na tulad ng schizophrenia, at sa mga bata, pansamantalang pagkaantala sa pag-unlad ng kaisipan. Minsan, ang mga malalayong kahihinatnan ng cerebral malaria ay sinusunod: hemiplegia, ataxia, focal symptoms ng cranial nerves, extrapyramidal disorder, mono- at polyneuritis.
Ang isang karaniwang komplikasyon ng lahat ng uri ng impeksyon sa malaria ay hypochromic anemia. Ang malubhang anemia ay nasuri kapag ang hematocrit ay bumaba sa ibaba 20% at ang antas ng hemoglobin ay mas mababa sa 50 g/l. Ang antas ng anemia ay depende sa uri ng parasito, pati na rin ang intensity at tagal ng impeksiyon. Ang kalubhaan ng malaria sa mga katutubo ng mga tropikal na bansa ay kadalasang pinalala ng kakulangan ng iron at folic acid sa pagkain. Pagkatapos ng mga unang pag-atake ng malaria, maaaring umunlad ang anemia, na mas malinaw sa tropikal na malaria kaysa sa iba pang mga anyo.
Ang nakakahawang toxic shock (ITS) na may pagbuo ng DIC syndrome ay isang komplikasyon na katangian ng malaria-fаlсiраrum, na nagaganap na may mataas na parasitemia. Ang pag-unlad ng acute adrenal insufficiency ay katangian. Ang kurso ng nakakahawang nakakalason na pagkabigla sa mainit na klima ay sinamahan ng hypovolemia.
Ang pag-unlad ng talamak na pagkabigo sa bato ay karaniwang sinusunod sa malignant, kumplikadong kurso ng falciparum malaria. Ang pag-unlad ng oliguria at anuria na may pagtaas sa creatinine at urea sa dugo ay katangian; Ang pagsusuri sa ihi ay nagpapakita ng binibigkas na proteinuria, cylindruria, pyuria, at microhematuria.
Ang Nephrotic syndrome ay isang katangian na komplikasyon ng malariae, na nailalarawan sa isang mabagal, patuloy na progresibong kurso, na sinamahan ng edema, arterial hypertension, proteinuria, at pag-unlad ng pagkabigo sa bato.
Ang Hemoglobinuric fever ay bunga ng napakalaking intravascular hemolysis kapwa na may matinding invasion at bilang resulta ng paggamit ng ilang antimalarial na gamot (quinine, primaquine, sulfonamides) sa mga indibidwal na may kakulangan sa enzyme glucose-6-phosphate dehydrogenase. Sa matinding anyo nito, ang matinding paninilaw ng balat, malubhang hemorrhagic syndrome, anemia at anuria ay nabubuo, na sinamahan ng panginginig, lagnat (40 °C), sakit sa rehiyon ng lumbar, paulit-ulit na pagsusuka ng apdo, myalgia. arthralgia. Ang ihi ay nakakakuha ng isang madilim na kayumanggi na kulay, na dahil sa pagkakaroon ng oxyhemoglobin. Ang bilang ng mga erythrocytes sa mga malubhang kaso ay nabawasan sa 1x10 12 / l, at ang antas ng hemoglobin ay bumaba sa 20-30 g / l. Napakakaunting mga parasito sa dugo na may malarial hemoglobinuria o hindi sila natukoy. Sa mabilis na pag-alis ng gamot na antimalarial na nagdulot ng hemolysis ng mga pulang selula ng dugo, ang kondisyon ng pasyente ay bumubuti nang walang malubhang kahihinatnan. Sa mga malubhang kaso, dahil sa pag-unlad ng talamak na pagkabigo sa bato, ang pagbabala ay maaaring hindi kanais-nais. Sa mga nagdaang taon, ang likas na katangian ng autoimmune ng pagbuo ng talamak na hemolysis na nauugnay sa pangmatagalan at madalas na paggamit ng mga antimalarial na gamot - quinine at primaquine - ay isinasaalang-alang. Ang mataas na lagnat ay nabanggit (na may menor de edad na parasitemia), ang ihi ay nagiging itim, anemia, leukocytosis, ang pinabilis na ESR ay natutukoy sa pagsusuri ng dugo, ang pagkabigo ng bato ay mabilis na umuunlad, na humahantong sa isang nakamamatay na kinalabasan sa kawalan ng sapat na therapy.
Ang malarial algid ay nailalarawan sa pamamagitan ng mga klinikal na pagpapakita na tipikal ng nakakahawang toxic shock: hemodynamic at microcirculation disorder, hemostasis system disorder, multiple organ failure at hypothermia. Hindi tulad ng cerebral malaria, ang kamalayan ay napanatili, kahit na ang coma ay maaaring umunlad sa ibang pagkakataon. Maaaring bumuo ang Algid laban sa background ng pulmonary edema, metabolic acidosis at matinding pag-aalis ng tubig. Ang isang mataas na antas ng parasitemia ay nabanggit. Ang pagbabala ay higit na nakasalalay sa napapanahon at tamang paggamot.
Ang talamak na pulmonary edema sa mga pasyente na may tropikal na malaria ay kadalasang humahantong sa kamatayan. Ang mekanismo ng malubhang komplikasyon na ito ay hindi pa ganap na pinag-aralan. Ang pulmonary edema ay maaaring mapukaw ng labis na rehydration, ngunit maaari rin itong bumuo laban sa background ng normal na presyon sa sirkulasyon ng baga. Sa kasalukuyan, itinuturing ng karamihan sa mga mananaliksik ang acute respiratory failure sa tropikal na malaria bilang isang pagpapakita ng adult respiratory distress syndrome.
Ang isang bihirang ngunit malubhang komplikasyon ng anumang klinikal na anyo ng malaria na may o walang hyperreactive splenomegaly ay splenic rupture. Ang rupture ay maaaring sanhi ng pamamaluktot ng splenic pedicle na may talamak na stasis ng dugo at pagbuo ng subcapsular hematoma.
Sa tropikal na malaria, ang mga sugat ng kornea ng mata, iritis, iridocyclitis, opacification ng vitreous body, optic neuritis, chorioretinitis at retinal hemorrhages ay posible; may mga ulat ng paralisis ng mga kalamnan ng mata na sanhi ng mga sugat ng III, IV at VI na mga pares ng cranial nerves, at paralisis ng tirahan.
Nagbabalik ang malaria
Ang antas ng parasitemia sa panahon ng pagbabalik ay kadalasang mas mababa kaysa sa mga pangunahing sintomas ng malaria. Dahil sa tumaas na pyrogenic threshold sa panahon ng impeksiyon, ang mga klinikal na pagpapakita sa panahon ng pagbabalik ay kadalasang nangyayari na may mas mataas na parasitemia. Ang mga relapses, bilang panuntunan, ay nagpapatuloy nang benignly, na may katamtamang ipinahayag na nakakalason na sindrom at isang regular na kahalili ng malarial paroxysms mula sa simula ng pagbabalik; ang bilang ng mga paroxysms ay makabuluhang mas mababa kaysa sa panahon ng mga pangunahing pagpapakita ng sakit. Ayon sa oras ng pagsisimula, ang maaga (pag-unlad ng mga klinikal na pagpapakita sa unang 2 buwan pagkatapos ng mga pangunahing pagpapakita ng malaria) at huli (pagkatapos ng 2 buwan) ay nakikilala. Ayon sa pinagmulan, ang mga relapses ay nahahati sa erythrocytic (lahat ng anyo ng malaria) at exoerythrocytic (lamang sa malaria-vivax at ovale).
Diagnostics malaria
Ang diagnosis ng malaria ay batay sa epidemiological data (manatili sa malaria hotbed, kawalan o kakulangan ng chemoprophylaxis), sa klinikal na larawan ng sakit (characteristic attacks) at kinumpirma ng mga pagsubok sa laboratoryo.
Ang diagnosis ng malaria ay dapat isaalang-alang:
- talamak na pagsisimula ng sakit, binibigkas na mga sintomas ng pagkalasing, paikot na kurso na may mga alternating na pag-atake ng lagnat at mga panahon ng apyrexia, pagpapalaki ng atay at pali, pag-unlad ng progresibong hemolytic anemia;
- data ng kasaysayan ng epidemiological (manatili sa isang lugar na may mataas na panganib ng malaria, pagsasalin ng dugo, pagkagumon sa droga);
Ang tagal ng malaria, na isinasaalang-alang ang pag-unlad ng mga relapses na may isang impeksiyon at walang sapat na etiotropic therapy
Anyo ng malaria |
Tagal ng impeksyon |
|
Normal |
Pinakamataas |
|
Malaria-falciparum |
Hanggang 1 taon |
Hanggang 3 taon |
Malaria-malariae |
Hanggang 2-3 taon |
Posible habang buhay |
Malaria-vivax at ovale |
Hanggang 1.5-2 taon |
Hanggang 4-5 taon |
- mga resulta ng pagsubok sa laboratoryo:
- resulta ng hemogram: nabawasan ang mga antas ng hemoglobin, leukopenia, lymphomonocytosis, nadagdagan ang ESR;
- resulta ng microscopy ng makapal na patak ng dugo (pagtingin ng hindi bababa sa 100 field of view sa mga kaso ng mababang parasitemia): pagtuklas ng plasmodia at pagpapasiya ng antas ng parasitemia sa 1 µl ng dugo (100 field of view - 0.2 µl ng dugo).
Ito ay kinakailangan:
- Upang piliin ang antas ng intensity ng partikular na antimalarial therapy (na may mataas na antas ng parasitemia sa mga pasyente na may tropikal na malaria, ang parenteral na pangangasiwa ng mga gamot ay mas kanais-nais).
- Upang masubaybayan ang pagiging epektibo ng partikular na therapy.
Ang antas ng parasitemia ay maaari ding masuri sa pamamagitan ng pagbibilang ng porsyento ng mga apektadong erythrocytes sa bawat 100 leukocytes sa isang makapal na patak ng dugo (sa kasong ito, upang masuri ang bilang ng mga parasito sa 1 μl, kinakailangang malaman ang kabuuang bilang ng mga leukocytes at erythrocytes sa 1 μl sa pasyente);
- microscopy data ng isang blood smear upang matukoy ang uri ng plasmodium. Ang makapal na patak at pahid ng dugo ay nabahiran gamit ang paraan ng Romanovsky-Giemsa.
Bilang isang resulta ng akumulasyon ng mga invaded erythrocytes na naglalaman ng mga adult trophozoites at schizonts sa mga sisidlan ng mga panloob na organo, kapag sinusuri ang isang makapal na paghahanda ng drop sa banayad na falciparum malaria, tanging ang mga batang (juvenile) trophozoites sa yugto ng singsing ay tinutukoy sa mga erythrocytes. Ang hitsura sa peripheral blood ng invaded erythrocytes na naglalaman ng mga pang-adultong yugto ng pag-unlad ng parasito (pang-adulto o amoeboid trophozoites, schizonts) ay isang hindi kanais-nais na palatandaan ng laboratoryo na nagpapahiwatig ng isang malubhang (kumplikado) na kurso ng falciparum malaria.
Mga antas ng parasitemia sa malaria
Mga antas ng parasitemia |
Karaniwang pagtatalaga |
Bilang ng mga parasito sa visual field |
Ang bilang ng mga parasito sa 1 µl ng dugo |
IV |
+ |
1-20 sa 100 field |
5-50 |
III |
+ + |
10-100 sa 100 field |
50-500 |
II |
+ + + |
1-10 sa 1 field |
500-5000 |
Ako |
+ + + + |
Higit sa 10 sa 1 field |
Higit sa 5000 |
Sa mga indibidwal na nagkaroon ng unang contact (non-immune) sa impeksyong ito, mga bata, ang mga unang pag-atake ay maaaring mangyari na may napakababang parasitemia, kung minsan ay hindi nakikita ng microscopy; nangangailangan ito ng paulit-ulit na pagsusuri sa dugo (makapal na patak) pagkatapos ng 6-12 oras, ngunit hindi lalampas sa 24 na oras.
Ang mga diagnostic sa laboratoryo ng malaria ay nagsasangkot ng mikroskopikong pagsusuri ng mga sample ng dugo (mga pamamaraan ng makapal na patak at manipis na pahid) na nabahiran ayon sa Romanovsky-Giemsa.
Ang mga sumusunod na pasyente ay sasailalim sa pagsusuri para sa malaria: mga pasyenteng may febrile na may hindi natukoy na diagnosis sa loob ng 3 araw sa panahon ng epidemya at 5 araw sa natitirang bahagi ng taon; mga pasyente na may patuloy na pana-panahong pagtaas sa temperatura ng katawan sa kabila ng paggamot alinsunod sa itinatag na diagnosis; mga tumatanggap ng dugo na may pagtaas sa temperatura ng katawan sa huling 3 buwan pagkatapos ng pagsasalin ng dugo; mga taong naninirahan sa isang aktibong focus, na may anumang pagtaas sa temperatura ng katawan. Dapat itong isaalang-alang na sa mga unang pag-atake ng malaria, ang bilang ng mga parasito sa peripheral blood ay maliit, kaya ang pinaka-masusing pagsusuri ay kinakailangan. Ang malarya na may mababang parasitemia ay nangyayari rin sa mga taong umiinom ng mga antimalarial na gamot para sa layuning pang-iwas (suppressive therapy) o mga gamot (tetracycline, sulfonamides) na may suppressive effect sa malaria plasmodia bago ang sakit. Ang pag-sample ng dugo para sa pagsusuri ay inirerekomenda na isagawa kapwa sa panahon ng lagnat at apyrexia. Upang makita ang mga parasito, ang isang makapal na patak ay sinusuri, dahil ang dami ng dugo sa loob nito ay 30-40 beses na mas malaki kaysa sa isang manipis na pahid. Sa kaso ng mataas na parasitemia, ang malaria pathogen ay nakikita kahit na sinusuri ang isang manipis na pahid. Ang morphological features at tinctorial properties (stainability) ng iba't ibang yugto ng edad ng asexual forms sa erythrocytes ay malinaw na nakikilala sa isang manipis na pahid. Ito ay kinakailangan upang matukoy ang uri ng parasito: ito ay lalong mahalaga para sa P. falciparum. Sa hindi komplikadong tropikal na malaria, ang P. falciparum ay sinusunod sa peripheral blood lamang sa yugto ng mga batang trophozoites na hugis singsing. Sa kaso ng pangunahing impeksiyon, ang mas mature na yugto ng parasito ay makikita sa peripheral blood kapag ang sakit ay may malubhang malignant na kurso. Ang parasitemia ay tumataas nang mas mabilis kaysa sa impeksyon ng iba pang mga uri ng pathogens. Ang mga gametocyte ng P. falciparum ay dahan-dahang naghihinog, ngunit nabubuhay ng mahabang panahon (hanggang 6 na linggo), habang ang mga gametocyte ng iba pang mga species ay namamatay ilang oras pagkatapos ng kanilang pagkahinog. Ang mga gametocyte na nakita sa tropikal na malaria ay tumutulong upang matukoy ang panahon ng sakit: sa unang bahagi ng panahon (na may isang hindi kumplikadong kurso), ang mga hugis-singsing na trophozoites lamang ang napansin, sa panahon ng peak period - mga singsing at gametocytes (na may pangunahing impeksiyon sa kawalan ng paggamot, ito ay nagpapahiwatig na ang malaria ay tumatagal ng hindi bababa sa 10-12 araw); sa panahon ng pagbawi, ang mga gametocyte lamang ang matatagpuan. Sa panahon ng paggamot, ang antas ng parasitemia sa peripheral na dugo ay tinutukoy sa dinamika. Isang araw pagkatapos ng pagsisimula ng etiotropic na paggamot, dapat itong bumaba ng 25% o higit pa, at sa ika-3 araw ay hindi ito dapat lumampas sa 25% ng orihinal. Ang pagkakaroon ng mga parasito sa paghahanda ng dugo sa ika-4 na araw pagkatapos ng pagsisimula ng paggamot, napapailalim sa lahat ng mga kondisyon para sa matagumpay na paggamot, ay isang tanda ng paglaban ng pathogen sa gamot na ginamit.
Sa mga nagdaang taon, ang mga mabilis na pagsusuri (immunochromatographic na pamamaraan) batay sa pagtuklas ng partikular na protina na HRP-2a at ang enzyme pLDH ng P. falciparum ay ginamit sa endemic foci upang mabilis na makakuha ng paunang sagot. Ang mga pagsusuri sa isa sa mga kilalang mabilis na pagsusuri na KAT-PF (KAT MEDICAL, South Africa) ay nagpakita ng mataas na kahusayan at pagtitiyak na may paggalang sa P. falciparum. Ang paghahambing ng mga resulta ng rapid test, microscopy at PCR ay nagpakita na ang diagnostic efficiency nito ay umabot sa 95-98%. Ang paggamit ng mabilis na pagsusuri ay nagbibigay-daan sa iyo upang malaman ang resulta sa loob lamang ng 10 minuto. Ang mga tauhan ng laboratoryo ay maaaring makabisado ang reaksyon sa loob ng 1-2 oras. Ginagawang posible ng mabilis na pamamaraan para sa mga taong naninirahan o naglalakbay sa mga endemic na rehiyon na magsagawa ng self-diagnosis; maaari silang isagawa sa larangan. Sa Russia, ang mabilis na pagsusuri ng malaria ay kasalukuyang limitado sa mga indibidwal na klinikal na pag-aaral.
Sa modernong mga kondisyon, lalo na sa mass studies, ang PCR method batay sa pagtuklas ng malaria parasite DNA ay partikular na kahalagahan. Ang pamamaraan ay maaaring gamitin upang matukoy ang karwahe sa mababang parasitemia at halo-halong impeksiyon na may iba't ibang uri ng plasmodia, gayundin upang maiiba ang pagbabalik ng falciparum malaria na lumalaban sa droga mula sa reinfection sa P. falciparum. Sa kasalukuyan, ito ay pangunahing ginagamit sa epidemiological studies.
Anong mga pagsubok ang kailangan?
Iba't ibang diagnosis
Ang pagkakaiba-iba ng diagnostic na paghahanap para sa malaria ay isinasagawa depende sa kalubhaan ng mga klinikal na pagpapakita ng sakit at tagal nito. Una sa lahat, ang malaria ay naiiba sa mga sakit na nangyayari sa matagal na lagnat, paglaki ng atay, pali, at posibleng pag-unlad ng anemia: typhoid fever at paratyphoid fever, brucellosis, leptospirosis, sepsis, lymphogranulomatosis. Sa unang 5 araw mula sa pagsisimula ng sakit, ang isang karaniwang maling pagsusuri para sa malaria sa mga hindi endemic na rehiyon ay trangkaso (o iba pang mga impeksyon sa virus sa talamak na paghinga).
Sa mga tropikal na bansa ng South America, Africa, Southeast Asia, at India, ang differential diagnosis ng malaria na may hemorrhagic viral fevers (yellow fever, dengue fever, atbp.) ay isinasagawa.
Sa cerebral form ng malaria-falciparum, ang differential diagnostics ng malaria ay isinasagawa na may encephalopathy (coma) na umuunlad na may decompensated diabetes mellitus, atay at kidney failure, pati na rin ang edema at pamamaga ng utak na may meningitis o meningoencephalitis ng bacterial o viral etiology.
Sino ang dapat makipag-ugnay?
Paggamot malaria
Kasama sa paggamot sa malaria ang pagtigil sa mga talamak na pag-atake ng sakit, pagpigil sa mga relapses at gamete carriage, at pagpapanumbalik ng mga kapansanan sa paggana ng katawan.
Ang mga gamot na antimalarial ay nahahati sa mga sumusunod na grupo depende sa kanilang epekto sa isang partikular na yugto ng pag-unlad ng parasito: mga ahente ng hematoschizotropic, epektibo laban sa mga asexual erythrocyte na yugto ng plasmodia; mga ahente ng histoschizotropic, epektibo laban sa mga yugto ng asexual tissue ng plasmodia; gamotropic na gamot, na nagiging sanhi ng pagkamatay ng mga gametocytes sa dugo ng pasyente o nakakagambala sa pagkahinog ng mga gamemont at pagbuo ng mga sporozoites sa katawan ng lamok.
Etiotropic na paggamot
Ang etiotropic na paggamot ng malaria sa mga pasyente na may malaria ay dapat na inireseta kaagad pagkatapos magtatag ng isang klinikal at epidemiological diagnosis at pagkuha ng dugo para sa parasitological na pagsusuri.
Ang mga gamot na kasalukuyang ginagamit ay nabibilang sa anim na grupo ng mga kemikal na compound: 4-aminoquinolines (chloroquine - delagyl, chloroquine phosphate, nivaquine), quinolinemethanols (quinine - quinine dihydrochloride, quinine sulfate, quinimax, mefloquine), phenanthrenemethanols (halfanthrenemethanols) arteether), antimetabolites (proguanil), 8-aminoquinolines (primaquine, tafenoquine). Bilang karagdagan, ang mga pinagsamang gamot na antimalarial ay ginagamit: savarin (chloroquine + proguanil), malarone (atovaquone + proguanil), coartem o riamet (artemether + lumefantrine).
Kung ang P. vivax, P. ovale o P. malariae ay nakita sa pasyente, ang mga gamot mula sa 4-aminoquinoline group ay ginagamit, kadalasang chloroquine (delagyl). Ang paggamot sa malarya ay ang mga sumusunod: sa unang dalawang araw ang gamot ay ginagamit sa pang-araw-araw na dosis na 10 mg/kg ng base (apat na delagyl tablet sa isang pagkakataon), sa ika-3 araw - 5 mg/kg (dalawang delagyl tablets) isang beses. Mayroong ilang mga ulat ng paglaban ng P. vivax strains sa chloroquine sa Burma, Indonesia, Papua New Guinea at Vanuatu. Sa ganitong mga kaso, ang paggamot ay dapat isagawa gamit ang mefloquine o quinine ayon sa regimen ng paggamot para sa hindi komplikadong malaria. Ang mga pag-atake ay humihinto pagkatapos ng 24-48 na oras, at ang mga parasito ay nawawala sa dugo 48-72 na oras pagkatapos ng pagsisimula ng paggamit ng chloroquine.
Para sa radikal na lunas (pag-iwas sa malalayong pagbabalik) ng malaria na dulot ng P. vivax o P. ovale, pagkatapos ng pagtatapos ng kursong chloroquine, isang tissue schizontocide, primaquine, ang ginagamit. Kinukuha ito ng 14 na araw sa dosis na 0.25 mg/kg (base) bawat araw. Ang P. vivax strains na lumalaban sa primaquine (ang tinatawag na Chesson-type strains) ay matatagpuan sa mga isla ng Pasipiko at sa mga bansa sa Southeast Asia. Sa mga kasong ito, ang isa sa mga inirerekomendang regimen ay ang pagkuha ng primaquine sa dosis na 0.25 mg/kg bawat araw sa loob ng 21 araw.
Kung ang P. falciparum ay nakita sa dugo ng mga di-immune na indibidwal sa mga banayad na kaso, ang mga piniling gamot, ayon sa mga rekomendasyon ng WHO, ay mefloquine at artemisinin derivatives (artemether, artesunate, arteether); maaari ding gamitin ang halofantrine. Sa kawalan ng mefloquine at halofantrine at / o sa pagkakaroon ng mga kontraindikasyon sa paggamit ng mga gamot na ito, ang quinine ay inireseta sa kumbinasyon ng mga antibiotics (tetracycline, doxycycline). Ang Tetracycline ay kinukuha ng 0.5 g dalawang beses sa isang araw para sa 7-10 araw; maaari itong mapalitan ng doxycycline sa isang pang-araw-araw na dosis na 0.1 g, ang tagal ng pangangasiwa ay 7-10 araw. Sa mga rehiyon kung saan ang P. falciparum ay lumalaban sa mefloquine at quinine, ang kumbinasyon ng mga paghahanda ng mefloquine at artemisinin (artes}nate, artemether) ay inirerekomenda para sa paggamot ng hindi komplikadong tropikal na malaria. Ang kumbinasyon ng fansidar at artesunate ay epektibo sa paggamot sa hindi komplikadong tropikal na malaria. Ang mga paghahanda ng Artemisinin ay malawakang ginagamit upang gamutin ang tropikal na malaria na lumalaban sa multidrug sa Southeast Asia, ilang bansa sa South America at Africa. Mabilis silang kumilos sa parehong mga yugto ng dugo at gametocytes. Gayunpaman, ang mga gamot na ito ay mabilis na naaalis sa katawan, kaya naman nangyayari ang pagbabalik ng malaria. Mas angkop na magreseta sa kanila kasama ng mefloquine sa mga sumusunod na dosis:
- artesunate: 4 mg/kg dalawang beses araw-araw sa loob ng 3 araw; mefloquine: 15 mg/kg isang beses sa araw 2 o 25 mg/kg sa dalawang dosis sa araw 2 at 3;
- artemether: 3.2 mg/kg isang beses araw-araw sa loob ng 3 araw; mefloquine: 15 mg/kg isang beses sa araw 2 o 25 mg/kg sa dalawang dosis sa araw 2 at 3.
Mga regimen sa paggamot para sa hindi komplikadong malaria
Mga scheme ng aplikasyon |
|||
Paghahanda |
Unang dosis, mg/kg |
Mga kasunod na dosis, mg/kg (interval, h) |
Tagal ng kurso, araw |
Chloroquine |
10 (grounds) |
10- 1-2 araw 5 - 3 araw |
3 |
Fansidar (sulfadoxine + pyrimethamine) |
2.50-1.25 |
- |
1 |
Quinine, Kinimax, Kinoform |
10 (grounds) |
7.5 (8) |
7-10 |
Mefloquine |
15 (grounds) |
- |
1 |
Halofantrine |
8 (asin) |
8 (6) |
1 |
Artesunate |
4 |
2 (12) |
7 |
Artemether |
3.2 |
1.6 (24) |
7.0 |
Quinine - tetracycline |
10.0-1.5 |
10.0 (8)+5.0 (6) |
10.0+7.0 |
Coartem (artemether + lumefantrine) |
1.3+8 0 |
1.3-8.0 (8) |
3.0 |
Kapag ang uri ng pathogen ay hindi naitatag, ang paggamot ay inirerekomenda na isagawa ayon sa mga regimen ng paggamot para sa tropikal na malaria. Kung ang pasyente ay sumuka nang mas maaga kaysa sa 30 minuto pagkatapos uminom ng iniresetang gamot na antimalarial, ang parehong dosis ay dapat na muling kunin. Kung ang pagsusuka ay nangyayari 30-60 minuto pagkatapos kunin ang mga tablet, pagkatapos ay kalahati ng dosis ng gamot na ito ay karagdagang inireseta.
Ang mga pasyente na may malubhang tropikal na malaria ay dapat na maospital sa isang intensive care unit o resuscitation department. Ang Quinine ay nananatiling piniling gamot para sa paggamot ng malubhang tropikal na malaria. Kapag ginagamot ang mga kumplikadong anyo (cerebral malaria, algid), ang unang dosis (7 mg/kg) ng quinine base ay ibinibigay sa intravenously sa loob ng 30 minuto. Pagkatapos ng isa pang 10 mg/kg ay ibinibigay sa intravenously sa pamamagitan ng pagtulo sa loob ng 4 na oras. Kaya, ang pasyente ay tumatanggap ng 17 mg/kg ng quinine base sa unang 4.5 oras pagkatapos ng pagsisimula ng paggamot. Ayon sa isa pang pamamaraan, ang paunang dosis ng 20 mg/kg ng quinine base ay ibinibigay sa loob ng 4 na oras. Ang parehong mga scheme ay kasiya-siyang disimulado ng mga pasyente - nang walang cardiovascular o iba pang mga karamdaman. Ang isang dosis ng pagpapanatili ng 10 mg / kg ng base ng quinine ay ibinibigay sa pagitan ng 8 oras, ang tagal ng pangangasiwa ay 1.5-2 na oras. Maipapayo na pagsamahin ang quinine sa tetracycline (250 mg apat na beses sa isang araw para sa 7 araw) o doxycycline (0.1 g bawat araw para sa 7-10 araw). Para sa paggamot ng mga bata, inirerekumenda na magbigay ng loading dose (15 mg/kg) ng quinine base sa intravenously sa pamamagitan ng pagtulo sa isang 5% glucose solution sa loob ng 4 na oras. Ang dosis ng pagpapanatili (10 mg/kg) ay ibinibigay sa loob ng 2 oras sa pagitan ng 12 oras. Ang parehong dosis ay ginagamit para sa intramuscular administration, ngunit ang quinine ay inirerekomenda na diluted limang beses sa distilled water at nahahati sa dalawang iniksyon sa magkaibang puwit.
Ginagamit ang Artemether bilang alternatibong gamot para sa paggamot ng kumplikadong tropikal na malaria sa pang-araw-araw na dosis na 3.2 mg/kg sa unang araw ng paggamot. Sa susunod na anim na araw, ito ay ibinibigay sa isang dosis na 1.6 mg/kg intramuscularly kasabay ng isang dosis ng mefloquine.
Ang mga pasyente na may malala at kumplikadong anyo ng malaria ay inireseta ng intensive pathogenetic therapy. Kapag nagsasagawa ng rehydration, ang isa ay dapat mag-ingat sa pulmonary at cerebral edema, ngunit ang hypovolemia ay hindi gaanong mapanganib. Kung ang rehydration ay hindi matagumpay, ang mga naturang pasyente ay maaaring makaranas ng tissue perfusion insufficiency, acidosis, hypotension, shock, at renal failure. Ang pagbuo ng anemia ay karaniwang hindi nagbabanta sa buhay, ngunit kung ang hematocrit ay nabawasan sa 15-20%, pagkatapos ay ang mga pulang selula ng dugo o buong dugo ay dapat na maisalin. Ang pagsasalin ng sariwang buong dugo o concentrates ng coagulation factor at platelets ay ginagamit sa DIC syndrome. Sa kaso ng hypoglycemia, dapat gamitin ang intravenous administration ng isang 40% glucose solution.
Ang batayan ng paggamot para sa cerebral edema ay detoxification, dehydration, kontrol ng cerebral hypoxia at respiratory disorders (oxygen therapy, artipisyal na bentilasyon). Ang mga anticonvulsant ay ibinibigay gaya ng ipinahiwatig. Ang karanasan sa paggamot sa cerebral malaria ay napatunayan ang hindi epektibo at kahit na panganib ng paggamit ng osmotic diuretics: mababang molecular weight dextrans; adrenaline; prostacyclin; pentoxifylline; cyclosporine; mga hyperimmune serum. Hindi rin inirerekomenda ang hyperbaric oxygenation.
Sa kaso ng acute renal failure o acute renal-hepatic failure, ang pang-araw-araw na dosis ng quinine ay dapat bawasan sa 10 mg/kg dahil sa posibleng akumulasyon ng gamot at ang mga solusyon ay dapat ibigay sa rate na 20 patak kada minuto. Sa paunang panahon ng talamak na pagkabigo sa bato, ang sapilitang diuresis ay ginaganap, at kung walang epekto at pagtaas ng azotemia, ginagamit ang hemodialysis o peritoneal dialysis, na kadalasang nagbibigay ng magagandang resulta. Sa kaso ng hemoglobinuric fever, ang gamot na nagdulot ng hemolysis ay itinigil. Kung kinakailangan, ito ay pinalitan ng iba pang mga antimalarial na gamot, at ang glucocorticosteroids (prednisolone 1-2 mg/kg) at detoxification therapy ay inireseta nang sabay.
Sa kaso ng spleen rupture, na kadalasang nabubuo sa mga kaso ng mabilis at makabuluhang pagpapalaki ng organ, ipinahiwatig ang emergency surgical intervention.
Upang gamutin ang mga relapses ng tropikal na malaria, ang isang dati nang hindi nagamit na gamot ay pinili o ang nauna ay ginagamit, ngunit kasama ng iba pang mga antimalarial na gamot. Ang karwahe ng gamete ay inalis sa primaquine sa loob ng 1-3 araw sa mga normal na therapeutic doses.
Ang pagiging epektibo ng paggamot sa malaria ay sinusubaybayan sa pamamagitan ng pagsusuri sa isang makapal na patak ng dugo na may bilang ng parasitemia sa 1 μl. Ang mga pag-aaral na ito ay ginagawa araw-araw mula sa ika-1 hanggang ika-7 araw pagkatapos ng pagsisimula ng paggamot sa etiotropic. Kung ang mga parasito ay nawala sa panahong ito, ang mga karagdagang pag-aaral ng mga paghahanda ng dugo ay isinasagawa sa ika-14, ika-21 at ika-28 araw pagkatapos ng pagsisimula ng paggamot.
Pagsusuri ng pagiging epektibo
Ang pagiging epektibo ng etiotropic na paggamot ng malaria sa mga pasyente na may malaria ay tinasa ng tatlong parameter: maagang pagkabigo (EF), late failure (LF) at epektibong paggamot.
Pagkatapos uminom ng antimalarial na gamot, maaaring magsuka ang pasyente (lalo na sa mga bata). Mahalagang tandaan na kung ang pagsusuka ay nangyayari nang wala pang 30 minuto pagkatapos ng pag-inom ng gamot, ang parehong dosis ay dapat kunin muli, at pagkatapos ng 30-60 minuto - kalahati ng dosis ng gamot na ginamit.
Pagsusuri sa pagiging epektibo ng paggamot sa malaria (WHO, 1996)
Maagang pagkabigo (EF) |
Paglala o pagpapatuloy ng mga klinikal na palatandaan ng malaria sa pagkakaroon ng parasitemia sa unang 3 araw mula sa pagsisimula ng partikular na therapy |
Late failure (LF) |
Muling paglitaw ng mga katangian ng klinikal na palatandaan ng malaria (kabilang ang pag-unlad ng isang malubhang kondisyon) sa pagkakaroon ng parasitemia mula ika-4 hanggang ika-14 na araw mula sa simula ng partikular na therapy |
Ang pagiging epektibo ng paggamot |
Kawalan ng parasitemia pagkatapos ng 14 na araw mula sa pagsisimula ng partikular na therapy sa kawalan ng pamantayan ng RN at PN |
Radikal na paggamot ng malaria
Ang radikal na paggamot ng malaria ay isinasagawa nang sabay-sabay sa pag-aresto sa paggamot o kaagad pagkatapos nito.
- Para sa pag-iwas sa exoerythrocytic relapses ng vivax malaria at ovale malaria, upang makaapekto sa hyptozoites, ang primaquine ay inireseta sa 45 mg (27 mg ng base) bawat araw (3 tablet) - isang kurso ng 14 na araw o 6 na tablet - 1 beses bawat linggo - 6-8 na linggo (sa kaso ng dehydrogenase-6-phosphate). Ang tafenoquine ng gamot ay sumasailalim sa mga klinikal na pagsubok - isang analogue ng primaquine, ngunit may mas mataas na klinikal na bisa at mas mababang dalas ng mga side effect.
- Upang maiwasan ang paghahatid ng falciparum malaria (sa pamamagitan ng pag-apekto sa mga gametocytes), ang primaquine ay ginagamit sa 45 mg (27 mg ng base) bawat araw (3 tablet) - 3 araw. Ang paggamot ay isinasagawa sa mga rehiyong endemic para sa tropikal na malaria. Kapag gumagamit ng Fansidar sa paggamot ng mga pasyente na nagkaroon ng falciparum malaria, ang primaquine ay hindi inireseta dahil sa epektibong epekto ng pyrimethamine, na bahagi ng Fansidar, sa Pl. falciparum gametocytes.
Ang paggamot sa malubha at/o kumplikadong falciparum malaria ay isinasagawa sa mga intensive care unit. Kung hindi posible ang oral administration ng mga gamot, ang parenteral therapy ay isinasagawa sa isa sa mga sumusunod na gamot:
- quinine dihydrochloride - 10-20 mg/kg (hanggang 2.0 g bawat araw) intravenously sa 500 ML ng 5% glucose solution, dahan-dahan, 2-3 beses bawat araw hanggang sa mabawi ang pasyente mula sa isang seryosong kondisyon, pagkatapos ay isa sa mga oral na gamot ayon sa regimen ng paggamot para sa uncomplicated falciparum malaria;
- Sa modernong mga kondisyon, ang mga bagong herbal na paghahanda ay ginagamit sa ilang mga bansa upang gamutin ang mga malubhang anyo ng falciparum malaria (ang mga paghahanda na ito ay hindi sertipikado sa Russia): Artemether (Artenam) - 160 mg intramuscularly sa unang araw, pagkatapos ay 80 mg para sa 6 na araw; Artesunate - 50 mg intramuscularly (intravenously) 2 beses sa isang araw para sa 7 araw; Artemisinine - 1200 mg intramuscularly para sa 7 araw.
Ang pathogenetic na paggamot ng malaria ay depende sa kalubhaan ng malaria at ang pagbuo ng mga komplikasyon. Ang detoxification therapy, pagwawasto ng metabolic acidosis, hypoglycemia, diuretics, antihistamines, glucocorticosteroids (tulad ng ipinahiwatig), bitamina, cardiovascular at iba pang mga gamot ay inireseta. Sa kaso ng anuria, maaaring isagawa ang peritoneal dialysis. Sa paggamot ng hemoglobinuric fever, una sa lahat, ang mga gamot na nagdulot ng hemolysis ay itinigil, at ang red blood cell mass transfusion ay isinasagawa.
Ang mga convalescent ay pinalabas pagkatapos makumpleto ang isang buong kurso ng etiotropic parasitological treatment (stopping therapy) sa pagkakaroon ng 2-3 negatibong resulta ng mga pagsusuri sa dugo (makapal na pagbaba). Ang mga pasyente na nagkaroon ng vivax malaria at ovale malaria ay maaaring sumailalim sa isang kasunod na kurso ng paggamot na may primaquine sa isang outpatient na batayan. Ang mga pasyente na nagkaroon ng malaria ay sinusubaybayan sa loob ng 1-1.5 buwan na may paulit-ulit na parasitological na pagsusuri ng isang makapal na patak ng dugo tuwing 7-10 araw. Ang mga pasyente na nagkaroon ng vivax malaria, ovale malaria at malariae malaria ay sinusubaybayan sa loob ng dalawang taon, na may mga mandatoryong parasitological na pagsusuri ng isang makapal na pagbaba sa anumang pagtaas ng temperatura.
Pag-iwas
Ang WHO ay lumalaban sa malaria sa buong mundo sa loob ng balangkas ng Roll Back Malaria Programme, na pinagtibay noong 1998. Sa kasalukuyan, ang WHO ay nagtakda ng bagong layunin para sa European Region - na alisin ang tatlong araw na malaria (P. vivax) sa 2010, at tropikal na malaria sa 2015. Ang pinakamahalagang link sa kumplikadong mga hakbang ay ang napapanahong pagtuklas at paggamot ng mga pinagmumulan ng impeksyon.
Ang mga hakbang sa pag-iwas sa pagsiklab ay naglalayong sa napapanahong pagtuklas at paggamot ng malaria, pati na rin ang mga tagadala ng parasito (mga mapagkukunan ng impeksyon), pati na rin ang paglaban sa mga carrier ng malaria. Sa kasalukuyan ay walang mabisang mga bakuna para sa aktibong pagbabakuna laban sa malaria.
Ang indibidwal na malaria prophylaxis sa panahon ng pananatili sa isang endemic na pokus ay naglalayong pigilan ang impeksyon at maiwasan ang pag-atake ng malaria. Ang pag-iwas sa impeksyon ay binubuo ng pagsasagawa ng mga hakbang upang maprotektahan laban sa kagat ng lamok (paggamit ng mga panlaban, lambat sa mga bintana at pintuan, mga kurtina sa kama, damit na nakatakip sa mga braso at binti kapag nananatili sa labas sa gabi at sa gabi). Alinsunod sa mga rekomendasyon ng WHO, ang pag-iwas sa pag-atake ng malaria ay binubuo ng pag-inom ng mga antimalarial na gamot, ito ay inirerekomenda lamang para sa mga di-immune na indibidwal na naglalakbay sa foci na may mataas na panganib ng impeksyon sa malaria at kawalan ng accessible na pangangalagang medikal (malayuan ng mga institusyong medikal, imposibilidad ng mabilis na pagsusuri ng dugo para sa malaria).
Ang pangangailangan para sa paggamit, tagal at dalas ng pagkuha ng mga gamot ay tinutukoy lamang pagkatapos ng konsultasyon sa isang nakakahawang sakit na espesyalista. Mahalagang kilalanin ang mga kontraindikasyon para sa pagkuha ng mga gamot sa chemotherapy, ang pagkakaroon ng malubhang magkakasamang sakit. Ang mga buntis na di-immune na kababaihan, ang mga maliliit na bata ay hindi dapat bumisita sa mga rehiyong endemic para sa malaria.
Dahil sa mataas na pagtutol ng Pl. falciparum hanggang chloroquine, ang pamantayan para sa pag-iwas sa falciparum malaria, gaya ng inirerekomenda ng WHO, ay kasalukuyang mefloquine (250 mg isang beses sa isang linggo, 2 linggo bago umalis para sa isang endemic na rehiyon at para sa 4 na linggo pagkatapos bumalik). Ang paggamit ng iba pang mga gamot (doxycycline, chloroquine sa kumbinasyon ng proguanil, atovaquine sa kumbinasyon ng proguanil, primaquine at iba pa) ay tinutukoy ng isang nakakahawang espesyalista sa sakit na isinasaalang-alang ang epidemiological na sitwasyon sa rehiyon ng pananatili at iba pang nabanggit na mga kadahilanan.
Pagtataya
Sa karamihan ng mga kaso, ang pagkamatay ay sanhi ng tropikal na malaria, o mas tiyak, ang cerebral form nito, na nangyayari sa 10% ng mga kaso ng malubhang falciparum malaria. Ang mga nakamamatay na kinalabasan mula sa iba pang uri ng malaria ay napakabihirang. Ngunit ang tropikal na malaria, na may napapanahong pagsusuri at wastong paggamot ng malaria, ay nagtatapos sa kumpletong paggaling.
Para sa mga pasyente na nagkaroon ng tropikal na malaria, inirerekumenda na magtatag ng obserbasyon sa dispensaryo sa loob ng 1-1.5 buwan at magsagawa ng mga pagsusuri sa dugo ng parasito sa pagitan ng 1-2 linggo. Pagmamasid sa dispensaryo ng mga pasyenteng nagkaroon ng malaria na dulot ng P. vivax. P. ovale. Ang P. malariae ay dapat isagawa sa loob ng dalawang taon. Ang anumang pagtaas sa temperatura ng katawan ay nangangailangan ng pagsusuri sa dugo sa laboratoryo upang agad na matukoy ang malarial plasmodia.

