Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Malignant eyelid tumor
Huling nasuri: 05.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
Noong 60-70s ng ika-20 siglo, isang independiyenteng klinikal na direksyon ang nakilala sa ophthalmology - ophthalmooncology, na dapat malutas ang mga isyu ng diagnostic at paggamot ng mga tumor ng visual organ. Ang mga tumor ng lokalisasyong ito ay nailalarawan sa pamamagitan ng mataas na polymorphism, natatanging klinikal at biological na kurso. Ang kanilang mga diagnostic ay mahirap, para sa pagpapatupad nito isang hanay ng mga instrumental na pamamaraan ng pananaliksik ay kinakailangan, na kung saan ang mga ophthalmologist ay bihasa. Kasama nito, ang kaalaman sa aplikasyon ng mga diagnostic na hakbang na ginagamit sa pangkalahatang oncology ay kinakailangan. Ang mga makabuluhang paghihirap ay lumitaw sa paggamot ng mga tumor ng mata, ang adnexa at orbit nito, dahil ang isang malaking bilang ng mga anatomical na istruktura na mahalaga para sa pangitain ay puro sa maliit na volume ng mata at orbit, na nagpapalubha sa pagpapatupad ng mga therapeutic na hakbang habang pinapanatili ang mga visual function.
Epidemiology
Ang taunang saklaw ng mga tumor ng organ of vision ayon sa mga apela ng mga pasyente ay 100-120 bawat 1 milyong populasyon. Ang saklaw sa mga bata ay umabot sa 10-12% ng mga tagapagpahiwatig na itinatag para sa populasyon ng may sapat na gulang. Isinasaalang-alang ang lokalisasyon, ang mga bukol ng adnexa ng mata (eyelids, conjunctiva), intraocular (choroid at retina) at orbit ay nakikilala. Nag-iiba sila sa histogenesis, klinikal na kurso, propesyonal at pagbabala sa buhay.
Sa mga pangunahing tumor, ang pinakakaraniwan ay mga tumor ng adnexa ng mata, ang pangalawa sa pinakakaraniwan ay mga intraocular tumor, at ang pangatlo na pinakakaraniwan ay mga tumor ng orbit.
Ang mga tumor sa balat ng takipmata ay nagkakahalaga ng higit sa 80% ng lahat ng mga neoplasma ng visual organ. Ang edad ng mga pasyente ay mula 1 taon hanggang 80 taon at mas matanda. Ang mga tumor ng epithelial genesis ay nangingibabaw (hanggang sa 67%).
Mga sanhi malignant na mga bukol sa takipmata
Ang mga malignant na tumor ng eyelids ay pangunahing kinakatawan ng kanser sa balat at meibomian gland adenocarcinoma. Ang labis na radiation ng ultraviolet, lalo na sa mga taong may sensitibong balat, ang pagkakaroon ng hindi nakakagamot na ulcerative lesyon, o ang impluwensya ng human papillomavirus ay may papel sa kanilang pag-unlad.
Mga sintomas malignant na mga bukol sa takipmata
Basal cell carcinoma ng eyelids
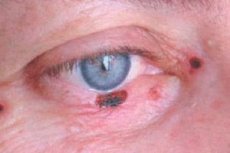
Ang basal cell eyelid cancer ay bumubuo ng 72-90% ng mga malignant na epithelial tumor. Hanggang sa 95% ng mga kaso ng pag-unlad nito ay nangyayari sa edad na 40-80 taon. Ang paboritong localization ng tumor ay ang lower eyelid at ang internal commissure ng eyelids. Ang mga nodular, corrosive-ulcerative at scleroderma-like na mga anyo ng kanser ay nakikilala.
Ang mga klinikal na palatandaan ay nakasalalay sa anyo ng tumor. Sa nodular form, ang mga hangganan ng tumor ay medyo malinaw; lumalaki ito nang maraming taon, habang lumalaki ang laki, lumilitaw ang isang tulad ng crater depression sa gitna ng node, kung minsan ay natatakpan ng isang tuyo o madugong crust, pagkatapos alisin kung saan ang isang basa-basa na walang sakit na ibabaw ay nakalantad; ang mga gilid ng ulser ay callous.
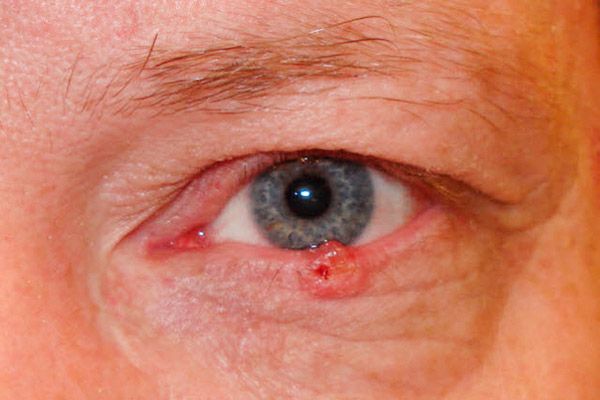
Sa corrosive-ulcerative form, isang maliit, halos hindi nakikita, walang sakit na ulser na may nakataas, tulad ng mga gilid ng tagaytay ay lilitaw sa simula. Unti-unti, tumataas ang lugar ng ulser, natatakpan ito ng tuyo o madugong crust, at madaling dumugo. Matapos alisin ang crust, ang isang magaspang na depekto ay nakalantad, na may mga bukol na paglaki na makikita sa mga gilid. Ang ulser ay madalas na naisalokal malapit sa gilid ng gilid ng takipmata, na sumasakop sa buong kapal nito.
Ang scleroderma-like form sa unang yugto ay kinakatawan ng erythema na may umiiyak na ibabaw na natatakpan ng madilaw-dilaw na kaliskis. Habang lumalaki ang tumor, ang gitnang bahagi ng umiiyak na ibabaw ay pinalitan ng isang medyo siksik na maputi-puti na peklat, at ang progresibong gilid ay kumakalat sa malusog na tisyu.
 [ 17 ]
[ 17 ]
Squamous cell carcinoma ng eyelids
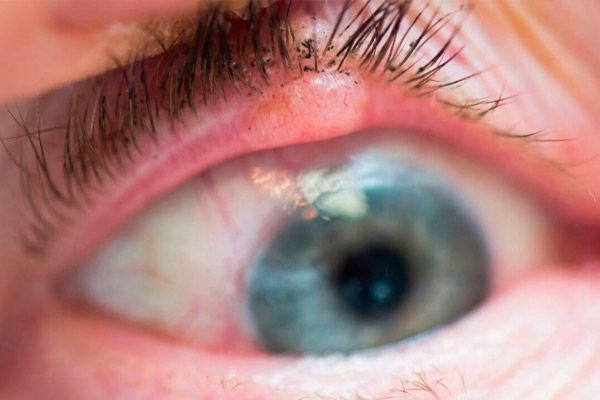
Ang squamous cell carcinoma ng eyelids ay bumubuo ng 15-18% ng lahat ng malignant na tumor sa eyelid. Pangunahing nakakaapekto ito sa mga matatandang taong may balat na sensitibo sa pagkakalantad sa araw.
Ang mga predisposing factor ay kinabibilangan ng xeroderma pigmentosum, oculocutaneous albinism, mga malalang sakit sa balat ng mga talukap ng mata, mga pangmatagalang hindi gumagaling na ulser, at labis na ultraviolet radiation.
Sa paunang yugto, ang tumor ay kinakatawan ng isang banayad na pamumula ng balat, kadalasan ng mas mababang takipmata. Unti-unti, lumilitaw ang isang selyo na may hyperkeratosis sa ibabaw sa erythema zone. Lumilitaw ang perifocal dermatitis sa paligid ng tumor, bubuo ang conjunctivitis. Ang tumor ay lumalaki sa loob ng 1-2 taon. Unti-unti, ang isang depresyon na may ulcerated na ibabaw ay bumubuo sa gitna ng node, ang lugar kung saan unti-unting tumataas. Ang mga gilid ng ulser ay siksik, matigtig. Kapag naisalokal sa gilid ng mga talukap ng mata, ang tumor ay mabilis na kumakalat sa orbit.
Ang paggamot sa kanser sa takipmata ay binalak pagkatapos matanggap ang mga resulta ng isang histological na pagsusuri ng materyal na nakuha sa panahon ng isang tumor biopsy. Posible ang kirurhiko paggamot kung ang diameter ng tumor ay hindi hihigit sa 10 mm. Ang paggamit ng microsurgical equipment, laser o radiosurgical scalpel ay nagpapataas ng bisa ng paggamot. Maaaring isagawa ang contact radiation therapy (brachytherapy) o cryodestruction. Kung ang tumor ay naisalokal malapit sa intermarginal space, tanging panlabas na pag-iilaw o photodynamic therapy ang maaaring isagawa. Kung ang tumor ay lumalaki sa conjunctiva o orbit, ang subperiosteal exenteration ng huli ay ipinahiwatig.
Sa napapanahong paggamot, 95% ng mga pasyente ay nabubuhay nang higit sa 5 taon.
Adenocarcinoma ng meibomian gland (gland ng eyelid cartilage)
Ang adenocarcinoma ng meibomian gland (isang glandula ng eyelid cartilage) ay bumubuo ng mas mababa sa 1% ng lahat ng malignant na tumor sa eyelid. Ang tumor ay karaniwang nasuri sa ikalimang dekada ng buhay, mas madalas sa mga kababaihan. Ang tumor ay matatagpuan sa ilalim ng balat, kadalasan sa itaas na talukap ng mata, sa anyo ng isang madilaw-dilaw na node na kahawig ng isang chalazion, na umuulit pagkatapos alisin o nagsisimulang lumaki nang agresibo pagkatapos ng paggamot sa droga at pisikal na therapy.
Pagkatapos alisin ang chalazion, ang isang histological na pagsusuri ng kapsula ay sapilitan.
Ang adenocarcinoma ay maaaring magpakita bilang blepharoconjunctivitis at meibomitis, mabilis na lumalaki, kumakalat sa cartilage, palpebral conjunctiva at mga vault nito, lacrimal ducts at nasal cavity. Dahil sa agresibong katangian ng paglaki ng tumor, ang paggamot sa kirurhiko ay hindi ipinahiwatig. Para sa maliliit na tumor na limitado sa tissue ng eyelid, maaaring gamitin ang panlabas na pag-iilaw.
Sa kaso ng mga metastases sa mga rehiyonal na lymph node (parotid, submandibular), dapat silang i-irradiated. Ang pagkakaroon ng mga palatandaan ng tumor ay kumakalat sa conjunctiva at ang mga vault nito ay nangangailangan ng orbital exenteration. Ang tumor ay nailalarawan sa pamamagitan ng matinding malignancy. Sa loob ng 2-10 taon pagkatapos ng radiation therapy o surgical treatment, ang mga relapses ay nangyayari sa 90% ng mga pasyente. Mula sa malalayong metastases, 50-67% ng mga pasyente ang namamatay sa loob ng 5 taon.
Melanoma ng eyelids
Ang eyelid melanoma ay hindi hihigit sa 1% ng lahat ng malignant na tumor sa eyelid. Ang peak incidence ay nasa pagitan ng edad na 40 at 70. Mas madalas na apektado ang mga babae. Ang mga sumusunod na kadahilanan ng panganib para sa pag-unlad ng melanoma ay natukoy: nevi, lalo na sa borderline nevi, melanosis, at indibidwal na hypersensitivity sa matinding solar radiation. Ito ay pinaniniwalaan na ang sunburn ay mas mapanganib sa pagbuo ng melanoma ng balat kaysa sa basal cell carcinoma. Kasama rin sa mga kadahilanan ng peligro ang isang hindi kanais-nais na kasaysayan ng pamilya, edad na higit sa 20, at puting kulay ng balat. Ang tumor ay bubuo mula sa transformed intradermal melanocytes.
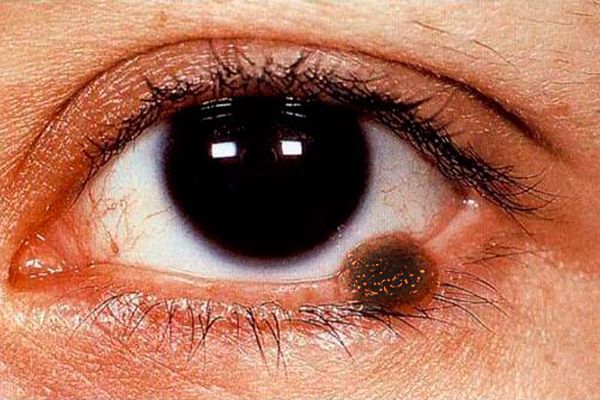
Ang klinikal na larawan ng melanoma ng eyelids ay polysymptomatic. Melanoma ng eyelids ay maaaring kinakatawan ng isang patag na sugat na may hindi pantay at hindi malinaw na mga gilid ng isang mapusyaw na kayumanggi kulay, sa ibabaw - nested mas matinding pigmentation.
Ang nodular form ng melanoma (mas madalas na sinusunod kapag naisalokal sa balat ng mga eyelids) ay nailalarawan sa pamamagitan ng isang kapansin-pansing katanyagan sa itaas ng balat, ang pattern ng balat sa lugar na ito ay wala, ang pigmentation ay ipinahayag sa isang mas malawak na lawak. Ang tumor ay mabilis na tumataas sa laki, ang ibabaw nito ay madaling ulcerated, ang kusang pagdurugo ay sinusunod. Kahit na may pinakamagaan na pagpindot ng isang gauze napkin o cotton swab sa ibabaw ng naturang tumor, isang madilim na pigment ang nananatili sa kanila. Ang balat sa paligid ng tumor ay hyperemic bilang isang resulta ng pagpapalawak ng mga perifocal vessel, isang halo ng sprayed pigment ay nakikita. Ang melanoma ay maagang kumakalat sa mauhog lamad ng mga talukap ng mata, lacrimal caruncle, conjunctiva at mga vault nito, hanggang sa mga tisyu ng orbit. Ang tumor ay nag-metastasis sa mga rehiyonal na lymph node, balat, atay at baga.
Ang paggamot sa eyelid melanoma ay dapat planuhin lamang pagkatapos ng kumpletong pagsusuri ng pasyente upang makita ang metastases. Sa kaso ng mga melanoma na may maximum na diameter na mas mababa sa 10 mm at ang kawalan ng metastases, maaari itong i-excised gamit ang isang laser scalpel, radio scalpel o electric knife na may mandatory cryofixation ng tumor. Ang sugat ay inalis sa pamamagitan at sa pamamagitan ng pag-urong ng hindi bababa sa 3 mm mula sa nakikita (sa ilalim ng operating microscope) na mga hangganan. Ang cryodestruction ay kontraindikado sa mga melanoma. Ang mga bukol na bukol na may diameter na higit sa 15 mm na may rim ng mga dilat na sisidlan ay hindi napapailalim sa lokal na pag-alis, dahil ang mga metastases ay kadalasang sinusunod na sa yugtong ito. Ang radiation therapy gamit ang isang makitid na medikal na proton beam ay isang alternatibo sa orbital exenteration. Ang mga rehiyonal na lymph node ay dapat ding i-irradiated.
Ang pagbabala para sa buhay ay napakalubha at depende sa lalim ng pagkalat ng tumor. Sa nodular form, ang pagbabala ay mas malala, dahil ang patayong pagsalakay ng mga tisyu ng mga selula ng tumor ay nangyayari nang maaga. Lumalala ang pagbabala kapag kumakalat ang melanoma sa costal margin ng eyelid, intermarginal space at conjunctiva.
Ano ang kailangang suriin?
Paano masuri?
Sino ang dapat makipag-ugnay?

