Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
T-cell lymphomas ng balat
Huling nasuri: 04.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
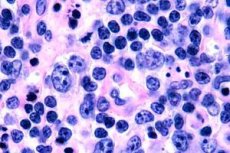
Kadalasan, ang mga T-cell lymphoma ay nakarehistro sa mga matatandang tao, bagaman ang mga nakahiwalay na kaso ng sakit ay nabanggit kahit na sa mga bata. Ang mga lalaki ay may sakit ng dalawang beses nang mas madalas kaysa sa mga babae. Ang mga T-cell lymphoma ay epidermotropic sa kalikasan.
Mga sanhi T-cell lymphomas ng balat
Ang mga sanhi at pathogenesis ng cutaneous T-cell lymphomas ay hindi lubos na nauunawaan. Sa kasalukuyan, itinuturing ng karamihan sa mga mananaliksik ang human T-cell leukemia virus type 1 (HTLV-1) I bilang pangunahing etiologic factor na nagpapasimula ng pagbuo ng malignant T-cell lymphomas ng balat. Kasama nito, ang papel ng iba pang mga virus sa pagbuo ng T-cell lymphoma ay tinalakay: Epstein-Barr virus, herpes simplex type 6. Sa mga pasyenteng may T-cell lymphoma, ang mga virus ay matatagpuan sa balat, peripheral blood, at Langerhans cells. Ang mga antibodies sa HTLV-I ay nakita sa maraming pasyente na may mycosis fungoides.
Ang isang mahalagang lugar sa pathogenesis ng T-cell lymphomas ay nilalaro ng mga immunopathological na proseso sa balat, ang pangunahing isa sa mga ito ay ang hindi makontrol na paglaganap ng clonal lymphocytes.
Ang mga cytokine na ginawa ng mga lymphocytes, epithelial cells at mga cell ng macrophage system ay may pro-inflammatory at proliferative effect (IL-1, responsable para sa pagkita ng kaibhan ng lymphocyte; IL-2 - T-cell growth factor; IL-4 at IL-5, na nagdaragdag ng pag-agos ng eosinophils sa lesyon at ang kanilang pag-activate, atbp.). Bilang resulta ng pag-agos ng T-lymphocytes sa sugat, nabuo ang mga microabscess ng Pautrier. Kasabay ng pagtaas ng paglaganap ng lymphocyte, ang aktibidad ng mga antitumor defense cells ay pinipigilan: natural killers, lymphocytotoxic lymphocytes, dendritic cells, sa partikular, Langerhans cells, pati na rin ang mga cytokine (IL-7, IL-15, atbp.) - tumor growth inhibitors. Ang papel na ginagampanan ng namamana na mga salik ay hindi maaaring iwanan. Ang pagkakaroon ng mga familial na kaso, madalas na pagtuklas ng ilang mga histocompatibility antigens (HLA B-5 at HLA B-35 - sa mataas na malignant na balat lymphomas, HLA A-10 - sa hindi gaanong agresibong lymphomas, HLA B-8 - sa erythrodermic form ng mycosis fungoides) kumpirmahin ang namamana na katangian ng dermatosis.
Ang mga klinikal na obserbasyon ay nagpapahiwatig ng posibleng pagbabago ng pangmatagalang talamak na dermatoses (neurodermatitis, atopic dermatitis, psoriasis, atbp.) sa mycosis fungoides. Ang pangunahing kadahilanan ay ang pangmatagalang pagtitiyaga ng mga lymphocytes sa focus ng pamamaga, na nakakagambala sa pagsubaybay sa immune at nagtataguyod ng paglitaw ng isang clone ng mga malignant na lymphocytes at, sa gayon, ang pagbuo ng isang malignant na proliferative na proseso.
Ang epekto ng mga pisikal na salik sa katawan, tulad ng insolation, ionizing radiation, at mga kemikal na sangkap, ay maaaring humantong sa paglitaw ng isang clone ng "genotraumatic" na mga lymphocyte na may mutagenic na epekto sa mga lymphoid cell at pagbuo ng lymphocyte malignancy.
Samakatuwid, ang T-cell lymphomas ay maaaring ituring na isang multifactorial disease na nagsisimula sa pag-activate ng mga lymphocytes sa ilalim ng impluwensya ng iba't ibang carcinogenic, "genotraumatizing" na mga kadahilanan at ang paglitaw ng isang nangingibabaw na T-cell clone. Ang kalubhaan ng immune surveillance disorder, ang clone ng malignant lymphocytes ay tumutukoy sa mga klinikal na pagpapakita (batik-batik, plake o mga elemento ng tumor) ng T-cell lymphomas.
Pathogenesis
Sa maagang yugto ng mycosis fungoides, acanthosis na may malawak na proseso, hyperplasia at compaction ng basal keratinocytes, vacuolar degeneration ng ilang mga basal cell, atypical mitoses sa iba't ibang mga layer ng epidermis, epidermotropism ng infiltrate na may pagtagos ng mga lymphocytes sa epidermis ay sinusunod. Sa dermis, ang mga maliliit na infiltrate ay sinusunod sa paligid ng mga sisidlan, na binubuo ng mga solong mononuclear na selula na may hyperchromic nuclei - "mycotic" na mga selula. Sa ikalawang yugto, ang isang pagtaas sa kalubhaan ng dermal infiltrate at epidermotropism ng mga infiltrate na selula ay sinusunod, bilang isang resulta kung saan ang mga malignant na lymphocytes ay tumagos sa epidermis, na bumubuo ng mga kumpol sa anyo ng mga microabscesses ng Potrier. Sa ikatlo, ang yugto ng tumor, ang napakalaking acanthosis at menor de edad na pagkasayang ng epidermis ay sinusunod, pati na rin ang pagtaas ng paglusot ng epidermis ng tumor lymphocytes, na bumubuo ng maraming Potrier microabscesses. Ang napakalaking infiltrate ay matatagpuan sa buong kapal ng dermis at sumasakop sa bahagi ng hypodermis. Ang mga sabog na anyo ng mga lymphocytes ay sinusunod.
Cutaneous malaking anaplastic T-cell lymphoma
Ito ay kinakatawan ng isang pangkat ng mga lymphoproliferative na proseso na nailalarawan sa pagkakaroon ng mga proliferates mula sa atypical clonal na malalaking anaplastic CD30+ T cells. Bilang isang patakaran, ito ay bubuo nang pangalawa sa yugto ng tumor ng mycosis fungoides o sa Sezary syndrome, ngunit maaaring bumuo nang nakapag-iisa o sa pagpapakalat ng mga systemic lymphomas ng ganitong uri. Sa klinika, ang mga naturang lymphoma ay tumutugma sa tinatawag na decapitated form ng mycosis fungoides sa anyo ng solong o maramihang node, kadalasang nakagrupo.
Histologically, ang proliferate ay sumasakop sa halos buong dermis na mayroon o walang epidermotropism sa kaso ng epidermal atrophy.
Sa cytologically, ang mga selula ng tumor ay maaaring mag-iba sa laki at hugis. Batay sa mga katangiang ito, ang isang pagkakaiba ay ginawa sa pagitan ng medium- at large-cell pleomorphic T-cell lymphoma na may nuclei ng iba't ibang irregular configuration - convoluted, multilobed, may siksik na chromatin, isang well-defined nucleolus, at medyo masaganang cytoplasm; immunoblastic - na may malaking bilog o hugis-itlog na nuclei na may malinaw na karyoplasm at isang nucleolus na nasa gitna; anaplastic - na may pangit na napakalaking mga cell na may nuclei ng hindi regular na pagsasaayos at masaganang cytoplasm. Phenotypically, ang buong grupong ito ay kabilang sa T-helper lymphomas at maaaring CD30+ o CD30-.
R. Willemze et al. (1994) ay nagpakita na ang kurso ng CD30+ lymphoma ay mas paborable. Sa genotypically, ang clonal rearrangement ng T-lymphocyte receptor ay nakita.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Mga sintomas T-cell lymphomas ng balat
Ang pinakakaraniwang sakit sa pangkat ng mga T-cell lymphomas ng balat ay mycosis fungoides, na bumubuo ng halos 70% ng mga kaso. Mayroong tatlong klinikal na anyo ng sakit: klasikal, erythrodermic at pinugutan ng ulo. Ang T-cell lymphomas ay nailalarawan sa pamamagitan ng polymorphism ng mga pantal sa anyo ng mga spot, plaques, tumor.
Ang erythrodermic form ng mycosis fungoides ay karaniwang nagsisimula sa hindi makontrol na pangangati, pamamaga, unibersal na hyperemia, ang hitsura ng erythematous-squamous lesyon sa balat ng trunk at extremities, na may posibilidad na sumanib at bumuo ng erythroderma sa loob ng 1-2 buwan. Halos lahat ng mga pasyente ay may palmar-plantar hyperkeratosis at nagkakalat na pagnipis ng buhok sa buong balat. Ang lahat ng mga grupo ng mga lymph node ay lubhang pinalaki. Ang pinalaki na inguinal, femoral, axillary, cubital lymph node ay palpated bilang "packet" ng siksik na nababanat na pagkakapare-pareho, hindi pinagsama sa mga nakapaligid na tisyu, walang sakit. Ang pangkalahatang kondisyon ay lumala nang husto: lagnat na may temperatura ng katawan na hanggang 38-39 ° C, mga pagpapawis sa gabi, kahinaan at pagbaba ng timbang. Sa kasalukuyan, ang Sezary syndrome ay itinuturing ng maraming mga dermatologist bilang ang pinakabihirang leukemic na variant ng erythrodermic form ng mycosis fungoides,
Ang isang binibigkas na leukocytosis ay nabanggit sa lymphocytograms - Sezary cells. Ang mga sezary cell ay mga malignant na T-helper, ang nuclei nito ay may nakatiklop na cerebriform surface na may malalim na invaginations ng nuclear membrane. Ang isang nakamamatay na kinalabasan ay nabanggit pagkatapos ng 2-5 taon, ang madalas na sanhi nito ay ang cardiovascular pathology at pagkalasing.
Ang decapitated form ng mycosis fungoides ay nailalarawan sa pamamagitan ng mabilis na pag-unlad ng mga tumor-like lesions sa tila malusog na balat na walang nakaraang pangmatagalang pagbuo ng plaka. Ang form na ito ay nailalarawan sa pamamagitan ng isang mataas na antas ng malignancy, na itinuturing na isang pagpapakita ng lymphosarcoma. Ang isang nakamamatay na kinalabasan ay sinusunod sa loob ng isang taon.
Mga yugto
Ang klasikong anyo ng mycosis fungoides ay nailalarawan sa pamamagitan ng tatlong yugto ng pag-unlad: erythematous-squamous, plaque at tumor.
Ang unang yugto ay kahawig ng klinikal na larawan ng ilang mga benign inflammatory dermatoses - eksema, seborrheic dermatitis, plaque parapsoriasis. Sa yugtong ito ng sakit, ang mga spot ng iba't ibang laki ay sinusunod, masidhing kulay-rosas, kulay-rosas-pula na may lilang tint, bilog o hugis-itlog na mga balangkas, na may medyo malinaw na mga hangganan, mababaw na bran-like o fine-plate na pagbabalat. Ang mga elemento ay madalas na matatagpuan sa iba't ibang bahagi ng balat, kadalasan sa puno ng kahoy at mukha. Unti-unti, tumataas ang kanilang bilang. Sa paglipas ng panahon, ang proseso ay maaaring tumagal sa katangian ng erythroderma (erythrodermic stage). Ang pantal ay maaaring umiral nang maraming taon o kusang mawala. Hindi tulad ng mga benign inflammatory dermatoses, ang mga elemento ng pantal at pangangati sa yugtong ito ay lumalaban sa therapy.
Ang infiltrative-plaque stage ay bubuo sa loob ng ilang taon. Sa halip na dati nang umiiral na mga batik-batik na pantal, lumilitaw ang mga plake ng bilog o irregular na mga balangkas, matingkad na kulay ube, malinaw na hinati mula sa malusog na balat, siksik, na may patumpik-tumpik na ibabaw. Ang kanilang pagkakapare-pareho ay kahawig ng "makapal na karton". Ang ilan sa mga ito ay kusang nalulutas, na nag-iiwan sa mga lugar ng dark-brown hyperpigmentation at/o atrophy (poikiloderma). Ang pangangati sa yugtong ito ay mas matindi at masakit, ang lagnat at pagbaba ng timbang ay sinusunod. Maaaring maobserbahan ang lymphadenopathy sa yugtong ito.
Sa ikatlo, yugto ng tumor, lumilitaw ang walang sakit na mga tumor ng isang siksik, nababanat na pagkakapare-pareho, dilaw-pulang kulay, na lumalabas mula sa mga plake o lumalabas sa tila malusog na balat. Ang hugis ng mga tumor ay spherical o flattened, madalas na kahawig ng isang takip ng kabute. Ang mga tumor ay maaaring lumitaw kahit saan. Ang kanilang bilang ay malawak na nag-iiba mula sa solong hanggang dose-dosenang, laki - mula 1 hanggang 20 cm ang lapad. Kapag ang mga matagal nang tumor ay naghiwa-hiwalay, ang mga ulser na may hindi pantay na mga gilid at malalim na ilalim ay nabuo, na umaabot sa fascia o buto. Ang mga lymph node, pali, atay at baga ay kadalasang apektado. Lumalala ang pangkalahatang kondisyon, lumilitaw at tumataas ang mga sintomas ng pagkalasing, bubuo ang kahinaan. Ang average na pag-asa sa buhay ng mga pasyente na may klasikong anyo ng mycosis fungoides mula sa sandali ng diagnosis ay mula 5 hanggang 10 taon. Ang dami ng namamatay ay karaniwang sinusunod mula sa mga magkakaugnay na sakit: pneumonia, cardiovascular failure, amyloidosis. Subjectively, ang pangangati ay nararamdaman, at kapag ang mga tumor ay naghiwa-hiwalay, ang sakit sa mga apektadong lugar.
Ano ang kailangang suriin?
Paggamot T-cell lymphomas ng balat
Sa erythematous-squamous stage, ang mga pasyente ay hindi nangangailangan ng antitumor therapy; Ang mga ito ay inireseta ng mga pangkasalukuyan na corticosteroids (prednisolone, betamethasone, dexamethasone derivatives), interferon alpha (3 milyong IU araw-araw, pagkatapos ay 3 beses sa isang linggo para sa 3-6 na buwan depende sa mga klinikal na pagpapakita o pagiging epektibo ng paggamot), interferon gamma (100,000 IU bawat araw sa loob ng 10 araw, ang cycle ay paulit-ulit na may 12-0 araw na therapy sa isang PUVA-3 beses) Re-PUVA therapy. Ang pagiging epektibo ng PUVA therapy ay batay sa pumipili na pagbuo ng covalent cross-links ng psoralens na may DNA sa paglaganap ng T-helper cells, na pumipigil sa kanilang paghahati. Sa ikalawang yugto, bilang karagdagan sa mga nabanggit na ahente, ang systemic corticosteroids (30-40 mg bawat araw ng prednisolone para sa 1.5-2 na buwan) at cytostatics (prospedin 100 mg bawat araw araw-araw, 4-5 na iniksyon sa kabuuan) ay ginagamit. Ang pagsasama-sama ng mga interferon sa iba pang mga pamamaraan ng therapy ay may mas malinaw na therapeutic effect (interferon + PUVA, interferon + cytostatics, interferon + aromatic retinoids).
Sa yugto ng tumor, ang pangunahing paraan ay polychemotherapy. Isang kumbinasyon ng vincristine (0.5-1 mg intravenously isang beses sa isang araw, kabuuang 4-5 injection) na may prednisolone (40-60 mg bawat araw na pasalita sa panahon ng chemotherapy), prospidin (100 mg bawat araw, kabuuang 3 g), at interferon ay ginagamit. Inirerekomenda ang photodynamic, electron beam therapy, at photopheresis (extracorporeal photochemotherapy).

