Mga bagong publikasyon
Gamot
Neuroleptics, o antipsychotics
Last reviewed: 24.06.2018

Mayroon kaming mahigpit na mga alituntunin sa pagkuha ng mga mapagkukunan at tanging ang aming mga link ay patungo sa mga kagalang-galang na medikal na site, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, mga pag-aaral na sinuri ng mga kapwa medikal. Tandaan na ang mga numero sa loob ng panaklong ([1], [2], atbp.) ay mga link na maaaring i-click patungo sa mga pag-aaral na ito.
Kung sa tingin mo ay alinman sa aming nilalaman ay hindi tumpak, luma na, o kaduda-duda, mangyaring piliin ito at pindutin ang Ctrl + Enter.
Ang mga antipsychotics (neuroleptics) ay isang klase ng mga psychotropic na gamot na pangunahing ginagamit upang gamutin ang schizophrenia. Sa kasalukuyan, karaniwan nang makilala ang dalawang grupo (o kategorya) ng mga gamot: tipikal at hindi tipikal na antipsychotics. Nasa ibaba ang impormasyon sa mga katangian ng pharmacological, mga indikasyon para sa paggamit, at mga side effect ng therapy para sa bawat isa sa mga grupong ito ng mga gamot.
Mga indikasyon para sa paggamit ng mga tipikal na antipsychotics
Sa kasalukuyan, ang mga pangunahing indikasyon para sa pagrereseta ng mga tradisyunal na neuroleptics, ayon sa mga rekomendasyong ibinigay ng mga awtoritatibong mananaliksik sa larangan ng psychopharmacotherapy, ay kinabibilangan ng mga sumusunod.
- Pag-alis ng psychomotor agitation at mga karamdaman sa pag-uugali na dulot ng malubhang sintomas ng psychotic. Sa mga kasong ito, ang paggamit ng oral o parenteral form ng mga gamot na may antipsychotic action ay ipinahiwatig, parehong global (clopromazine, levomepromazine, thioproperazine, zuclopenthixol) at pumipili - sa anyo ng isang epekto sa hallucinatory-paranoid disorder (haloperidol, trifluoperazine).
- Anti-relapse (preventive) therapy. Para sa layuning ito, ang mga depot form ng mga gamot ay inireseta, lalo na sa mga pasyente na may mahinang pagsunod sa gamot (haloperidol decanoate, prolonged form ng flupentixol), o maliit o katamtamang dosis ng mga gamot upang makakuha ng disinhibitory (antinegative) na epekto, mula sa mga gamot na iyon, ang mga mataas na dosis ay ginagamit upang mapawi ang talamak na psychotic disorder (flupentixol, zuclopentixol). Sa ganitong uri ng therapy, inirerekomenda din na magreseta ng tinatawag na maliit na neuroleptics (thioridazine, chlorprothixene, sulpiride), ang aktibidad ng psychotropic na kung saan ay binubuo ng isang epekto sa mga manifestations ng depressive pole at insomnic disorder.
- Pagtagumpayan ang therapeutic resistance sa mga hindi tipikal na antipsychotics sa paggamot ng mga talamak na psychotic na estado. Para sa layuning ito, ang mga parenteral na anyo ng tradisyonal na antipsychotics na may global (chlorpromazine, levomepromazine, atbp.) at selective (haloperidol) na antipsychotic na aksyon ay karaniwang ginagamit.
Ang mga gamot na ito ay nagdudulot ng iba't ibang epekto, ang likas na katangian nito ay nakasalalay sa mga tampok ng pharmacological profile ng bawat gamot. Ang mga antipsychotics na may mas malinaw na cholinolytic effect ay mas madalas na nagiging sanhi ng mga karamdaman sa tirahan, paninigas ng dumi, tuyong bibig, at pagpapanatili ng ihi. Ang sedative effect ay mas tipikal ng antipsychotics na may binibigkas na antihistamine effect, at ang orthostatic hypotension ay mas tipikal sa mga gamot na humaharang sa a1-adrenergic receptors. Ang blockade ng cholinergic, nordrenergic at dopaminergic transmission ng mga tipikal na neuroleptics ay maaaring humantong sa ilang mga karamdaman sa sexual sphere, tulad ng amenorrhea o dysmenorrhea, anorgasmia, galactorrhea, pamamaga at pananakit ng mga glandula ng mammary, at pagbaba ng potency. Ang mga side effect sa sexual sphere ay pangunahing nauugnay sa cholinolytic at adrenoblocking properties ng mga gamot na ito, pati na rin sa pagtaas ng prolactin secretion dahil sa blockade ng dopamine metabolism. Ang pinaka-seryosong side effect ng tipikal na neuroleptics ay ang motor dysfunction. Ang mga ito ang pinakakaraniwang dahilan para huminto ang mga pasyente sa pag-inom ng mga gamot. Ang tatlong pangunahing side effect ng therapy na nauugnay sa impluwensya sa motor sphere ay kinabibilangan ng maagang extrapyramidal syndromes, tardive dyskinesia, at NMS.
Ang mga extrapyramidal syndromes ay pinaniniwalaang nauugnay sa blockade ng D2 receptors sa basal ganglia. Kabilang sa mga ito ang dystonia, neuroleptic parkinsonism, at akathisia. Ang mga pagpapakita ng acute dystonic reaction (maagang dyskinesia) ay kinabibilangan ng biglang pagbuo ng hyperkinesis, oculogyric crises, contraction ng mga kalamnan ng mukha at trunk, opisthotonus. Ang mga karamdamang ito ay nakasalalay sa dosis at kadalasang nangyayari pagkatapos ng 2-5 araw ng therapy na may mataas na potent neuroleptics tulad ng haloperidol at fluphenazine. Upang mapawi ang maagang dyskinesia, ang neuroleptic na dosis ay binabawasan at ang mga anticholinergic na gamot (biperiden, trihexyphenidyl) ay inireseta. Ang tardive dyskinesia ay kadalasang kinasasangkutan ng mga kalamnan ng leeg at, hindi katulad ng talamak na dystonic na reaksyon, ay hindi gaanong tumutugon sa paggamot na may mga anticholinergics. Ang neuroleptic parkinsonism ay nailalarawan sa pamamagitan ng pagbaba ng kusang mga kasanayan sa motor, hypo- at amimia, resting tremor, at rigidity. Mahalagang makilala ang mga sintomas na ito mula sa panlabas na katulad na mga negatibong karamdaman sa schizophrenia, na kinakatawan ng emosyonal na pag-alis, dulling of affect, at anergia. Upang iwasto ang mga side effect na ito, ang paggamit ng anticholinergics, isang pagbawas sa dosis ng neuroleptic, o ang pagpapalit nito sa isang hindi tipikal na antipsychotic ay ipinahiwatig. Ang Akathisia ay ipinakita sa pamamagitan ng panloob na pagkabalisa, ang kawalan ng kakayahang manatili sa isang lugar sa loob ng mahabang panahon, at ang pangangailangan na patuloy na ilipat ang mga braso o binti. Upang mapawi ito, ginagamit ang mga anticholinergic at central beta-blockers (propranolol).
Ang late dyskinesia ay ipinahayag sa pamamagitan ng hindi sinasadyang paggalaw ng anumang grupo ng kalamnan, kadalasan ang mga kalamnan ng dila at bibig. Sa klinika, ang isang bilang ng mga anyo nito ay nakikilala: dyskinesia ng mga kalamnan ng pisngi, dila, bibig (pana-panahong pag-urong ng mga kalamnan ng masticatory, na lumilikha ng impresyon ng isang taong nakangisi, ang dila ay maaaring hindi sinasadyang lumabas mula sa bibig ng pasyente); tardive dystonia at tardive akathisia; (ang pasyente ay gumagawa ng choreoathetoid na paggalaw ng ulo, puno ng kahoy, itaas at ibabang paa). Ang anyo ng karamdaman na ito ay naitala pangunahin sa panahon ng pangmatagalang paggamot na may tradisyonal na neuroleptics at nakita sa humigit-kumulang 15-20% ng mga pasyente na kumukuha sa kanila bilang maintenance therapy. Marahil, sa ilang mga pasyente ang panganib na magkaroon ng mga sintomas ng dyskinesia ay nadagdagan, dahil ang ilan sa mga ito ay naobserbahan sa klinika ng schizophrenia kahit na bago ang "neuroleptic era". Bilang karagdagan, ang tardive dyskinesia ay inilarawan sa mga matatandang kababaihan at mga pasyente na may mga affective disorder. Ang tardive dyskinesia ay naisip na nauugnay sa isang pagtaas sa bilang ng mga dopamine receptors sa striatum, bagaman ang GABAergic at iba pang mga neurotransmitter system ay malamang na kasangkot din sa pathogenesis nito. Walang epektibong unibersal na paggamot para sa mga naturang epekto. Iminumungkahi na ang mababang dosis ng high-potency neuroleptics na may dopamine-blocking action o bitamina E ay maaaring magkaroon ng katamtamang kapaki-pakinabang na epekto sa mga karamdamang ito. Ang pinaka-epektibong panukala para sa tardive dyskinesia ay ang pagbawas sa dosis ng isang tipikal na neuroleptic o ang pagpapalit nito ng isang hindi tipikal na antipsychotic.
Ayon sa kasalukuyang data, ang neuroleptic malignant syndrome ay nangyayari sa humigit-kumulang 0.5% ng mga kaso ng psychopharmacotherapy. Marahil, ang bihirang paglitaw ng naturang komplikasyon na nagbabanta sa buhay ay kasalukuyang maipaliwanag sa pamamagitan ng malawakang pagpapakilala ng mga hindi tipikal na antipsychotics sa pagsasanay, dahil ang panganib ng pagbuo ng NMS sa panahon ng paggamot sa mga gamot na ito ay hindi gaanong mahalaga. Karaniwang tinatanggap na ang pangunahing sanhi ng pag-unlad ng NMS ay labis na pagbara ng dopaminergic system sa panahon ng therapy na may neuroleptics, lalo na pagkatapos ng pagtaas ng dosis ng isang napakalakas na antipsychotic. Ang mga pangunahing sintomas ng NMS ay hyperthermia, tumaas na tono ng skeletal muscles at tendon reflexes, may kapansanan sa kamalayan na may paglipat sa isang pagkawala ng malay. Ang mga pagsusuri sa dugo ay nagpapakita ng leukocytosis, tumaas na rate ng sedimentation ng erythrocyte, aktibidad ng transaminase sa atay; Ang mga pagsusuri sa ihi ay nagpapakita ng pagkakaroon ng albuminuria. Ang mga karamdaman sa balanse ng tubig at electrolyte ay nangyayari nang mabilis, na lumilikha ng mga kinakailangan para sa pagbuo ng cerebral edema. Ang NMS ay isang matinding kondisyon na nangangailangan ng agarang pag-ospital ng pasyente para sa intensive infusion therapy. Sa paggamot ng NMS, ang hydration at symptomatic therapy ay pinakamahalaga. Sa sitwasyong ito, ang anumang iniresetang neuroleptics ay nangangailangan ng agarang paghinto. Sa ilang mga kaso, ang mga dopamine receptor agonist (halimbawa, bromocriptine) o mga relaxant ng kalamnan ay may positibong epekto, kahit na ang kanilang pagiging epektibo ay hindi pa pinag-aralan. Matapos alisin ang NMS, hindi dapat ipagpatuloy ang neuroleptic nang hindi bababa sa dalawang linggo. Kasunod nito, maaaring magreseta ng low-potency antipsychotic, mas mabuti ang isang bagong henerasyong gamot. Ang dosis ng bagong iniresetang gamot ay dapat na maingat na dagdagan, na sinusubaybayan ang estado ng mahahalagang pag-andar at data ng laboratoryo (mga pagsusuri sa dugo at ihi).
Ang mga tipikal na neuroleptics ay bihirang nagdudulot ng mga mapanganib na komplikasyon na nakamamatay. Ang mga overdose manifestations ay pangunahing nauugnay sa indibidwal na profile ng antiadrenergic at anticholinergic action ng gamot. Dahil ang mga gamot na ito ay may malakas na antiemetic na epekto, ang gastric lavage ay ipinahiwatig para sa kanilang pag-aalis mula sa katawan, sa halip na ang pangangasiwa ng emetics. Ang arterial hypotension, bilang isang panuntunan, ay isang kinahinatnan ng adrenergic receptor blockade, at dapat itong itama sa pamamagitan ng pangangasiwa ng dopamine at norepinephrine. Sa kaso ng cardiac arrhythmia, ang paggamit ng lidocaine ay ipinahiwatig.
Mekanismo ng pagkilos at pharmacological effect ng tipikal na antipsychotics
Habang nabuo ang psychopharmacology, ang iba't ibang mga opsyon para sa epekto ng antipsychotics sa mga neuroreceptor ay iminungkahi. Ang pangunahing hypothesis ay nananatiling nakakaapekto ang mga ito sa dopamine neurostructures (pangunahin ang mga D2 receptor), batay sa data sa pagkagambala ng normal na metabolismo ng dopamine sa mga istruktura ng utak sa psychoses. Ang mga receptor ng Dopamine D2 ay matatagpuan sa basal ganglia, ang nucleus accumbens, at ang frontal cortex; gumaganap sila ng isang nangungunang papel sa pagsasaayos ng daloy ng impormasyon sa pagitan ng cerebral cortex at thalamus.
Ang figure ay nagpapakita ng isang mas detalyadong pag-unawa sa mga kaguluhan sa paghahatid ng dopamine sa cortical at subcortical na mga lugar ng utak at ang papel ng mga kaguluhan na ito sa pagbuo ng mga sintomas ng schizophrenia (inangkop mula sa monograph ni Jones RB, Buckley PF, 2006).
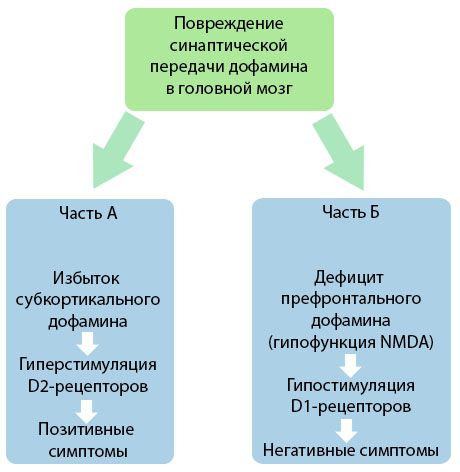
Ang Bahagi A ay sumasalamin sa klasikal, maagang teorya ng dopamine, na nag-post ng labis na dopamine sa mga subcortical na lugar at hyperstimulation ng D2 receptors, na humahantong sa paglitaw ng mga produktibong sintomas. Ang Bahagi B ay nagpapakita ng kasunod na modernisasyon ng teorya noong unang bahagi ng 1990s. Ang data na nakuha sa oras na ito ay nagsiwalat na ang isang kakulangan ng dopamine sa mga D receptor, kasama ang hindi sapat na pagpapasigla ng mga receptor na ito sa prefrontal cortex, ay humahantong sa paglitaw ng mga negatibong sintomas at mga kakulangan sa pag-iisip. Samakatuwid, ayon sa modernong pag-unawa, ang parehong mga uri ng dopaminergic transmission disorder - isang labis na subcortical dopamine at ang kakulangan nito sa prefrontal cortex - ay ang pinagsamang resulta ng isang pagkagambala ng synaptic transmission sa prefrontal area at nauugnay sa N-methyl-N-aspartate hypofunction. Bilang karagdagan sa unang nakahiwalay na dopamine, ang iba pang mga neurotransmitter na kasangkot sa pathogenesis ng schizophrenia ay nakilala sa kalaunan, tulad ng serotonin, gamma-aminobutyric acid, glutamate, norepinephrine, acetylcholine at iba't ibang neuropeptides. Bagaman ang papel ng mga tagapamagitan na ito ay hindi pa ganap na pinag-aralan, gayunpaman, habang umuunlad ang kaalaman, nagiging malinaw na ang pagpapakita ng maraming mga pagbabago sa neurochemical sa katawan. Samakatuwid, ang klinikal na epekto ng isang antipsychotic na gamot ay isang kabuuan ng mga epekto sa iba't ibang mga pormasyon ng receptor at humahantong sa pag-aalis ng mga homeostasis disorder.
Sa mga nagdaang taon, dahil sa paglitaw ng mga bagong pamamaraan ng pananaliksik tulad ng radioisotope ligand binding at PET scanning, ang makabuluhang pag-unlad ay ginawa sa pagpapalabas ng pinong biochemical na mekanismo ng pagkilos ng neuroleptics. Sa partikular, ang paghahambing na lakas at tropismo ng mga gamot upang magbigkis sa mga indibidwal na neuroreceptor sa iba't ibang lugar at istruktura ng utak ay natukoy. Ang isang direktang pag-asa ng kalubhaan ng antipsychotic na epekto ng isang gamot sa lakas ng epekto ng pagharang nito sa iba't ibang mga dopaminergic receptor ay ipinakita. Kamakailan, apat na uri ng naturang mga receptor ang nakilala:
- Ang D1 ay nakararami sa lugar ng substantia nigra at ang striatum (ang tinatawag na nigrostriatal region), gayundin ang prefrontal na rehiyon;
- D2 - sa nigrostriatal, mesolimbic na rehiyon at ang nauuna na pituitary gland (secretion ng prolactin);
- D3 (presynaptic) - sa iba't ibang mga istruktura ng utak, kontrolin ang aktibidad ng dopaminergic ayon sa batas ng negatibong feedback;
- D4 (presynaptic) - nakararami sa mga lugar ng nigrostriatal at mesolimbic.
Kasabay nito, maaari na ngayong ituring na napatunayan na ito ay ang blockade ng D2 receptors na nagiging sanhi ng pag-unlad ng antipsychotic, pangalawang sedative effect, pati na rin ang extrapyramidal side effects. Ang iba pang mga klinikal na pagpapakita ng blockade ng ganitong uri ng mga receptor ay ang analgesic at antiemetic na epekto ng neuroleptics (pagbawas ng pagduduwal, pagsusuka bilang resulta ng pagsugpo sa sentro ng pagsusuka), pati na rin ang pagbawas sa nilalaman ng growth hormone at isang pagtaas sa produksyon ng prolactin (neuroendocrine side effects, kabilang ang galactorrhea at menstrual irregular). Ang pangmatagalang blockade ng nigrostriatal D2 receptors ay humahantong sa paglitaw ng kanilang hypersensitivity, na responsable para sa pagbuo ng tardive dyskinesias at "hypersensitivity psychoses". Ang mga posibleng clinical manifestations ng blockade ng presynaptic D3 at D4 receptors ay pangunahing nauugnay sa stimulating effect ng neuroleptics. Dahil sa bahagyang pagbara ng mga receptor na ito sa mga lugar ng nigrostriatal at mesolimbocortical, ang pag-activate at incisive (makapangyarihan, lubos na aktibo) na neuroleptics sa maliliit na dosis ay maaaring pasiglahin, at sa mataas na dosis ay pinipigilan, ang paghahatid ng dopaminergic.
Sa mga nagdaang taon, ang interes sa pag-andar ng mga serotonergic system ng utak, kabilang ang mga serotonin receptor, ay tumaas nang husto. Ang katotohanan ay sa iba't ibang bahagi ng utak, ang serotonergic system ay may modulating effect sa dopaminergic structures. Sa partikular, sa rehiyon ng mesocortical, pinipigilan ng serotonin ang pagpapakawala ng dopamine, at naaayon, ang pagbara ng mga postsynaptic 5-HT receptors ay humahantong sa pagtaas ng nilalaman ng dopamine. Tulad ng nalalaman, ang pagbuo ng mga negatibong sintomas sa schizophrenia ay nauugnay sa hypofunction ng dopamine neuron sa mga prefrontal na istruktura ng cerebral cortex. Sa kasalukuyan, mga 15 uri ng mga sentral na 5-HT na receptor ang kilala. Natuklasan sa eksperimento na ang mga neuroleptics ay pangunahing nagbubuklod sa 5-HT na mga receptor ng unang tatlong uri.
Ang mga gamot na ito ay may pangunahing nakapagpapasigla (agonistic) na epekto sa 5-HT1a receptors. Malamang na mga klinikal na kahihinatnan: nadagdagan ang aktibidad ng antipsychotic, nabawasan ang kalubhaan ng mga sakit sa pag-iisip, pagwawasto ng mga negatibong sintomas, epekto ng antidepressant at nabawasan ang saklaw ng mga epekto ng extrapyramidal.
Ang epekto ng neuroleptics sa 5-HT2 receptors, lalo na sa 5-HT2a subtypes, ay napakahalaga. Ang mga ito ay matatagpuan higit sa lahat sa cerebral cortex at ang kanilang sensitivity ay nadagdagan sa mga pasyente na may schizophrenia. Ang kakayahan ng mga bagong henerasyong neuroleptics na bawasan ang kalubhaan ng mga negatibong sintomas, pagbutihin ang mga pag-andar ng pag-iisip, pag-regulate ng pagtulog sa pamamagitan ng pagtaas ng kabuuang tagal ng mga yugto ng pagtulog ng slow-wave (D-wave), bawasan ang pagsalakay at pagpapagaan ng mga sintomas ng depresyon at tulad ng migraine (na nagmumula sa mga sakit sa cerebrovascular) ay nauugnay sa blockade ng 5-HT2a receptors. Sa kabilang banda, sa blockade ng 5-HT2a receptors, posible ang hypotensive effect at ejaculation disorder sa mga lalaki.
Ito ay pinaniniwalaan na ang epekto ng neuroleptics sa 5-HT2c receptors ay nagdudulot ng sedative (anxiolytic) na epekto, nadagdagan ang gana (sinamahan ng pagtaas ng timbang ng katawan) at pagbaba sa produksyon ng prolactin.
Ang mga receptor ng 5-HT3 ay matatagpuan higit sa lahat sa rehiyon ng limbic, at kapag na-block ang mga ito, ang antiemetic effect ay unang bubuo, at ang mga antipsychotic at anxiolytic effect ay pinahusay din.
Ang paglitaw ng mga sintomas na tulad ng Parkinsonism ay nakasalalay din sa kapangyarihan ng pagharang ng gamot sa mga muscarinic cholinergic receptor. Ang mga epekto ng cholinolytic at dopamine-blocking ay sa isang tiyak na lawak sa magkasalungat na relasyon. Ito ay kilala, halimbawa, na sa nigrostriatal na rehiyon D2 receptors ay pumipigil sa pagpapalabas ng acetylcholine. Kapag higit sa 75% ng mga D2 receptor sa rehiyon ng nigrostriatal ay na-block, ang balanse ay nabalisa pabor sa cholinergic system. Ito ang dahilan para sa corrective effect ng mga anticholinergic na gamot (correctors) sa neuroleptic extrapyramidal side effects. Ang chlorprothixene, clozapine at olanzapine ay may mataas na pagkakaugnay para sa mga muscarinic receptor at halos hindi nagiging sanhi ng extrapyramidal side effect, dahil hinaharangan nila ang cholinergic at dopaminergic receptors nang sabay-sabay. Ang haloperidol at piperazine phenothiazine derivatives ay may binibigkas na epekto sa mga receptor ng dopamine, ngunit may napakahina na epekto sa mga receptor ng choline. Ito ay dahil sa kanilang kakayahang magdulot ng binibigkas na mga epekto ng extrapyramidal, na nababawasan kapag ginamit ang napakataas na dosis, kapag ang cholinolytic effect ay nagiging kapansin-pansin. Bilang karagdagan sa pagbabawas ng dopamine-blocking effect sa D2 receptors ng nigrostriatal region at leveling extrapyramidal side effects, ang isang malakas na cholinergic effect ay maaaring magdulot ng pagkasira ng cognitive functions, kabilang ang memory disorder, pati na rin ang peripheral side effects (dry mucous membranes, impaired visual accommodation, constipation, urinary retention, confusion, etc.). Ang mga neuroleptics ay may medyo malakas na epekto sa pagharang sa uri I histamine receptors, na nauugnay, una sa lahat, sa kalubhaan ng sedative effect, pati na rin ang pagtaas ng timbang ng katawan dahil sa pagtaas ng gana. Ang mga antiallergic at antipruritic na epekto ng neuroleptics ay nauugnay din sa kanilang mga katangian ng antihistamine.
Bilang karagdagan sa dopamine blocking, antiserotonergic, cholinolytic at antihistamine effect, karamihan sa mga neuroleptics ay may adrenolytic properties, ibig sabihin, hinaharangan nila ang parehong central at peripheral a1-adrenoreceptors. Ang mga adrenoblocker tulad ng chlorpromazine at chlorprothixene ay may binibigkas na sedative effect. Bilang karagdagan, ang epekto ng pagharang ng mga gamot na ito ay maaaring maging sanhi ng mga side effect ng neurovegetative (arterial hypotension, tachycardia, atbp.), Pati na rin ang pagtaas sa hypotensive effect ng adrenoblockers.
Ang mga gawa ng isang malaking bilang ng mga may-akda ay nagbibigay ng data sa nagbubuklod na lakas (affinity) ng mga indibidwal na neuroleptics na may iba't ibang uri ng neuroreceptors.
Batay sa kanilang neurochemical profile ng pagkilos, ang tipikal at hindi tipikal na antipsychotics, kabilang sa mga pangunahing ginagamit sa klinikal na kasanayan, ay maaaring nahahati sa anim na grupo.
Ang unang grupo ay binubuo ng mga pumipili na blocker ng D2 at D4 receptors (sulpiride, amisudpride, haloperidol, atbp.) Mula sa mga grupo ng benzamide at butyrophenone derivatives. Sa maliliit na dosis, higit sa lahat dahil sa blockade ng presynaptic D4 receptors, pinapagana nila ang dopaminergic transmission ng nerve impulses at may stimulating (disinhibitory) effect, sa malalaking dosis hinaharangan nila ang D2 receptors sa lahat ng lugar ng utak, na clinically manifested sa pamamagitan ng isang binibigkas na antipsychotic effect, pati na rin ang extrapyramidal at prolactinemia na epekto.
Kasama sa pangalawang grupo ang mga napaka-aktibong D2-receptor blocker, pati na rin ang mga gamot na mahina o katamtamang humaharang sa 5-HT2a- at 5-HT1a-receptor (flupentixol, fluphenazine, zuclopenthixol, atbp.), ibig sabihin, pangunahing mga piperazine derivatives ng phenothiazine o thioxanthenes na istraktura na malapit sa kanila sa stereochemical structure. Tulad ng mga gamot ng unang grupo, ang mga neuroleptics na ito ay may, una sa lahat, isang binibigkas na antipsychotic (incisive) na epekto, at nagiging sanhi din ng mga epekto ng extrapyramidal pye at prolactinemia. Sa maliliit na dosis, mayroon silang moderately activating (psychostimulating) effect.
Ang pangatlong grupo ay binubuo ng polyvalent sedative neuroleptics na humaharang sa karamihan ng mga neuroreceptor sa isang hindi naiibang paraan. Ang mga gamot na ito ay may malinaw na ipinahayag na pagharang na epekto sa dopamine receptors at nagdudulot din ng malakas na adrenolytic at cholinolytic effect. Kabilang dito ang karamihan sa mga sedative neuroleptics, pangunahin ang aliphatic at piperidine derivatives ng phenothiazine, pati na rin ang thioxanthenes na malapit sa kanila sa stereochemical structure (chlorpromazine, levomepromazine, chlorprothixene, atbp.). Ang spectrum ng psychotropic na aktibidad ng mga gamot na ito ay pinangungunahan, una sa lahat, sa pamamagitan ng isang binibigkas na pangunahing sedative effect, pagbuo anuman ang dosis na ginamit, at isang katamtamang antipsychotic effect. Bilang karagdagan, dahil sa kanilang binibigkas na anticholinergic na epekto, ang mga gamot ng pangkat na ito ay nagdudulot ng mahina o katamtamang mga epekto ng extrapyramidal at neuroendocrine, ngunit madalas na humahantong sa pagbuo ng orthostatic hypotension at iba pang mga autonomic na reaksyon dahil sa binibigkas na blockade ng a1-adrenergic receptors.
Kasama sa ikaapat na grupo ang mga neuroleptics na humaharang sa D2- at 5-HT2a-receptors sa isang balanseng paraan, ibig sabihin, sa parehong lawak (ang huli sa isang bahagyang mas malaking lawak) at a1-adrenoreceptors sa isang katamtamang lawak. Kasama sa pangkat na ito ang mga kinatawan ng bagong henerasyon ng mga hindi tipikal na antipsychotics (risperidone, ziprasidone, sertindole), na may iba't ibang mga istrukturang kemikal. Tinutukoy ng mekanismo ng pagkilos ng neurochemical ang kanilang pumipili na impluwensya lalo na sa mesolimbic at mesocortical na mga lugar ng utak. Kasama ng isang natatanging antipsychotic effect, ang kawalan o mahinang pagpapahayag ng extrapyramidal side effects (kapag gumagamit ng therapeutic doses), mahina o katamtamang prolactinemia at katamtamang adrenolytic properties (hypotensive reactions), ang grupong ito ng neuroleptics ay nagagawang iwasto ang mga negatibong sintomas sa pamamagitan ng hindi direktang pagpapasigla ng dopaminergic transmission sa cerebral cortex.
Ang ikalimang grupo ay binubuo ng polyvalent atypical antipsychotics ng tricyclic dibenzodiazepine o katulad na istraktura (clozapine, olanzapine at quetiapine). Tulad ng mga gamot ng ikatlong grupo, hinaharangan nila ang karamihan sa mga neuroreceptor sa isang hindi nakikilalang paraan. Gayunpaman, ang mga receptor ng 5-HT2a ay naharang nang mas malakas kaysa sa mga receptor ng D2 at D4, lalo na ang mga matatagpuan sa rehiyon ng nigrostriatal. Tinutukoy nito ang aktwal na kawalan o mahinang extrapyramidal effect at ang kawalan ng neuroendocrine side effects na nauugnay sa pagtaas ng prolactin production na may natatanging antipsychotic effect at ang kakayahang bawasan ang kalubhaan ng mga negatibong sintomas. Bilang karagdagan, ang lahat ng mga gamot ng pangkat na ito ay binibigkas ang mga katangian ng adrenolytic at antihistamine, na tumutukoy sa mga sedative at hypotensive effect. Ang Clozapine at olanzapine ay mayroon ding medyo binibigkas na pagharang na epekto sa mga muscarinic receptor at humahantong sa pagbuo ng mga epekto ng cholinolytic.
Kaya, ang kakayahang harangan ang mga postynaptic dopaminergic receptor na may isang compensatory na pagtaas sa synthesis at metabolismo ng dopamine ay ang tanging karaniwang biochemical property para sa lahat ng neuroleptics na isinasaalang-alang sa mga pangkat na ito.
Kasama sa ikaanim na grupo ang tanging atypical antipsychotic, aripiprazole, na lumitaw sa domestic psychopharmacological market na medyo kamakailan. Ang gamot na ito ay isang partial agonist ng D2-dopamine receptors, at gumaganap bilang isang functional antagonist sa isang hyperdopaminergic state at bilang isang functional agonist sa isang hypodopaminergic profile. Ang ganitong natatanging receptor profile ng aripiprazole ay ginagawang posible upang mabawasan ang panganib ng extrapyramidal disorder at hyperprolactinemia kapag ginagamit ito. Bilang karagdagan, ang aripiprazole ay gumaganap bilang isang bahagyang agonist ng 5-HT1a receptor at sa parehong oras ito ay isang antagonist ng 5-HT2a receptors. Ipinapalagay na ang gayong pakikipag-ugnayan sa mga receptor ay humahantong sa isang pangkalahatang balanseng paggana ng mga sistema ng serotonin at dopamine, kaya ang mekanismo ng pagkilos ng aripiprazole ay maaaring italaga bilang pag-stabilize ng dopamine-serotonin system.
Kaya, ang kasalukuyang antas ng kaalaman tungkol sa mga neurochemical na mekanismo ng pagkilos ng neuroleptics ay nagpapahintulot sa amin na magmungkahi ng isang bago, pathogenetically mas substantiated pharmacodynamic na pag-uuri ng grupong ito ng mga psychotropic na gamot. Ang paggamit ng klasipikasyong ito ay nagpapahintulot sa amin na mahulaan sa malaking lawak ang spectrum ng psychotropic na aktibidad, pagpapaubaya at posibleng mga pakikipag-ugnayan sa droga ng isang partikular na gamot. Sa madaling salita, ang mga tampok ng aktibidad ng neurochemical ng isang gamot ay higit na tinutukoy ang mga tampok ng klinikal na aktibidad nito, na dapat gamitin kapag pumipili ng isang partikular na antipsychotic na gamot para sa isang partikular na pasyente.
Ang pagiging epektibo ng pandaigdigang antipsychotic na epekto ng anumang neuroleptic ay tinatantya gamit ang tinatawag na chlorpromazine na katumbas, na kinukuha bilang 1. Halimbawa, ang chlorpromazine na katumbas ng haloperidol = 50. Nangangahulugan ito na ang antipsychotic na bisa ng 1 mg ng haloperidol ay maihahambing sa 50 mg ng chlorpromazine. Batay sa indicator na ito, binuo ang isang klasipikasyon na nagbibigay para sa paglalaan ng neuroleptics na may mataas (chlorpromazine equivalent> 10.0), medium (chlorpromazine equivalent = 1.0-10.0) at mababa (chlorpromazine equivalent = 1.0) antipsychotic activity, na tinatawag na patentity. Ang mga tipikal na neuroleptics (first-generation antipsychotics) ay malawakang ginagamit sa clinical psychopharmacotherapy sa halos kalahating siglo. Ang spectrum ng kanilang therapeutic activity ay kinabibilangan ng:
- pandaigdigang antipsychotic na aksyon sa anyo ng kakayahang pantay-pantay at naiibang bawasan ang iba't ibang mga pagpapakita ng psychosis:
- pangunahing sedative (inhibitory) effect - ang kakayahan ng mga gamot na mabilis na mapawi ang psychomotor agitation;
- pumipili, pumipili ng antipsychotic na aksyon, na ipinakita sa kakayahang maimpluwensyahan ang mga indibidwal na sintomas: delirium, guni-guni, disinhibition ng mga drive, atbp.;
- pag-activate (disinhibitory, disinhibitory, antiautistic) neurotropic action, na ipinakita sa pamamagitan ng pag-unlad ng mga sintomas ng extrapyramidal;
- somatotropic action sa anyo ng pagbuo ng neuroendocrine at vegetative side effects;
- depressant effect, na ipinahayag sa kakayahan ng ilang antipsychotics na magdulot ng mga sintomas ng depresyon.
Ang pagiging epektibo ng first-generation antipsychotics sa paggamot ng hindi lamang psychotic disorder, kundi pati na rin ang mga disorder sa loob ng borderline psychiatry ay napatunayan nang maraming beses at hindi mapag-aalinlanganan. Samakatuwid, sa kabila ng mataas na dalas ng mga side effect ng therapy kapag sila ay inireseta, sila ay patuloy na ginagamit sa medikal na kasanayan.
Mga side effect ng antipsychotic therapy
Inililista ng talahanayan ang mga pangunahing epekto ng atypical antipsychotic therapy.
Paghahanda |
Mga extrapyramidal |
Pagkagambala sa pagpapadaloy sa ECG |
Mga metabolic disorder (pagtaas ng timbang, pagtaas ng antas ng glucose, kolesterol, triglycerides sa dugo) |
||
Clozapine |
. |
++ |
++ |
++- |
|
Risperidone |
++ |
+/- |
++ |
+/- |
|
Olanzapine |
+ |
+/- |
+++ |
++ |
+++ |
Quetiapine |
+/- |
+ |
+/- |
--- |
|
Ziprasidone |
+ |
++ |
+/- |
+/- |
+/- |
Sertindole |
++ |
-- |
+/- |
-- |
|
Ariliprazole |
-- |
--- |
+/- |
-- |
-- |
Amisulpride |
++ |
+/- |
|||
Tandaan. Ang kalubhaan ng mga side effect: "+++" - mataas; "++" - karaniwan; "+" - mababa; "+/-" - kaduda-dudang; "-" - wala.
Mga extrapyramidal syndrome
Ang isa sa mga pangunahing tampok ng atypical antipsychotics, sa kaibahan sa mga tradisyonal, ay ang kanilang mababang kakayahang magdulot ng extrapyramidal syndromes, na naging isang pambihirang tagumpay sa pagpapanatili ng pharmacotherapy ng schizophrenia. Gayunpaman, tulad ng sumusunod mula sa data sa talahanayan, kapag gumagamit ng mga indibidwal na gamot ng seryeng ito (risperidone, amisulpride), maaaring mangyari ang mga naturang sintomas, na nangangailangan ng espesyal na atensyon kapag inireseta ang mga ito.
 [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Mga abnormalidad sa ECG
Ang posibilidad ng pagbuo ng mga side effect ng puso ay isang seryosong problema kapag gumagamit ng ilang modernong antipsychotics sa therapy. Sa mga kasong ito, pinag-uusapan natin ang pagpapahaba ng pagitan ng QT, na maaaring humantong sa pag-unlad ng arrhythmia. Ang mga kaguluhan sa pagpapadaloy, lalo na ang pagpapahaba ng pagitan ng QT, ay madalas na sinusunod sa panahon ng paggamot na may clozapine, sertindole, ziprasidone. Ang magkakatulad na patolohiya sa anyo ng bradycardia, atrioventricular block, hypothyroidism ay maaaring mag-ambag sa paglitaw ng komplikasyon na ito sa panahon ng therapy sa mga nabanggit na gamot. Sa kasalukuyan, ang pagsubaybay sa ECG ay inirerekomenda ng humigit-kumulang isang beses bawat 3 buwan sa mga pasyente na tumatanggap ng maintenance therapy na may hindi tipikal na antipsychotics.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Mga karamdaman sa endocrine
Sa kasalukuyan, ang pinakamalaking pag-aalala ay sanhi ng kakayahan ng mga hindi tipikal na antipsychotic na gamot na maging sanhi ng pagtaas ng timbang. Ang pagtaas ng timbang ng katawan, glucose at triglyceride na antas sa dugo ay maaaring humantong sa mga metabolic disorder at pag-unlad ng type 2 diabetes. Ang partikular na pag-iingat at lingguhang pagsubaybay sa mga parameter ng biochemical ay kinakailangan sa panahon ng therapy na may clozapine at olanzapine. Ayon kay J. Geddes et al. (2000), PB Jones, PF Buckley (2006), dapat itong kilalanin bilang naaangkop na magsagawa ng masusing pagsusuri sa mga pasyente bago magreseta sa kanila ng isang partikular na antipsychotic ng modernong henerasyon, dahil alam na ang mga metabolic disorder ay mas madalas na nangyayari sa mga pasyente na may namamana na predisposisyon, labis na timbang ng katawan, mga lipid spectrum disorder at hyperglycemia bago magsimula ang paggamot. Ang algorithm ng pagsubaybay na iminungkahi ni PB Jones, PF Buckley (2006) ay may kasamang ilang puntos.
- Koleksyon ng medikal na kasaysayan at mga kadahilanan ng pamilya tungkol sa panganib ng mga metabolic disorder.
- Pagpaparehistro ng body mass index, ECG, presyon ng dugo at pulso bago simulan ang paggamot.
- Koleksyon ng data ng laboratoryo (glucose, lipid profile, cholesterol) bago simulan ang therapy.
- Regular na pagsubaybay sa body mass index at vital sign sa panahon ng paggamot.
- Pagsubaybay sa data ng laboratoryo sa panahon ng paggamot.
Ang paglitaw ng hyperprolactinemia sa panahon ng antipsychotic therapy ay dahil sa central blockade ng dopamine receptors sa hypothalamus, na humahantong sa pagpapalabas ng prolactin mula sa anterior pituitary gland. Ang hyperprolactinemia ay kadalasang nangyayari sa paggamot na may olanzapine, risperidone, at amisulpride.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Agranulocytosis
Isa pang malubhang komplikasyon ng antipsychotic therapy. Maaari itong maobserbahan sa panahon ng paggamot na may clozapine at olanzapine. Ayon kay J. Geddes et al. (2000), na-diagnose ito sa unang 3 buwan sa 1-2% ng mga pasyente na umiinom ng mga gamot na ito. Kaugnay nito, ang lingguhang pagsusuri sa dugo ay inirerekomenda para sa mga pasyente na umiinom ng mga gamot na ito sa unang 18 linggo ng therapy at buwanang pagsubaybay pagkatapos noon. Ipinakita na kapag ang dosis ng nabanggit na neuroleptics ay nabawasan, ang klinikal na pagsusuri sa dugo ay babalik sa normal. Kasabay nito, dapat itong kilalanin na hanggang ngayon ay walang malinaw na diskarte para sa mga pasyente na nakakaranas ng nabanggit na mga side effect na nauugnay sa metabolic disorder. Kadalasan, ang isang hindi tipikal na antipsychotic ay pinapalitan ng isa pa. Ang isa pang promising na direksyon ay ang appointment ng espesyal na corrective therapy, lalo na ang paggamit ng bromocriptine upang itama ang hyperprolactinemia. Ang perpektong sitwasyon ay isa kung saan ang pangangalaga ng isang pasyente na may ganitong mga karamdaman ay isinasagawa sa pana-panahong paglahok ng mga internist, sa partikular na mga endocrinologist, cardiologist at iba pang mga espesyalista.
Sa konklusyon, dapat tandaan na kung ang ibinigay na mga algorithm para sa pagrereseta at pagsubaybay hindi lamang sa mental kundi pati na rin sa pisikal na estado ng mga pasyente ay sinusunod, ang paggamit ng mga pangalawang henerasyong gamot ay mas ligtas kaysa sa tipikal na neuroleptics.
Ang isang bilang ng iba pang mga antipsychotics ay kasalukuyang nasa yugto ng pag-unlad. Ang mga susunod na henerasyong gamot ay malamang na magkaroon ng ibang mekanismo ng pagkilos (halimbawa, isang GABAergic profile) at makakaimpluwensya sa iba't ibang pagpapakita ng schizophrenia, kabilang ang mga deficit disorder na wasto.
Atypical antipsychotics
Ang mga modernong alituntunin ay naglalaman ng data sa mga pakinabang ng paggamit ng pangalawang henerasyong antipsychotics sa pharmacotherapy. Ang terminong "atypical" (synonym - second-generation antipsychotics) ay may kondisyon at pangunahing ginagamit para sa kaginhawaan ng pagtatalaga ng bagong henerasyon. Kung ikukumpara sa mga tradisyunal na neuroleptics, ang mga gamot ng pangkat na ito ay mas epektibo sa pagwawasto ng mga negatibo, affective at cognitive disorder, na sinamahan ng mas mahusay na tolerability at mas mababang panganib ng mga sintomas ng extrapyramidal. Ang mga pagkakaiba sa likas na katangian ng therapeutic effect ng isa o ibang gamot mula sa isang serye ng mga hindi tipikal na antipsychotics ay ipinaliwanag, tulad ng sa grupo ng mga tipikal na neuroleptics, sa pamamagitan ng indibidwal na profile ng pharmacological action nito.
Upang linawin ang mga posibilidad ng psychopharmacotherapy na may atypical antipsychotics, ipinapayong tumuon sa mga gamot ng pangkat na ito na nakarehistro sa Russia.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Clozapine (dibenzodiazepine)
Ang tagapagtatag ng pangkat ng mga atypical antipsychotics. Ang mekanismo ng pagkilos ng clozapine ay nailalarawan sa pamamagitan ng isang bahagyang pagbara ng mga D2 receptor na may sabay-sabay na mataas na antagonism sa 5-HT2a receptors, a1, a2-adrenergic at H1-histamine receptors. Napatunayan nito ang sarili bilang isang epektibong antipsychotic sa mga kaso ng paglaban sa iba pang mga antipsychotics (isang gamot ng reserbang grupo), at ipinahiwatig din para sa paggamot ng talamak na kahibangan, psychotic agitation, agresyon. Sa domestic practice, ang clozapine ay madalas na inireseta upang makamit ang sedation at bilang isang hypnotic sa mga psychotic na pasyente. Dapat itong kilalanin na ang naturang paggamit ng clozapine ay hindi tumutugma sa pangunahing profile ng mga indikasyon para sa paggamit sa therapy. Marahil, ang saloobin sa antipsychotic na ito bilang isang gamot na may pangalawang kahalagahan ay dapat na baguhin, dahil ngayon ito ay ang tanging gamot na may napatunayang pagiging epektibo sa mga pasyente na lumalaban.
Ang Clozapine, hindi tulad ng mga tipikal na neuroleptics, ay hindi nagiging sanhi ng malubhang extrapyramidal disorder dahil sa nabanggit na mababang affinity para sa mga O2 receptor. Ito rin ay lumabas na maaari itong magamit upang gamutin ang late dystonia at malubhang akathisia. Dahil sa mababang panganib na magkaroon ng NMS, ang clozapine ay maaaring ituring na isang piniling gamot sa mga pasyente na dati nang dumanas ng komplikasyon na ito.
Gayunpaman, maaaring magkaroon ng ilang malubhang epekto sa panahon ng clozapine therapy. Ang pinaka-mapanganib sa kanila (kahit na ang mga maliliit na dosis ay inireseta) ay agranulocytosis, na nangyayari sa 0.5-1.0% ng mga pasyente. Ang iba pang mahahalagang epekto na maaaring mangyari kapag gumagamit ng gamot ay kinabibilangan ng pag-aantok, hypersalivation, at pagtaas ng timbang, na kadalasang tumataas sa oras na inireseta ang clozapine sa ilalim ng impluwensya ng nakaraang antipsychotic therapy. Dapat ding bigyang pansin ang posibilidad na magkaroon ng tachycardia, arterial hypotension, at epileptic seizure kapag kumukuha nito. Ang posibilidad ng mga seizure ay depende sa dosis. Ang kanilang panganib ay tumataas nang malaki kung ang dosis ng clozapine ay lumampas sa 600 mg/araw. Ang pagbuo ng mga seizure ay hindi isang kontraindikasyon para sa karagdagang paggamit ng gamot, ngunit nangangailangan ng kalahati ng dosis at ang reseta ng mga anticonvulsant, tulad ng valproic acid. Kasama sa pag-iwas sa mga side effect ng paggamot sa clozapine ang maingat na pagsubaybay sa mga bilang ng white blood cell, pati na rin ang mga parameter ng ECG at endocrine.
Ang labis na dosis ng Clozapine ay maaaring maging sanhi ng depresyon ng kamalayan hanggang sa pagbuo ng pagkawala ng malay, pati na rin ang mga sintomas na nauugnay sa cholinolytic effect (tachycardia, delirium), epileptic seizure, respiratory depression, extrapyramidal syndromes. Ang isang nakamamatay na kinalabasan ay maaaring mangyari kapag kumukuha ng isang dosis na higit sa 2500 mg ng gamot.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Risperidone
Isang benzisoxazole derivative na may mataas na affinity para sa serotonin at dopamine Dj receptors na may nangingibabaw na epekto sa serotonin system. Ang gamot ay may malawak na hanay ng mga indikasyon para sa paggamit, kabilang ang pagpapagaan ng mga exacerbations, anti-relapse na paggamot, therapy para sa unang psychotic episode, at pagwawasto ng mga negatibong sintomas ng schizophrenia. Ang gamot ay ipinakita upang mapabuti ang cognitive functioning sa mga pasyente na may schizophrenia. Ang paunang data ay nakuha na ang risperidone ay binabawasan din ang comorbid affective na sintomas sa mga pasyenteng may schizophrenia at maaaring maging isang gamot na pinili sa paggamot ng mga bipolar affective disorder.
Ang mga side effect ng risperidone therapy, lalo na ang mga extrapyramidal disorder, ay nakadepende sa dosis at mas madalas na nangyayari sa mga dosis na higit sa 6 mg/araw. Kasama sa iba pang mga side effect ang pagduduwal, pagsusuka, pagkabalisa, pag-aantok, at pagtaas ng antas ng serum prolactin. Ang pangmatagalang paggamit ng risperidone ay maaaring humantong sa pagtaas ng timbang at pag-unlad ng type 2 diabetes mellitus, ngunit may mas mababang posibilidad kumpara sa clozapine, olanzapine.
Ang labis na dosis ay maaaring magdulot ng antok, epileptic seizure, pagpapahaba ng pagitan ng QT at pagpapalawak ng QRS complex, at arterial hypotension. Ang mga kaso ng nakamamatay na kinalabasan dahil sa labis na dosis ng risperidone ay inilarawan.
Ang hindi mapag-aalinlanganang bentahe ng gamot ay ang pagkakaroon ng likido at mabilis na pagkatunaw (sublingual) na mga form, ang paggamit nito ay nagpapabilis sa pagpasok ng gamot sa katawan ng pasyente at pinapadali ang kontrol sa paggamit nito. Mayroon ding isang matagal na anyo ng gamot - pulbos para sa paghahanda ng isang suspensyon para sa intramuscular administration (consta-risperidone sa microspheres). Inirerekomenda para sa pagpapanatili ng paggamot ng mga pasyente na may schizophrenia, lalo na para sa mga pasyente na may mahinang pagsunod. Kinakailangang isaalang-alang ang katotohanan na ang gamot ay nangangailangan ng mga tatlong linggo upang makapasok sa daloy ng dugo, samakatuwid, kapag nagsimula ng therapy na may consta-risperidone, ang pasyente ay dapat na dagdagan ang oral form ng risperidone nang hindi bababa sa 3 linggo pagkatapos ng unang iniksyon.
Olanzapine
Sa mga tuntunin ng pagkilos ng pharmacological, ito ay malapit sa clozapine, dahil mayroon itong pleiomorphic receptor profile na may makabuluhang affinity para sa serotonin, muscarinic, a1-adrenergic, at histamine receptors. Ang therapeutic activity ng olanzapine ay may mga tampok na katulad ng pagiging epektibo ng clozapine at risperidone sa mga tuntunin ng epekto sa positibo, negatibo, at depressive na sintomas ng schizophrenia. Kasabay nito, ang data ay nakuha sa higit na pagiging epektibo ng olanzapine kumpara sa iba pang mga atypical antipsychotics sa mga pasyente na may unang psychotic episode at sa pagwawasto ng mga tagapagpahiwatig ng paggana ng cognitive. Dapat itong isaalang-alang na sa simula ng therapy gamit ang tablet form ng gamot, ang isang mabilis na disinhibitory effect ay maaaring lumitaw na may pagtaas ng psychomotor agitation at pagkabalisa. Samakatuwid, sa paggamot ng mga pag-atake na sinamahan ng matinding psychomotor agitation, ang paggamit ng injection form ng gamot ay ipinahiwatig.
Ang Olanzapine ay bihirang nagdudulot ng mga extrapyramidal disorder o tardive dyskinesia, at ang pinakakaraniwang epekto sa paggamit nito ay metabolic disorder at pagtaas ng timbang. Napag-alaman na ang mga pasyente na tumatanggap ng olanzapine ay madalas na nakakaranas ng mataas na antas ng kolesterol, plasma lipids, at isang predisposisyon sa type 2 diabetes mellitus, ngunit ang mga ganitong epekto ay pantay na karaniwan sa mga pasyente na tumatanggap ng parehong olanzapine at clozapine. Kasabay nito, nakuha ang data na nagpapakita na ang pagtaas ng timbang ay nauugnay sa isang positibong tugon sa olanzapine (ibig sabihin, nagsisilbing isang mahalagang prognostic indicator ng therapy), at nagiging obesity lamang sa 20-30% ng mga pasyente na tumaba ng labis sa panahon ng paggamot.
Ang labis na dosis ay maaaring magdulot ng sedation, nakakalason na anticholinergic effect, epileptic seizure, at arterial hypotension. Sa kasalukuyan ay walang nakakumbinsi na data upang masuri ang panganib ng kamatayan mula sa labis na dosis.
Quetiapine
Ito ay inuri bilang isang tambalang dibenzothiazepine. Ang profile ng receptor nito ay halos katulad ng sa clozapine. Ang antas ng pagbubuklod ng quetiapine sa mga receptor ng D2 ay mababa (mas mababa sa 50%) at panandalian kahit na ginagamit ang mataas na dosis. Ang gamot ay epektibo sa paggamot ng positibo, negatibo at pangkalahatang sintomas ng schizophrenia. Mayroong katibayan ng matagumpay na paggamit nito kapwa sa mga kaso ng mataas na pagtutol sa therapy at para sa pagpapabuti ng cognitive functioning ng mga pasyente, na nagbibigay ng karapatang irekomenda ito bilang isang first-line na antipsychotic para sa maintenance therapy ng schizophrenia. Sa wakas, ang quetiapine ay may katamtamang antidepressant, activating effect. Samakatuwid, ito ay ipinahiwatig sa paggamot ng mga depressive-delusional na pag-atake at mga karamdaman ng senesto-hypochondriacal na bilog.
Ang itinatag na mataas na aktibidad ng thymotropic ng quetiapine ay nagpapaliwanag sa katotohanan na ito ay nakarehistro bilang isang paraan para sa kaluwagan at pangalawang pag-iwas sa mga depressive disorder. Para sa paggamot ng manic episodes sa loob ng bipolar disorder ng uri I at II, ang quetiapine ay ginagamit bilang isang karagdagang paraan. Ang kawalan ng mga form ng iniksyon ay medyo naglilimita sa paggamit nito sa mga pasyente na may pagkabalisa at agresibong pag-uugali.
Ang Quetiapine ay mahusay na disimulado, halos hindi ito nagiging sanhi ng mga extrapyramidal syndrome, maliban sa mga kaso kung saan ginagamit ang maximum na dosis. Ang Quetiapine ay hindi nagiging sanhi ng hyperprolactinemia, mas madalas kaysa sa olanzapine at clozapine, ito ay humahantong sa pagtaas ng timbang at kapansanan sa glucose tolerance.
Ziprasidone
May natatanging profile ng aktibidad ng receptor. Bilang isang makapangyarihang antagonist ng 5HT2a receptors at D2 receptors, isa rin itong aktibong inhibitor ng serotonin at norepinephrine reuptake. Ang mga klinikal na pag-aaral ay nagpakita ng makabuluhang higit na kahusayan ng ziprasidone sa epekto nito sa mga sintomas ng psychotic at pagpapakita ng pagsalakay kumpara sa haloperidol. Mayroon ding data sa positibong epekto ng ziprasidone sa mga cognitive function ng mga pasyente na may schizophrenia, pati na rin sa comorbid affective symptoms, mga tagapagpahiwatig ng panlipunang paggana. Ang Ziprasidone ay karaniwang mahusay na disimulado at napakabihirang nagiging sanhi ng extrapyramidal syndromes, pagtaas ng timbang at metabolic disorder. Mas madalas na mayroong isang extension ng QT interval na higit sa 460 ms, samakatuwid, ipinapayong para sa mga pasyente na tumatanggap ng gamot na ito na sumailalim sa pagsusuri sa ECG bago magreseta ng gamot at kontrolin ang pagsubaybay sa panahon ng paggamot. Ang partikular na atensyon ay dapat bayaran sa concomitant therapy (pagkuha ng mga antiarrhythmic na gamot), na maaaring magpalala sa pagpapahaba ng pagitan ng QT at humantong sa pag-unlad ng cardiac arrhythmia, ventricular fibrillation.
Sertindole
Nabibilang sa mga derivatives ng phenylindole. Mayroon itong mataas na functional antagonism na may kaugnayan sa D2-, serotonin (lalo na 5-HT2a-receptors) at a1-adrenergic receptors. Ayon sa mga pag-aaral ng electroneurochemical, piling pinipigilan ng sertindole ang mga receptor ng dopamine sa ventral segmental na rehiyon. Ang ganitong pagpili, sa lahat ng posibilidad, ay nagsisiguro ng mababang panganib ng extrapyramidal syndromes at hyperprolactinemia kapag gumagamit ng gamot. Ang mga resulta ng mga paghahambing na pag-aaral ay nagpakita na ang sertindole ay maihahambing sa haloperidol sa mga tuntunin ng aktibidad na antipsychotic. Ang gamot ay may binibigkas na disinhibitory effect sa mga pasyente na may negatibo at depressive na mga sintomas, na higit na mataas sa isang katulad na epekto ng rispolept. Mayroon ding ebidensya na nagpapatunay sa pagiging epektibo ng sertindole para sa pagwawasto ng cognitive impairment sa mga pasyenteng may schizophrenia. Ang Sertindole sa pangkalahatan ay mahusay na disimulado ng mga pasyente, bihirang nagiging sanhi ng pagpapatahimik at samakatuwid ay inirerekomenda bilang isang kapalit na gamot kapag ang mga side effect ay nangyari sa panahon ng therapy sa iba pang modernong antipsychotics.
Kasama sa malubhang epekto ang kakayahan ng gamot na pahabain ang pagitan ng QT, na maaaring humantong sa arrhythmia sa puso. Kapag pinag-aaralan ang mga pag-aaral sa post-marketing, naging malinaw na ang cardiac profile ng sertindole ay hindi naiiba sa iba pang bagong henerasyong antipsychotics.
Aripiprazole
Mayroon itong aktibidad na antipsychotic na maihahambing sa iba pang mga atypical agent, ngunit may mas malaking epekto sa mga parameter ng cognitive functioning ng mga pasyente na may schizophrenia. Ang nabanggit na natatanging pharmacological action ng gamot - isang bahagyang agonist ng D2 receptors - ay nagbibigay-daan upang mabawasan ang panganib ng extrapyramidal syndromes at hyperprolactinemia kapag ginagamit ito.
 [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
Amisulpride
Nabibilang sa klase ng mga pinalit na benzamide. Ang gamot ay piling nagbubuklod sa mga subtype ng D2 at D3 dopaminergic receptor, walang kaugnayan sa mga subtype ng D1, D4 at D5, pati na rin para sa serotonin, H1-histamine, a1-adrenergic at cholinergic receptor. Kapag ginamit sa mataas na dosis, hinaharangan nito ang mga postsynaptic D2 receptors. Sa mababang dosis, ang disinhibitory effect nito ay ipinahayag dahil sa blockade ng presynaptic D2, D3 receptors, dahil sa kung saan ang paggamit nito ay epektibo rin sa paggamot ng mga negatibong sintomas, kahit na hindi ito pinagsamang antagonist ng D2 receptors at serotonin receptors. Ang mga resulta ng isang bilang ng mga pag-aaral ay nagpapahiwatig ng isang binibigkas na antipsychotic na aktibidad ng gamot kapag ginamit sa mataas na dosis, na higit na mataas sa tradisyonal na mga gamot.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
