Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Genital warts: sanhi, sintomas, diagnosis, paggamot
Huling nasuri: 07.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
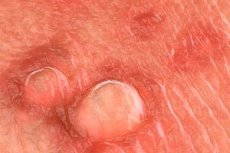
Mahigit sa 20 uri ng human papillomavirus (HPV) ang maaaring makahawa sa genital tract. Karamihan sa mga impeksyon sa HPV ay asymptomatic, subclinical, o hindi nakikilala. Ang mga nakikitang genital warts ay kadalasang sanhi ng mga uri ng HPV 6 o 11. Iba pang mga uri ng HPV na maaaring ihiwalay sa anogenital area (hal., mga uri 16, 18, 31, 33, at 35) ay malakas na nauugnay sa cervical dysplasia. Ang diagnosis ng genital warts ay maaaring kumpirmahin sa pamamagitan ng biopsy, bagama't ang biopsy ay bihirang kinakailangan (hal., sa mga komplikadong kaso, pagkabigo ng standard therapy, paglala ng klinikal na larawan sa panahon ng paggamot, immunosuppression, pigmented/hardened/ulcerated warts). Walang data upang suportahan ang paggamit ng HPV DNA testing na partikular sa uri sa karaniwang pagsusuri o pamamahala ng mga pasyenteng may nakikitang genital warts.
Ang mga uri ng HPV B at 11 ay maaari ding maging sanhi ng kulugo sa ari, sa cervix, sa loob ng urethra, at sa loob ng anus. Ang mga intraanal warts ay kadalasang nangyayari sa mga pasyente na nakikibahagi sa receptive anal intercourse at naiiba sa perianal warts, na maaaring mangyari sa mga lalaki at babae na hindi nakikipagtalik sa anal. Bilang karagdagan sa mga sugat sa ari, ang mga uri ng HPV na ito ay maaaring magdulot ng warts ng conjunctiva, nasopharynx, at oral cavity. Ang mga uri ng HPV 6 at 11 ay bihirang nauugnay sa invasive squamous cell carcinoma ng external genitalia. Depende sa kanilang laki at anatomical na lokasyon, ang genital warts ay maaaring masakit, madaling mabugbog, at/o makati.
Ang mga uri ng HPV 16, 18, 31, 33, 35 ay bihirang makita sa mga nakikitang genital warts at nauugnay sa squamous cell intraepithelial neoplasia (squamous cell carcinoma in situ, papular bowenoid, erythroplasia ng Queyrat, Bowie's disease). Ang mga uri ng HPV na ito ay nauugnay sa vaginal, anal at cervical intraepithelial dysplasia at squamous cell carcinoma. Ang mga pasyente na may nakikitang genital warts ay maaaring magkasabay na mahawaan ng maraming uri ng HPV.
Paggamot ng genital warts
Ang pangunahing layunin ng paggamot para sa nakikitang genital warts ay alisin ang warts na nagdudulot ng mga sintomas. Maaaring magresulta ang paggamot sa isang "walang kulugo" na panahon. Ang genital warts ay kadalasang walang sintomas. Wala sa kasalukuyang magagamit na mga paggamot ang nagbabago sa natural na kasaysayan ng impeksyon sa HPV o puksain ang impeksiyon. Ang pag-alis ng warts ay maaaring mabawasan o hindi ang kanilang pagkahawa. Kung hindi ginagamot, ang nakikitang genital warts ay maaaring malutas nang mag-isa, manatiling hindi nagbabago, o tumaas ang laki. Walang katibayan na ang paggamot sa mga nakikitang warts ay makakaapekto sa pag-unlad ng cervical cancer.
Mga regimen sa paggamot para sa genital warts
Ang pagpili ng paggamot para sa genital warts ay dapat na nakabatay sa kagustuhan ng pasyente, mga magagamit na mapagkukunan, at ang karanasan ng tagapagbigay ng pangangalagang pangkalusugan. Walang iisang gamot na kasalukuyang magagamit ang mas epektibo kaysa sa lahat ng iba o ang perpektong gamot para sa lahat ng pasyente.
Kasama sa mga opsyon sa paggamot na kasalukuyang available para sa mga nakikitang genital warts ang mga pangkasalukuyan na therapies na inilapat ng pasyente (podofilox at imiquamod) at mga therapy na pinangangasiwaan ng isang health care provider (cryotherapy, podophyllin resin, trichloroacetic acid, bichloroacetic acid, interferon) at operasyon. Karamihan sa mga pasyente ay may isa hanggang sampung genital warts, na may sukat na 0.5 hanggang 1.0 cm2 sa lugar, na tumutugon sa karamihan ng mga opsyon sa paggamot. Ang mga salik na maaaring makaimpluwensya sa pagpili ng paggamot ay kinabibilangan ng laki ng kulugo, numero, lokasyon, morpolohiya, kagustuhan ng pasyente, gastos, kadalian ng pangangasiwa, mga side effect, at karanasan ng tagapagbigay ng pangangalagang pangkalusugan. Ang isang plano sa paggamot o protocol ay mahalaga dahil maraming mga pasyente ay nangangailangan ng isang kurso ng therapy sa halip na isang solong paggamot. Sa pangkalahatan, ang mga kulugo na matatagpuan sa mamasa-masa na ibabaw at/o sa mga balat ng balat ay mas mahusay na tumutugon sa pangkasalukuyan na paggamot na may mga gamot tulad ng trichloroacetoacetic acid (TCA), podophyllin, podofilox, at imiquamod kaysa warts na matatagpuan sa mga tuyong balat.
Kung ang mga pamamaraan ng paggamot ng doktor ay hindi nagreresulta sa makabuluhang pagpapabuti pagkatapos ng tatlong kurso ng paggamot, o kumpletong paglutas ng warts pagkatapos ng anim na kurso ng paggamot, ang paraan ng paggamot ay dapat na baguhin. Ang ratio ng panganib/pakinabang ng kurso ng paggamot ay dapat na ganap na masuri upang maiwasan ang labis na pagpapagaling sa pasyente. Dapat palaging timbangin ng doktor at, kung kinakailangan, baguhin ang mga lokal na pamamaraan ng paggamot ng pasyente at mga pamamaraan ng doktor.
Ang mga komplikasyon ay bihira kapag ang paggamot ay ginanap nang tama. Ang mga pasyente ay dapat na payuhan na ang hypo- at hyper-pigmented na mga peklat ay karaniwan pagkatapos ng excisional wart removal. Ang mga lumubog o hypertrophic na peklat ay bihira ngunit maaaring mangyari kung ang pasyente ay walang sapat na oras sa pagitan ng mga paggamot. Ang paggamot ay bihirang nagreresulta sa hindi pagpapagana ng mga chronic pain syndrome tulad ng vulvodynia o hyperesthesia sa lugar ng paggamot.
Panlabas na Genital Warts, Inirerekomendang Paggamot
Paggamot sa sarili
Podofilox, 0.5% na solusyon o gel. Ang mga pasyente ay maaaring maglagay ng podofilox solution na may cotton swab, o podofilox gel na may daliri, dalawang beses araw-araw sa loob ng 3 araw, na sinusundan ng 4 na araw na pahinga. Maaaring ulitin ang cycle na ito kung kinakailangan, sa kabuuang 4 na cycle. Ang kabuuang lugar ng mga warts na ginagamot ay hindi dapat lumampas sa 10 cm2 , at ang kabuuang dami ng podofilox ay hindi dapat lumampas sa 0.5 ml bawat araw. Kung maaari, ang isang propesyonal sa pangangalagang pangkalusugan ay dapat magsagawa ng unang paggamot upang ipakita kung paano ilapat ang produkto nang tama at kung aling mga warts ang gagamutin. Ang kaligtasan ng podofilox sa panahon ng pagbubuntis ay hindi naitatag.
O Imiquamod 5% cream. Ang mga pasyente ay dapat maglagay ng imiquamod cream gamit ang kanilang daliri, sa gabi, tatlong beses sa isang linggo, hanggang sa 16 na linggo. Inirerekomenda na hugasan ang lugar na may banayad na sabon at tubig 6-10 oras pagkatapos mag-apply. Sa paggamot na ito, maraming mga pasyente ang nakakaranas ng wart clearance sa 8-10 na linggo o mas maaga. Ang kaligtasan ng podofilox sa panahon ng pagbubuntis ay hindi naitatag.
Paggamot na isinasagawa ng isang doktor
Cryotherapy na may likidong nitrogen o cryoprobe. Ulitin ang mga aplikasyon tuwing 1-2 linggo.
Podophyllin resin, 10-25% sa tincture ng benzoin. Ang isang maliit na halaga ay dapat ilapat sa bawat kulugo at hayaang matuyo sa hangin. Upang maiwasan ang mga problema sa systemic absorption at toxicity, inirerekomenda ng ilang eksperto na limitahan ang dami ng paghahanda (< 0.5 ml podophyllin) o wart area (10 cm2 ) bawat aplikasyon. Iminumungkahi ng ilang mga eksperto na hugasan ang paghahanda 1-4 na oras pagkatapos ng aplikasyon upang maiwasan ang pangangati ng tissue. Ulitin lingguhan kung kinakailangan. Ang kaligtasan ng podofilox sa panahon ng pagbubuntis ay hindi naitatag.
O trichloroacetic acid (TCA) o dichloroacetic acid (DCA) 80-90%. Mag-apply ng isang maliit na halaga lamang sa warts at mag-iwan hanggang sa tuyo, hanggang sa isang puting "frost" lumitaw. Upang alisin ang hindi na-react na acid, gumamit ng pulbos na may talc o sodium bikarbonate (baking soda). Kung kinakailangan, ulitin ang pamamaraan linggu-linggo.
O Surgical excision - tangential excision gamit ang gunting, tangential razor excision, curettage o electrosurgery.
Panlabas na Genital Warts, Mga Alternatibong Paggamot
Intralesional na pangangasiwa ng interferon
O Laser surgery
Ang pasyente ay maaaring magsagawa ng paggamot nang nakapag-iisa kung ang lokasyon ng warts ay nagpapahintulot sa kanilang paggamot. Ang Podofilox sa anyo ng isang 0.5% na solusyon o gel ay medyo mura, madaling gamitin, ligtas at maaaring gamitin ng mga pasyente sa bahay. Ang Podofilox ay isang antimitotic na gamot na nagdudulot ng pagkasira ng warts. Karamihan sa mga pasyente ay nakapansin ng banayad hanggang katamtamang pananakit o lokal na pangangati pagkatapos ng paggamot. Ang Imiquimod ay isang lokal na kumikilos na immunostimulant na nagtataguyod ng paggawa ng interferon at iba pang mga cytokine. Bago mawala ang kulugo, karaniwang may mga lokal na nagpapasiklab na reaksyon, kadalasang banayad o katamtaman.
Sinisira ng cryotherapy ang warts sa pamamagitan ng cytolysis na dulot ng init at nangangailangan ng espesyal na kagamitan. Ang pangunahing kawalan nito ay ang wastong paggamit ay nangangailangan ng malaking paghahanda, kung wala ang mga warts ay madalas na hindi maaaring ganap na gumaling, at bilang isang resulta ang pagiging epektibo ng pamamaraan ay maaaring mababa o ang panganib ng mga komplikasyon ay tumataas. Ang sakit sa panahon ng aplikasyon ng likidong nitrogen ay nangyayari dahil sa nekrosis, at madalas na bumubuo ang mga paltos sa lugar ng aplikasyon. Bagaman ang lokal na kawalan ng pakiramdam (sa pamamagitan man ng pangkasalukuyan na mga ahente o mga iniksyon) ay hindi karaniwang ginagamit, ang paggamit nito ay nagpapadali sa paggamot kapag mayroong malaking bilang ng mga kulugo o kapag ang lugar na magyelo ay malaki.
Ang podophyllin resin ay naglalaman ng maraming bahagi, kabilang ang lignan podophyllin, na isang antimitotic agent. Ang dagta ay kadalasang inihanda sa 10-25% na tincture ng benzoin. Gayunpaman, ang paghahanda na ito ay malawak na nag-iiba sa konsentrasyon at sa nilalaman ng mga aktibo at hindi aktibong sangkap. Ang haba ng oras na ang paghahanda ng podophyllin ay nananatiling aktibo ay hindi alam. Mahalagang maglagay ng podophyllin resin nang manipis sa kulugo at hayaang matuyo ito sa hangin bago hawakan ng damit ang lugar. Ang mabigat na aplikasyon o hindi sapat na pagpapatuyo ng hangin ay maaaring magresulta sa lokal na pangangati dahil sa pagkalat ng gamot sa hindi apektadong balat.
Ang TCCA at BCA ay mga caustic substance na sumisira sa warts sa pamamagitan ng chemically coagulating proteins. Malawakang ginagamit ang mga ito, ngunit hindi sapat na pinag-aralan. Ang mga solusyon sa TCCA ay may napakababang lagkit (kumpara sa tubig) at, kung inilapat nang labis, maaaring mabilis na kumalat, na pumipinsala sa isang malaking bahagi ng normal na katabing tissue. Ang mga paghahanda ng TCCA at BCA ay dapat ilapat nang maingat at hayaang matuyo bago umupo o tumayo ang pasyente. Kung ang matinding sakit ay nangyayari, ang acid ay maaaring neutralisahin ng sabon o soda.
Ang pag-aalis ng kulugo sa operasyon ay may mga pakinabang kaysa sa iba pang mga pamamaraan dahil ang mga kulugo ay mabilis na maalis, kadalasan sa isang pagbisita. Gayunpaman, nangangailangan ito ng malaking klinikal na kasanayan, ilang kagamitan, at mas mahabang panahon ng paggamot. Kapag nakamit na ang local anesthesia, ang nakikitang genital warts ay maaaring pisikal na sirain sa pamamagitan ng electrosurgery, kung saan ang karagdagang hemostasis ay karaniwang hindi kinakailangan. Bilang kahalili, ang mga warts ay maaaring alisin sa pamamagitan ng tangential excision na may matalim na gunting o isang scalpel, o sa pamamagitan ng curettage. Dahil ang karamihan sa mga warts ay exophytic, ang pamamaraang ito ay maaaring kumplikado sa pamamagitan ng pagbuo ng sugat sa loob ng epidermis. Maaaring makamit ang hemostasis sa pamamagitan ng electrocautery o mga kemikal na hemostatic agent tulad ng aluminum chloride solution. Ang mga tahi ay hindi kinakailangan o ipinahiwatig sa karamihan ng mga kaso kung ang pag-aalis ng kirurhiko ay ginawa nang tama. Ang kirurhiko paggamot ay pinakaangkop para sa mga pasyente na may malaking bilang o malaking lugar ng genital warts. Maaaring gamitin ang CO2 laser at surgical treatment sa mga pasyente na may maramihang o intraurethral warts, lalo na kung nabigo ang ibang mga paggamot.
Ang interferon, natural man o recombinant, ay ginamit upang gamutin ang genital warts sa sistematikong paraan (subcutaneously, sa isang malayong lugar, o intramuscularly) o intralesional (intralesional injection). Ang sistematikong paggamit ng interferon ay hindi napatunayang epektibo. Ang interferon na pinangangasiwaan nang intralesional ay nagpakita ng maihahambing na bisa at mga rate ng pag-ulit sa iba pang mga pamamaraan. Inisip na mabisa ang interferon dahil mayroon itong mga antiviral at/o immunostimulatory effect. Gayunpaman, ang paggamot sa interferon ay hindi inirerekomenda para sa nakagawiang paggamit dahil sa abala nito, ang pangangailangan para sa madalas na pagbisita, at ang madalas nitong systemic side effect, sa kabila ng maihahambing na bisa sa iba pang mga pamamaraan.
Dahil sa kakulangan ng mga epektibong paggamot na magagamit, ang ilang mga klinika ay gumagamit ng mga kumbinasyong paggamot (dalawa o higit pang sabay-sabay na paggamot para sa parehong kulugo). Karamihan sa mga eksperto ay naniniwala na ang mga kumbinasyong paggamot ay hindi nagpapataas ng bisa at maaaring magpapataas ng mga komplikasyon.
Cervical warts
Sa mga babaeng may exophytic cervical warts, ang high-grade squamous intraepithelial lesion (SIL) ay dapat na hindi kasama bago ang paggamot. Ang paggamot ay dapat isagawa sa ilalim ng pangangasiwa ng espesyalista.
Vaginal warts
Cryotherapy na may likidong nitrogen. Dahil sa panganib ng pagbutas at pagbuo ng fistula, hindi inirerekomenda ang paggamit ng cryoprobe sa ari.
Alinman sa THUK o BHUK, 80-90% ay inilapat lamang sa warts. Ang paghahanda ay dapat ilapat sa mga maliliit na dami at lamang sa mga kulugo, pinananatili hanggang sa tuyo, hanggang sa lumitaw ang isang puting "frost". Upang alisin ang hindi na-react na acid, gumamit ng pulbos na may talc o sodium bikarbonate (baking soda). Kung kinakailangan, ulitin ang pamamaraan linggu-linggo.
O Podophyllin, 10-25% sa tincture ng benzoin ay inilapat sa apektadong lugar, na dapat na tuyo bago alisin ang speculum. Sa isang pamamaraan, dapat tratuhin ang < 2 cm 2. Kung kinakailangan, ang pamamaraan ay paulit-ulit sa pagitan ng 1 linggo. Dahil sa posibilidad ng systemic absorption, nag-iingat ang ilang eksperto laban sa paggamit ng podophyllin sa ari. Ang kaligtasan ng paggamit ng podophyllin sa panahon ng pagbubuntis ay hindi napatunayan.
Warts sa urethral opening
Cryotherapy na may likidong nitrogen.
O kaya
Podophyllin, 10-25% sa tincture ng benzoin. Ang lugar ng aplikasyon ay dapat na tuyo bago makipag-ugnay sa normal na mucosa. Kung kinakailangan, mag-apply linggu-linggo. Ang kaligtasan ng paggamit ng podophyllin sa panahon ng pagbubuntis ay hindi napatunayan.
Anal warts
Cryotherapy na may likidong nitrogen.
Alinman sa THUK o BHUK, 80-90% ay inilapat sa warts. Ang paghahanda ay inilapat sa maliit na dami lamang sa mga warts at pinananatili hanggang sa ito ay matuyo, hanggang sa lumitaw ang isang puting "frost". Upang alisin ang hindi na-react na acid, ginagamit ang pulbos na may talc o sodium bikarbonate (baking soda). Kung kinakailangan, ulitin ang pamamaraan linggu-linggo.
O pagtanggal ng kirurhiko.
TANDAAN: Ang paggamot ng warts sa rectal mucosa ay dapat isagawa sa ilalim ng pangangasiwa ng isang eksperto.
Mga kulugo sa bibig
Cryotherapy na may likidong nitrogen
O pagtanggal ng kirurhiko.
Follow-up na pagmamasid
Kung ang mga nakikitang warts ay tumutugon nang maayos sa paggamot, hindi kinakailangan ang follow-up. Dapat payuhan ang mga pasyente na subaybayan ang pag-ulit, na pinakakaraniwan sa unang tatlong buwan. Dahil ang sensitivity at specificity ng self-diagnosis ng genital warts ay hindi alam, ang mga pasyente ay dapat hikayatin na bumalik para sa follow-up sa tatlong buwan pagkatapos ng paggamot upang masubaybayan ang pag-ulit. Ang isang mas maagang pagbisita muli ay magbibigay-daan sa pagsubaybay sa paglutas ng kulugo at mga potensyal na komplikasyon ng therapy at magbibigay ng pagkakataon para sa edukasyon at pagpapayo sa pasyente. Dapat payuhan ang mga kababaihan na sumailalim sa regular na pagsusuri sa cytology. Ang pagkakaroon ng genital warts ay hindi isang indikasyon para sa colposcopy.
Pamamahala ng mga kasosyo sa sekswal
Sa pamamahala ng mga pasyenteng may genital warts, hindi kailangan ang pagsusuri sa mga kasosyong sekswal dahil ang papel ng reinfection ay lumilitaw na minimal at, sa kawalan ng mga curative therapies, ang mga paggamot na naglalayong bawasan ang panganib ng paghahatid ay walang halaga. Gayunpaman, dahil hindi tiyak ang diagnostic value ng self-examination at mutual examination ng magkapareha, maaaring masuri ang mga partner ng mga pasyenteng may genital warts para masuri ang genital warts at iba pang STI. Dahil ang paggamot sa mga genital warts ay malamang na hindi mapuksa ang HPV, ang mga pasyente at ang kanilang mga kapareha ay dapat na payuhan na maaari nilang mahawaan ang mga hindi nahawaang sekswal na kasosyo. Ang paggamit ng condom ay maaaring mabawasan, ngunit hindi maalis, ang panganib ng paghahatid ng HPV sa isang hindi nahawaang kasosyo. Ang mga babaeng partner ng mga pasyenteng may genital warts ay dapat ipaalala na ang cytology screening para sa cervical cancer ay inirerekomenda para sa lahat ng sexually active na kababaihan.
Mga Espesyal na Tala
Pagbubuntis
Ang Imiquimod, podophyllin, at podofilox ay hindi dapat gamitin sa panahon ng pagbubuntis. Dahil ang mga genital warts ay may posibilidad na dumami at nagiging marupok sa panahon ng pagbubuntis, maraming mga eksperto ang nagrerekomenda na alisin ang mga ito sa panahon ng pagbubuntis. Ang mga uri ng HPV 6 at 11 ay maaaring maging sanhi ng laryngeal papillomatosis sa mga neonates at mga bata. Ang ruta ng paghahatid (transplacental, intrapartum, o postnatal) ay hindi malinaw. Ang prophylactic value ng cesarean section ay hindi alam; kaya, hindi dapat isagawa ang cesarean section para lamang sa layunin ng pagpigil sa paghahatid ng impeksyon sa HPV sa neonate. Bihirang, ang cesarean section ay maaaring ipahiwatig sa mga babaeng may genital warts na nakakasagabal sa pagdaan ng fetus sa birth canal o na, kung naisalokal sa ari, ay magdudulot ng matinding pagdurugo sa panahon ng panganganak sa vaginal.
Mga pasyente na may pinababang kaligtasan sa sakit
Ang paggamot sa mga genital warts sa mga indibidwal na immunocompromised dahil sa impeksyon sa HIV o iba pang mga sanhi ay maaaring hindi gaanong epektibo kaysa sa mga may normal na immune response. Ang pag-ulit pagkatapos ng paggamot ay maaaring mas madalas. Ang saklaw ng squamous cell carcinoma o katulad na genital warts ay maaaring mas mataas sa populasyon na ito, at ang mga pasyenteng ito ay mas malamang na mangailangan ng biopsy upang kumpirmahin ang diagnosis.
Squamous cell carcinoma sa lugar
Kung ang diagnosis ng squamous cell carcinoma in situ ay ginawa, ang pasyente ay dapat na i-refer sa isang espesyalista sa larangang ito. Ang mga excisive na paggamot ay karaniwang epektibo, ngunit ang maingat na pagsubaybay ay kinakailangan pagkatapos ng kanilang paggamit. Ang panganib na ang mga sugat na ito ay umunlad sa squamous cell carcinoma in situ ay umiiral, ngunit malamang na mababa. Ang mga babaeng kasosyo ng naturang mga pasyente ay nasa napakataas na panganib na magkaroon ng mga cervical pathologies.
Subclinical genital HPV infection (walang exophytic warts)
Ang subclinical HPV infection ay mas karaniwan kaysa sa exophytic warts sa mga lalaki at babae. Ang impeksyon ay madalas na nakikita sa cervix sa pamamagitan ng Pap smear, colposcopy, o biopsy, at sa ari ng lalaki, vulva, at iba pang bahagi ng ari sa pamamagitan ng paglitaw ng mga puting spot pagkatapos ng paglalagay ng acetic acid. Gayunpaman, hindi na inirerekomenda ang regular na paggamit ng acetic acid at pagsusuri gamit ang magnifying lens at ilaw bilang screening test para sa "subclinical" o "acetic white" na genital warts. Ang paglitaw ng mga puting spot pagkatapos ng paggamit ng acetic acid ay hindi isang tiyak na pagsusuri para sa impeksyon sa HPV. Kaya, maraming maling-positibong resulta ang maaaring matukoy sa mga populasyon na mababa ang panganib kapag ginamit bilang isang pagsusuri sa screening. Ang pagiging tiyak at pagiging sensitibo ng pamamaraang ito ay nananatiling matukoy. Sa mga espesyal na sitwasyon, nakita ng mga karanasang clinician na kapaki-pakinabang ang pagsusulit na ito para sa pagtukoy ng flat genital warts.
Ang tiyak na diagnosis ng impeksyon sa HPV ay batay sa pagtuklas ng viral nucleic acid (DNA) o mga protina ng capsid. Ang diagnosis ng impeksyon sa HPV sa pamamagitan ng Pap smears ay karaniwang hindi nauugnay sa pagtuklas ng HPV DNA sa mga cervical cell. Ang mga pagbabago sa selula sa cervix na nauugnay sa impeksyon sa HPV ay katulad ng mga nakikita sa mababang antas ng dysplasia at kadalasang kusang bumabalik. Available ang mga pagsusuri upang makita ang DNA ng ilang uri ng HPV sa mga cervical cell na nakuha sa pamamagitan ng pag-scrape, ngunit ang kanilang klinikal na halaga para sa pamamahala ng pasyente ay hindi alam. Ang mga desisyon sa paggamot ay hindi dapat gawin batay sa pagsusuri sa HPV DNA. Ang pag-screen para sa subclinical genital HPV infection gamit ang DNA o RNA tests o acetic acid ay hindi inirerekomenda.
Paggamot
Sa kawalan ng concomitant dysplasia, ang paggamot sa subclinical HPV infection na na-diagnose ng Pap smear, colposcopy, biopsy, acetic acid skin o mucosal preparation, o detection ng HPV (DNA o RNA) ay hindi inirerekomenda dahil ang diagnosis ay madalas na nananatiling hindi sigurado at hindi inaalis ng paggamot ang impeksiyon. Ang HPV ay nakita sa mga kalalakihan at kababaihan sa mga katabing tissue pagkatapos ng laser therapy para sa HPV-associated dysplasia at pagkatapos ng mga pagtatangka na alisin ang subclinical HPV infection sa pamamagitan ng malawak na laser vaporization ng anogenital area. Sa pagkakaroon ng concomitant dysplasia, ang diskarte sa paggamot ay dapat na batay sa antas ng dysplasia.
Pamamahala ng mga kasosyo sa sekswal
Ang pag-screen ng mga kasosyo sa sekswal ay hindi kinakailangan. Karamihan sa mga kasosyo ay malamang na mayroon nang subclinical HPV infection. Walang praktikal na pagsusuri sa pagsusuri para sa subclinical na impeksyon sa HPV. Ang paggamit ng condom ay maaaring mabawasan ang posibilidad na mahawaan ang isang hindi nahawahan o bagong kasosyo; gayunpaman, ang panahon ng pagkahawa ay hindi alam. Kung ang mga pasyenteng may subclinical HPV infection ay nakakahawa gaya ng mga pasyenteng may exophytic warts ay hindi alam.
 [ 1 ]
[ 1 ]
Anong mga pagsubok ang kailangan?

