Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Cardiac catheterization
Huling nasuri: 06.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
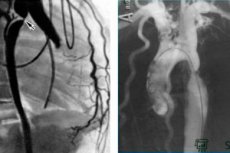
Ang catheterization ng mga cavity ng puso ay isinasagawa gamit ang pagbutas at percutaneous insertion ng isang catheter sa isang sisidlan - isang peripheral vein (ulnar, subclavian, jugular, femoral) para sa mga kanang silid ng puso o isang arterya (brachial, femoral, axillary, radial) para sa kaliwang silid ng puso.
Pamamaraan para sa pagsasagawa ng cardiac catheterization
Sa kaso ng matinding pagpapaliit ng aortic valve o ang artipisyal na prosthesis nito, kapag imposibleng ipasa ang isang catheter sa kaliwang ventricle, isang transseptal puncture ng interatrial septum mula sa kanang atrium patungo sa kaliwa at pagkatapos ay sa kaliwang ventricle ay ginagamit. Ang pinaka-madalas na ginagamit na diskarte sa sisidlan ay ayon sa paraan ng Seldinger (1953). Pagkatapos ng lokal na kawalan ng pakiramdam ng balat at subcutaneous tissue na may 0.5-1% na solusyon sa novocaine o 2% na solusyon sa lidocaine at isang maliit na bingaw sa balat, ang isang ugat o arterya ay nabutas ng isang karayom; kapag lumitaw ang dugo mula sa proximal na dulo ng karayom (pavilion) (kailangan na subukang mabutas lamang ang nauunang dingding ng sisidlan), isang guidewire ay ipinasok sa pamamagitan ng karayom, ang karayom ay tinanggal at ang isang catheter ay ipinasa sa sisidlan kasama ang guidewire, na natural, ay dapat na mas mahaba kaysa sa catheter. Ang catheter ay naka-advance sa kinakailangang lokasyon sa ilalim ng X-ray control. Sa kaso ng paggamit ng mga lumulutang na catheter ng uri ng Swan-Gans na may lobo sa dulo, ang lokasyon ng dulo ng catheter ay tinutukoy ng pressure curve. Mas mainam na mag-install ng isang thin-walled introducer na may hemostatic valve at isang side branch para sa paghuhugas sa sisidlan, at sa pamamagitan nito ay madaling ipasok ang catheter at palitan ito ng isa pa kung kinakailangan. Ang catheter at introducer ay hinuhugasan ng heparinized isotonic sodium chloride solution upang maiwasan ang pagbuo ng thrombus. Gamit ang iba't ibang uri ng mga catheter, posibleng maabot ang iba't ibang bahagi ng puso at mga sisidlan, sukatin ang presyon sa kanila, kumuha ng mga sample ng dugo para sa oximetry at iba pang mga pagsusuri, ipakilala ang RVC upang matukoy ang mga anatomical parameter, constrictions, paglabas ng dugo, atbp.
Kung walang fluoroscopic (X-ray) na kontrol sa lokasyon ng catheter, ang mga catheter na may inflatable na lumulutang na lobo sa dulo ay ginagamit, na maaaring lumipat kasama ang daloy ng dugo sa kanang atrium, kanang ventricle, pulmonary artery at itala ang presyon sa mga ito. Ang pulmonary artery wedge pressure ay nagbibigay-daan sa hindi direktang paghusga sa estado ng left ventricle function, ang end-diastolic pressure (EDP), dahil ang left ventricular EDP ay ang average na presyon sa kaliwang atrium o ang presyon sa pulmonary capillaries. Ito ay mahalaga para sa pagsubaybay sa therapy sa mga kaso ng hypotension, pagpalya ng puso, halimbawa, sa talamak na myocardial infarction. Kung ang catheter ay may mga karagdagang device, posibleng sukatin ang cardiac output gamit ang dye dilution o thermodilution, mag-record ng intracavitary electrogram, at magsagawa ng endocardial stimulation. Ang intracavitary pressure curves ay naitala gamit ang Statham liquid pressure sensor at isang ECG sa isang jet recorder o computer na may posibleng pag-print sa papel; ang kanilang mga pagbabago ay maaaring gamitin upang hatulan ang isang partikular na patolohiya ng puso.
Pagsukat ng cardiac output
Dapat tandaan na walang ganap na tumpak na mga pamamaraan para sa pagsukat ng cardiac output. Sa panahon ng cardiac catheterization, tatlong paraan para sa pagtukoy ng cardiac output ang kadalasang ginagamit: ang Fick method, ang thermodilution method, at ang angiographic method.
Pamamaraan ni Fick
Ito ay iminungkahi ni Adolph Fick noong 1870. Ang pamamaraan ay batay sa pagpapalagay na sa pamamahinga, ang suplay ng oxygen sa baga ay katumbas ng dami ng oxygen na ginagamit ng mga tisyu, at ang dami ng dugo na inilabas ng LV ay katumbas ng dami ng dugo na dumadaloy sa mga baga. Ang pinaghalong venous blood ay dapat kunin, dahil ang konsentrasyon ng oxygen sa dugo ng vena cava at coronary sinus ay makabuluhang naiiba. Ang dugo ay kinuha mula sa RV o pulmonary artery, na mas mainam. Ang pagkakaiba ng arteriovenous oxygen ay maaaring matukoy mula sa konsentrasyon ng oxygen sa arterial (Ca) at venous (Cv) na dugo. Sa pamamagitan ng pagkalkula ng nilalaman ng oxygen na nasisipsip sa loob ng 1 min, ang dami ng dugo na dumadaloy sa mga baga sa parehong yugto ng panahon ay maaaring kalkulahin, ibig sabihin, ang cardiac output (CO):
MO = Q / Ca - St (l/min),
Kung saan ang Q ay ang pagsipsip ng oxygen ng katawan (ml/min).
Alam ang cardiac index, maaari mong kalkulahin ang cardiac index (CI). Upang gawin ito, hatiin ang cardiac index sa gel surface area ng pasyente, na kinakalkula batay sa kanyang taas at timbang ng katawan. Ang index ng puso sa isang may sapat na gulang ay karaniwang 5-6 l/min, at ang CI ay 2.8-3.5 l/min/ m2.
Paraan ng Thermodilution
Ang pamamaraang ito ay gumagamit ng isang cooled isotonic sodium chloride solution (5-10 ml), na ipinakilala sa pamamagitan ng isang multi-lumen catheter sa kanang atrium, ang dulo ng catheter na may thermistor ay nasa pulmonary artery. Ang pagkakalibrate ng mga kurba ay isinasagawa sa pamamagitan ng panandaliang paglipat sa isang pare-parehong pagtutol, na nagbibigay ng mga paglihis ng aparato sa pag-record na naaayon sa isang tiyak na pagbabago sa temperatura para sa isang naibigay na thermistor. Karamihan sa mga thermodilution device ay nilagyan ng mga analog computing device. Ang modernong kagamitan ay nagbibigay-daan sa hanggang 3 pagsukat ng blood MO sa loob ng 1 min at maraming pag-uulit ng mga pag-aaral. Ang cardiac output, o MO, ay tinutukoy ng sumusunod na formula: MO = V (T1 - T2) x 60 x 1.08 / S (l/min),
Kung saan ang V ay ang dami ng ipinakilalang tagapagpahiwatig; Ang T1 ay ang temperatura ng dugo; Ang T2 ay ang temperatura ng tagapagpahiwatig; S ay ang lugar sa ilalim ng dilution curve; Ang 1.08 ay ang koepisyent depende sa tiyak na density at kapasidad ng init ng dugo at isotonic sodium chloride solution.
Ang mga pakinabang ng thermodilution, pati na rin ang pangangailangan para sa catheterization ng venous bed lamang, ay ginagawa ang pamamaraang ito na kasalukuyang pinaka-katanggap-tanggap para sa pagtukoy ng cardiac output sa klinikal na kasanayan.
Ilang teknikal na aspeto ng catheterization laboratory
Kasama sa staff ng catheterization angiography laboratory ang ulo, mga doktor, operating nurse at X-ray technician (X-ray technicians) kung ang cine at large-format na X-ray filming ay ginagamit. Sa mga laboratoryo na gumagamit lamang ng mga video film at pag-record ng imahe sa computer, hindi kailangan ang mga X-ray technician. Ang lahat ng kawani ng laboratoryo ay dapat na bihasa sa mga pamamaraan ng cardiopulmonary resuscitation, kung saan ang X-ray operating room ay dapat may mga naaangkop na gamot, isang defibrillator, isang aparato para sa electrical stimulation ng puso na may isang set ng electrode catheters, isang sentral na supply ng oxygen at (mas mabuti) isang aparato para sa artipisyal na bentilasyon ng mga baga.
Ang mga kumplikado at peligrosong diagnostic procedure at PCI (angioplasty, stenting, atherectomy, atbp.) ay mas mainam na gawin sa mga klinika na may pangkat ng cardiac surgery. Ayon sa mga rekomendasyon ng The American College of Cardiology/American Heart Association, angioplasty at pagsusuri ng mga pasyente na may mataas na panganib ng mga komplikasyon, ang AMI ay maaaring gawin ng mga may karanasan, kwalipikadong mga espesyalista nang walang pagkakaroon ng suporta sa pag-opera sa puso sa ospital kung ang pasyente ay hindi maihatid sa isang mas angkop na lokasyon nang walang karagdagang panganib. Sa Europa at ilang iba pang mga bansa (kabilang ang Russia), ang mga endovascular intervention ay lalong ginagawa nang walang presensya ng mga cardiac surgeon, dahil ang pangangailangan para sa emergency na operasyon sa puso ay kasalukuyang napakababa. Ang isang kasunduan sa isang malapit na cardiovascular surgery clinic ay sapat na para sa emergency na paglipat ng pasyente doon sa kaso ng peri- at postprocedural na mga komplikasyon.
Upang mapanatili ang fitness, kwalipikasyon at kasanayan ng mga operator, ang laboratoryo ay dapat magsagawa ng hindi bababa sa 300 mga pamamaraan bawat taon, at ang bawat manggagamot ay dapat magsagawa ng hindi bababa sa 150 mga diagnostic na pamamaraan bawat taon. Para sa catheterization at angiography, isang high-resolution na X-ray angiography unit, isang sistema para sa pagsubaybay sa ECG at intravascular pressure, pag-archive at pagproseso ng angiographic na mga imahe, sterile na instrumento at iba't ibang uri ng catheters (iba't ibang uri ng catheter para sa coronary angiography ay inilarawan sa ibaba). Ang angiography unit ay dapat na nilagyan ng attachment para sa cineangiographic o digital computer image acquisition at archive, may kakayahang makakuha ng mga imahe online, ibig sabihin, kaagad na may quantitative computer analysis ng mga angiograms.
Mga pagbabago sa intracavitary pressure curves
Ang mga kurba ng presyon ng intracavitary ay maaaring magbago sa iba't ibang mga kondisyon ng pathological. Ang mga pagbabagong ito ay nagsisilbi para sa mga diagnostic kapag sinusuri ang mga pasyente na may iba't ibang mga pathologies sa puso.
Upang maunawaan ang mga sanhi ng mga pagbabago sa presyon sa mga cavity ng puso, kinakailangan na magkaroon ng ideya ng temporal na relasyon sa pagitan ng mga mekanikal at elektrikal na proseso na nagaganap sa panahon ng cycle ng puso. Ang amplitude ng a-wave sa kanang atrium ay mas mataas kaysa sa amplitude ng y-wave. Ang labis na y-wave sa ibabaw ng a-wave sa pressure curve mula sa kanang atrium ay nagpapahiwatig ng paglabag sa pagpuno ng atrium sa panahon ng ventricular systole, na nangyayari sa kakulangan ng tricuspid valve o isang depekto
Sa tricuspid stenosis, ang right atrial pressure curve ay kahawig ng nasa kaliwang atrium sa mitral stenosis o constrictive pericarditis, na may pagbaba at talampas sa kalagitnaan at huli na diastole, tipikal ng mataas na presyon sa maagang systole. Ang ibig sabihin ng kaliwang atrial pressure ay halos tumutugma sa pulmonary artery wedge pressure at ang pulmonary trunk diastolic pressure. Sa kakulangan ng mitral na walang stenosis, mayroong isang mabilis na pagbaba ng presyon sa simula ng systole (isang pagbaba sa y-wave), na sinusundan ng isang unti-unting pagtaas sa late diastole (diastasis). Sinasalamin nito ang pagkamit ng balanse sa pagitan ng mga presyon ng atrial at ventricular sa huling bahagi ng pagpuno ng ventricular. Sa kaibahan, sa mga pasyente na may mitral stenosis, ang y-wave ay dahan-dahang bumababa, habang ang presyon sa kaliwang atrium ay patuloy na bumababa sa buong diastole, at walang mga palatandaan ng diastasis ng presyon ng pulso sa kaliwang atrium, dahil ang atrioventricular pressure gradient ay napanatili. Kung ang mitral stenosis ay sinamahan ng isang normal na sinus ritmo, ang α-wave sa kaliwang atrium ay napanatili at ang pag-urong ng atria ay nagiging sanhi ng paglikha ng isang malaking gradient ng presyon. Sa mga pasyente na may nakahiwalay na mitral regurgitation, ang v-wave ay malinaw na ipinahayag at may matarik na pababang tuhod ng y-line.
Sa left ventricular pressure curve, ang EDP point ay agad na nauuna sa simula ng isometric contraction nito at matatagpuan kaagad pagkatapos ng a-wave bago ang c-wave ng left atrial pressure. Ang kaliwang ventricular EDP ay maaaring tumaas sa mga sumusunod na kaso: pagpalya ng puso, kung ang ventricle ay nakakaranas ng malaking pagkarga sanhi ng labis na daloy ng dugo, halimbawa, sa aortic o mitral insufficiency; kaliwang ventricular hypertrophy, na sinamahan ng pagbawas sa distensibility, pagkalastiko at pagsunod nito; mahigpit na cardiomyopathy; constrictive pericarditis; cardiac tamponade na sanhi ng pericardial effusion.
Sa aortic valve stenosis, na sinamahan ng nakaharang na pag-agos ng dugo mula sa kaliwang ventricle at isang pagtaas sa presyon sa loob nito kumpara sa systolic pressure sa aorta, ibig sabihin, ang hitsura ng isang pressure gradient, ang kaliwang ventricular pressure curve ay kahawig ng pressure curve sa panahon ng isometric contraction. Ang mga balangkas nito ay mas simetriko, at ang pinakamataas na presyon ay bubuo sa ibang pagkakataon kaysa sa mga malulusog na indibidwal. Ang isang katulad na larawan ay sinusunod kapag nagre-record ng presyon sa kanang ventricle sa mga pasyente na may pulmonary artery stenosis. Ang mga curve ng presyon ng dugo ay maaari ding mag-iba sa mga pasyente na may iba't ibang uri ng aortic stenosis. Kaya, sa valvular stenosis, ang isang mabagal at naantala na pagtaas sa arterial pulse wave ay sinusunod, at sa hypertrophic cardiomyopathy, ang paunang matalim na pagtaas ng presyon ay pinalitan ng isang mabilis na pagbaba at pagkatapos ay isang pangalawang positibong alon na sumasalamin sa obstruction sa panahon ng systole.
Nagmula sa mga indeks ng intraventricular pressure
Ang rate ng pagbabago/pagtaas ng intraventricular pressure curve sa panahon ng isovolumic contraction phase ay tinatawag na unang derivative - dр/dt. Noong nakaraan, ginamit ito upang masuri ang contractility ng ventricular myocardium. Ang halaga ng dр/dt at ang pangalawang derivative - dр/dt/р - ay kinakalkula mula sa intraventricular pressure curve gamit ang electronic at computer na teknolohiya. Ang pinakamataas na halaga ng mga indicator na ito ay kumakatawan sa mga indeks ng ventricular contraction rate at tumutulong upang masuri ang contractility at inotropic status ng puso. Sa kasamaang palad, ang malawak na hanay ng mga tagapagpahiwatig na ito sa iba't ibang kategorya ng mga pasyente ay hindi nagpapahintulot sa amin na bumuo ng anumang karaniwang mga pamantayan, ngunit ang mga ito ay lubos na naaangkop sa isang pasyente na may paunang data at laban sa background ng paggamit ng mga gamot na nagpapabuti sa contractile function ng kalamnan ng puso.
Sa kasalukuyan, ang pagkakaroon ng aming arsenal ng mga pamamaraan ng pagsusuri ng pasyente tulad ng echocardiography sa iba't ibang mga pagbabago nito, computer (CT), electron beam at magnetic resonance imaging (MRI), ang mga tagapagpahiwatig na ito para sa pag-diagnose ng mga patolohiya ng puso ay hindi kasinghalaga ng dati.
Mga komplikasyon ng cardiac catheterization
Ang cardiac catheterization ay medyo ligtas, gayunpaman, tulad ng anumang invasive na pamamaraan, mayroon itong tiyak na porsyento ng mga komplikasyon na nauugnay sa parehong interbensyon mismo at sa pangkalahatang kondisyon ng pasyente. Ang paggamit ng mas advanced at manipis na atraumatic catheters, low-osmolar at/o non-ionic RVS, modernong angiographic unit na may real-time na computer image processing para sa invasive na mga interbensyon ay makabuluhang nabawasan ang saklaw ng mga posibleng komplikasyon. Kaya, ang dami ng namamatay sa panahon ng cardiac catheterization sa malalaking angiographic laboratories ay hindi lalampas sa 0.1%. S. Pepine et al. mag-ulat ng pangkalahatang rate ng namamatay na hanggang 0.14%, na may 1.75% para sa mga pasyenteng wala pang 1 taong gulang, 0.25% para sa mga taong mahigit sa 60, 0.03% para sa single-vessel coronary artery disease, 0.16% para sa three-vessel disease, at 0.86% para sa left coronary artery disease. Sa kaso ng pagpalya ng puso, tumataas din ang dami ng namamatay depende sa klase ng NUHA: sa I-II FC - 0.02%, III at IV FC - 0.12 at 0.67%, ayon sa pagkakabanggit. Sa ilang mga pasyente, ang panganib ng malubhang komplikasyon ay tumaas. Ang mga ito ay mga pasyente na may hindi matatag at progresibong angina, kamakailang (mas mababa sa 7 araw) myocardial infarction, mga palatandaan ng pulmonary edema dahil sa myocardial ischemia, na may circulatory failure ng III-IV FC, matinding right ventricular failure, valvular heart defects (malubhang aortic stenosis at aortic regurgitation na may congen heart pressure na mas mataas kaysa sa 80 mm ng heart pressure). pulmonary hypertension at right ventricular failure.
Sa isang multivariate analysis ng 58,332 na mga pasyente, ang mga predictors ng mga seryosong komplikasyon ay malubhang congestive heart failure, hypertension, CHD, aortic at mitral valve disease, renal failure, unstable angina at acute myocardial infarction sa unang 24 na oras, at cardiomyopathy. Sa 80 taong gulang na mga pasyente, ang dami ng namamatay sa panahon ng mga invasive diagnostic procedure ay tumaas din sa 0.8%, at ang saklaw ng mga komplikasyon ng vascular sa lugar ng pagbutas ay umabot sa 5%.


 [
[