Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Shingles
Huling nasuri: 04.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
Ang herpes zoster (shingles, zona) ay ang resulta ng muling pag-activate ng varicella-zoster virus mula sa isang nakatagong estado sa dorsal root ganglia ng spinal cord.
Isang matinding sugat ng central nervous system; nailalarawan sa pamamagitan ng mga vesicular eruptions at neuralgic pain sa mga bahagi ng balat na innervated ng peripheral sensory nerves na umaakyat sa apektadong ganglia. Kasama sa paggamot sa herpes zoster ang mga antiviral na gamot at posibleng glucocorticoids hanggang 72 oras pagkatapos ng simula ng pantal.
Epidemiology
Ang mga taong dati nang nagkaroon ng bulutong-tubig ay apektado. Ang shingles ay isang pangalawang endogenous na impeksiyon na may kaugnayan sa bulutong-tubig.
Ang mga shingles ay sinusunod sa mga tao sa lahat ng pangkat ng edad - mula sa mga bata sa mga unang buwan ng buhay hanggang sa mga matatanda at matatanda na dati nang nagkaroon ng bulutong-tubig. 75% ng mga kaso ay nangyayari sa mga taong higit sa 45 taong gulang, habang ang mga bata at kabataan ay nagkakahalaga ng mas mababa sa 10%. Ang rate ng insidente ay 12-15 bawat 100,000 tao. Ang mga pasyenteng may shingles ay itinuturing na pinagmumulan ng impeksyon para sa mga hindi pa nagkaroon ng bulutong-tubig. Ang index ng nakakahawa ay hindi mas mataas kaysa sa 10%, dahil, hindi katulad ng bulutong-tubig, ang virus ay hindi palaging nakikita sa ibabaw ng mauhog lamad ng respiratory tract.
Ang mga kaso ng shingles ay nakarehistro sa buong taon; ang sakit ay walang binibigkas na seasonality.
Mga sanhi shingles
Ang mga shingles ay sanhi ng parehong virus na nagdudulot ng bulutong-tubig (human herpes virus type 3). Ang bulutong ay isang talamak na invasive phase ng virus, ang herpes zoster (shingles) ay isang reactivation ng latent phase. Lumilitaw ang mga nagpapasiklab na pagbabago sa spinal ganglia at mga nauugnay na dermatomes. Sa ilang mga kaso, ang proseso ng pamamaga ay nakakaapekto sa posterior at anterior horns ng grey matter, pia mater, posterior at anterior roots. Ang pag-activate ng pathogen ay sanhi ng lokal na pinsala na nakakaapekto sa ganglia ng posterior roots ng spinal cord; sistematikong sakit, lalo na ang sakit na Hodgkin; pagkuha ng mga immunosuppressant. Ang mga shingles ay nangyayari sa anumang edad, kadalasan sa mga matatanda, mga pasyenteng nahawaan ng HIV; ito ay pinakamalubha sa mga indibidwal na immunocompromised. Minsan ang mga sanhi ng shingles ay hindi alam.
Pathogens
Pathogenesis
Ang mga shingles ay nabubuo bilang pangalawang endogenous na impeksiyon sa mga indibidwal na nagkaroon ng bulutong-tubig, sa isang clinically expressed, latent o latent form dahil sa muling pag-activate ng varicella zoster virus (Varicella zoster virus), na isinama sa genome ng mga cell sa cranial at spinal sensory ganglia. Ang agwat sa pagitan ng pangunahing impeksiyon at mga klinikal na pagpapakita ng shingles ay kinakalkula sa sampu-sampung taon, ngunit maaaring maikli at tumagal ng ilang buwan. Ang mekanismo ng muling pag-activate ng varicella virus ay hindi sapat na pinag-aralan. Ang mga kadahilanan sa peligro ay kinabibilangan ng katandaan at senile age, mga magkakasamang sakit, pangunahin ang oncological, hematological, impeksyon sa HIV, pagkagumon sa droga, paggamit ng glucocorticoids, cytostatics, radiation therapy. Kasama sa pangkat ng panganib ang mga tatanggap ng mga organ transplant. Ang muling pag-activate ng virus ay maaaring mapukaw ng mga nakababahalang kondisyon, pisikal na trauma, hypothermia, mga nakakahawang sakit, alkoholismo. Ang muling pag-activate ng virus ay nauugnay sa mga kondisyon na sinamahan ng immunosuppression, lalo na sa bahagyang pagkawala ng tiyak na kaligtasan sa sakit.
Bilang resulta ng pag-activate ng chickenpox virus (Varicella zoster virus), ang ganglionitis ay bubuo na may pinsala sa intervertebral ganglia, ganglia ng cranial nerves at pinsala sa posterior roots. Ang proseso ay maaaring may kinalaman sa vegetative ganglia, ang substance at lamad ng utak at spinal cord. Maaaring maapektuhan ang mga panloob na organo. Ang pagkalat ng centrifugally sa kahabaan ng mga nerve trunks, ang virus ay pumapasok sa mga epidermal cell at nagiging sanhi ng mga nagpapasiklab-degenerative na pagbabago sa kanila, na kung saan ay ipinahayag sa pamamagitan ng kaukulang mga pantal sa loob ng innervation zone ng kaukulang nerve, ie dermatome. Posible rin ang hematogenous na pagkalat ng virus, bilang ebidensya ng pangkalahatang anyo ng sakit, polyorgan lesions.
Ang pathological na larawan ng herpes zoster ay sanhi ng mga nagpapaalab na pagbabago sa spinal ganglia at mga kaugnay na lugar ng balat, pati na rin sa posterior at anterior horns ng grey matter, posterior at anterior roots ng spinal cord at pia mater. Ang morpolohiya ng mga vesicle ay magkapareho sa mga nasa bulutong-tubig.
Mga sintomas shingles
Tatlo hanggang apat na araw bago lumitaw ang mga sintomas ng herpes zoster, kasama sa mga senyales ng prodromal ang panginginig, lagnat, karamdaman, at gastrointestinal upset. Maaaring maramdaman ang pananakit sa lugar ng hinaharap na pantal. Sa paligid ng ikatlo hanggang ikalimang araw, ang mga katangian na kumpol ng mga vesicle sa isang erythematous base ay lumilitaw sa innervation zone ng isa o higit pang spinal ganglia. Ang hyperesthesia ay karaniwang napapansin sa apektadong lugar, at ang sakit ay maaaring malubha. Ang pantal ay madalas na lumilitaw sa bahagi ng dibdib at kumakalat sa isang bahagi ng katawan. Humigit-kumulang limang araw pagkatapos ng paglitaw nito, ang mga vesicle ay nagsisimulang matuyo at bumubuo ng isang langib. Ang sugat ay maaaring maging pangkalahatan, na may pinsala sa ibang bahagi ng balat at visceral organ, lalo na sa mga pasyenteng immunocompromised.
Ang unang yugto ng shingles ay karaniwang lumilikha ng kaligtasan sa sakit (ang pag-ulit ay nabanggit sa hindi hihigit sa 4% ng mga kaso). Gayunpaman, ang postherpetic neuralgia ay maaaring tumagal ng ilang buwan o taon, lalo na sa katandaan. Ang impeksyon ng trigeminal nerve ay humahantong sa matinding, patuloy na sakit. Ang sakit ng postherpetic neuralgia ay maaaring talamak, pare-pareho, o episodiko at nakakapanghina.
Sa mga may sapat na gulang, ang pinakamaagang sintomas ng shingles ay ang hitsura ng radicular pain. Ang sakit ay maaaring matindi, paroxysmal, at kadalasang sinasamahan ng lokal na hyperesthesia ng balat. Sa mga bata, ang sakit na sindrom ay hindi gaanong binibigkas at nangyayari nang 2-3 beses na mas madalas. Sa panahon ng prodromal, ang hitsura ng mga pantal ay nauuna sa mga sintomas ng shingles tulad ng kahinaan, karamdaman, lagnat, panginginig, pananakit ng kalamnan at kasukasuan, sakit ng ulo. Sa lugar ng apektadong dermatome, ang pakiramdam ng pamamanhid, tingling, o pagkasunog ay posible. Ang tagal ng prodromal period ay nag-iiba mula 1 hanggang 7 araw.
Ang mga sintomas ng herpes zoster sa panahon ng mga klinikal na palatandaan ay nailalarawan sa pamamagitan ng mga sugat sa balat at/o mauhog na lamad, mga pagpapakita ng pagkalasing at mga sintomas ng neurological.
Ang mga vesicle ay itinuturing na pangunahing elemento ng lokal at pangkalahatan na mga pantal sa balat sa herpes zoster; nabubuo sila sa layer ng mikrobyo ng epidermis.
Sa una, ang exanthema ay mukhang isang pink-red spot, na mabilis na nagiging mahigpit na pinagsama-samang mga vesicle ("kumpol ng mga ubas") na may mga transparent na serous na nilalaman, na matatagpuan sa isang hyperemic at edematous base. Ang kanilang sukat ay hindi lalampas sa ilang milimetro. Ang mga nilalaman ng mga vesicle ay mabilis na nagiging maulap, pagkatapos ay bumuti ang kondisyon ng pasyente, ang temperatura ay bumalik sa normal, ang mga vesicle ay natuyo at natatakpan ng isang crust, pagkatapos nito ay walang peklat. Ang kumpletong pagpapagaling ay nangyayari sa loob ng 2-4 na linggo. Sa mga shingles, ang pantal ay may segmental, unilateral na karakter, kadalasang kumukuha ng 2-3 dermatomes. Ang nangingibabaw na lokalisasyon ng mga sugat sa balat sa mga shingles ay nabanggit sa innervation zone ng mga sanga ng trigeminal nerve, pagkatapos, sa pababang pagkakasunud-sunod, sa lugar ng thoracic, cervical, lumbosacral, cervicothoracic segment. Sa 10% ng mga pasyente, ang pagkalat ng exanthema lampas sa mga apektadong dermatomes ay sinusunod. Ang pagpapakalat ay maaaring sinamahan ng paglitaw ng maramihan o solong elemento ng pantal, na may mas maikling panahon ng pagbabalik. Ang generalization ng exanthema ay nabanggit 2-7 araw pagkatapos ng paglitaw ng pantal sa dermatome area, maaari itong sinamahan ng isang pagkasira sa pangkalahatang kondisyon. Bilang karagdagan sa mga tipikal na vesicular rashes, sa mga mahina na pasyente ang exanthema ay maaaring magbago sa isang bullous form, makakuha ng isang hemorrhagic character at sinamahan ng nekrosis. Ang mga necrotic rashes ay sinusunod sa mga indibidwal na may immunodeficiency (HIV infection, cancer). Sa mga kasong ito, ang mga peklat ay nananatili sa lugar ng pantal. Sa lugar ng pantal, ang malawakang hyperemia ng balat at binibigkas na edema ng pinagbabatayan na mga tisyu ay tinutukoy. Kapag ang pantal ay naisalokal sa lugar ng unang sangay ng trigeminal nerve, ang binibigkas na edema ay madalas na sinusunod. Ang exanthema ay sinamahan ng pagpapalaki at katamtamang pananakit ng mga rehiyonal na lymph node. Ang mga bata ay maaaring may mga palatandaan ng talamak na impeksyon sa paghinga. Ang mataas na temperatura ng katawan ay tumatagal ng ilang araw, na sinamahan ng katamtamang mga sintomas ng pagkalasing. Sa panahong ito ng sakit, ang pangkalahatang tserebral at meningeal na mga sintomas ng shingles ay posible sa anyo ng adynamia, pag-aantok, nagkakalat na sakit ng ulo, pagkahilo, pagsusuka. Lumilitaw ang mga sintomas ng shingles sa average na 2-3 linggo.
Ang postherpetic neuralgia ay bubuo kaagad pagkatapos ng 2-3 linggo ng pagkakasakit. Ang sakit ay karaniwang paroxysmal at tumitindi sa gabi, nagiging hindi mabata. Ang kalubhaan ng sakit ay bumababa pagkatapos ng ilang oras, o ito ay ganap na nawawala sa loob ng ilang buwan. Ang Chronicization ng postherpetic neuralgia ay bihirang sinusunod at sa mga immunocompromised na indibidwal lamang.
Ang mga shingles ay maaaring mangyari na may mga sintomas ng radicular pain lamang, na may mga solong vesicle o walang anumang pantal. Ang diagnosis sa mga ganitong kaso ay itinatag batay sa pagtaas ng mga titer ng antibodies sa chickenpox virus (Varicella zoster virus).
Ang mga paulit-ulit na kaso ng shingles ay tipikal para sa mga pasyenteng may HIV infection o oncological disease (leukemia, lung cancer). Sa kasong ito, ang lokalisasyon ng pantal ay maaaring tumutugma sa lokalisasyon ng tumor, kaya ang paulit-ulit na shingles ay itinuturing na isang senyales para sa isang malalim na pagsusuri ng pasyente. Sa patolohiya ng shingles, ang isang makabuluhang lugar ay inookupahan ng pinsala sa mata (keratitis), na tumutukoy sa kalubhaan ng sakit at nagsisilbing dahilan para sa paglilipat ng mga pasyente sa departamento ng ophthalmology.
Mga yugto
Ang mga shingles ay nahahati sa apat na panahon:
- prodromal (preherpetic neuralgia);
- yugto ng herpetic eruptions;
- convalescence (pagkatapos ng pagkawala ng exanthema);
- mga natitirang epekto.
 [ 22 ]
[ 22 ]
Mga Form
Ang mga shingles ay maaaring mangyari sa banayad, katamtaman at malubhang anyo. Posible ang abortive o matagal na kurso. Ang pamantayan ng kalubhaan ay itinuturing na kalubhaan ng pagkalasing, mga palatandaan ng pinsala sa gitnang sistema ng nerbiyos, ang likas na katangian ng mga lokal na pagpapakita (uri ng exanthema, intensity ng sakit na sindrom).
Ang herpes ng geniculate ganglion ng facial nerve (Ramsay-Hunt syndrome) ay bubuo kapag ang geniculate ganglion ng facial nerve ay naapektuhan at nailalarawan sa pananakit ng tainga, facial nerve paralysis, at kung minsan ay mga vestibular disorder. Lumilitaw ang mga vesicular eruptions sa panlabas na auditory canal; maaaring mawala ang lasa sa anterior third ng dila.
Ang ophthalmic herpes ay isang ocular form ng herpes zoster, na nabubuo na may pinsala sa trigeminal ganglion - ang Gasserian ganglion, at nailalarawan sa pamamagitan ng pananakit at vesicular rashes sa kahabaan ng ocular branch ng V nerve, sa paligid ng mga mata. Ang mga paltos sa dulo ng ilong (sintomas ni Hutchinson) ay nagpapakita ng pinsala sa nasociliary branch ng V nerve. Dapat tandaan na ang pinsala sa mata ay maaaring umunlad sa kawalan ng pinsala sa dulo ng ilong.
Ang oral herpes ay hindi pangkaraniwan ngunit maaaring magdulot ng talamak na unilateral lesyon; Ang mga sintomas ng prodromal ng herpes zoster ay kadalasang wala.
Sa istraktura ng mga klinikal na pagpapakita ng herpes zoster, ang isang makabuluhang lugar ay inookupahan ng iba't ibang mga sindrom ng pinsala sa gitnang at paligid na bahagi ng sistema ng nerbiyos.
Ang mga kaguluhan sa pandama sa lugar ng pantal: radicular pain, paresthesia, segmental disorder ng superficial sensitivity ay patuloy na sinusunod. Ang pangunahing sintomas ay lokal na sakit, ang intensity ng kung saan ay malawak na nagbabago. Ang sakit ay may binibigkas na vegetative coloring (nasusunog, paroxysmal, pagtaas sa gabi). Ito ay madalas na sinamahan ng emosyonal at affective na mga reaksyon.
Ang radicular paresis ay nakapaloob lamang sa ilang bahagi ng pantal: mga sugat ng oculomotor nerves, facial nerve (mga variant ng Hunt syndrome), paresis ng upper limbs, mga kalamnan sa dingding ng tiyan, lower limbs, at sphincter ng pantog. Ang mga sintomas na ito ng shingles ay karaniwang nagkakaroon sa ika-6 hanggang ika-15 araw ng sakit.
Ang polyradiculoneuropathy ay isang napakabihirang sindrom sa mga pasyenteng may herpes zoster; ilang dosenang mga kaso lamang ang inilarawan.
Ang serous meningitis ay isa sa mga pangunahing sindrom sa larawan ng herpes zoster. Kapag sinusuri ang cerebrospinal fluid sa mga unang yugto, ang dalawa o tatlong digit na lymphocytic o halo-halong pleocytosis ay napansin, kabilang ang kawalan ng pangkalahatang cerebral at meningeal phenomena (clinically "asymptomatic" meningitis).
Ang encephalitis at meningoencephalitis ay sinusunod sa talamak na panahon. Ang mga palatandaan ng pinsala sa CNS ay lumilitaw sa ika-2-8 araw ng mga pantal sa dermatome. Pinapayagan ng CT na makita ang foci ng pagkasira ng tisyu ng utak na mula sa ika-5 araw ng encephalitis.
Diagnostics shingles
Mahirap kilalanin ang herpes zoster sa panahon ng prodromal, ngunit pagkatapos ng paglitaw ng mga katangian ng pantal, ang diagnosis ay hindi mahirap. Ang diagnosis ng herpes zoster ay batay sa pagkilala sa isang tipikal na pantal. Kung nagdududa ang diagnosis, maaaring magsagawa ng Tzanck test para makita ang multinucleated giant cells. Minsan ang herpes simplex virus ay maaaring magdulot ng halos kaparehong mga sugat gaya ng herpes zoster. Gayunpaman, ang herpes simplex ay kadalasang bumabalik, habang ang herpes zoster ay bihirang bumabalik, ang mga pantal ay matatagpuan sa kahabaan ng mga dermatom. Ang mga virus ay maaaring makilala sa pamamagitan ng pag-culture at pagsusuri ng biopsy material.
Ang pagkumpirma sa laboratoryo ng diagnosis ay nagsasangkot ng pagtuklas ng antigen ng virus sa pamamagitan ng mikroskopya o sa pamamagitan ng paraan ng immunofluorescence, serological diagnostics ng herpes zoster. Ang PCR ay nangangako.
Ano ang kailangang suriin?
Anong mga pagsubok ang kailangan?
Iba't ibang diagnosis
Ang diagnosis ng herpes zoster sa karamihan ng mga kaso ay hindi nagiging sanhi ng mga paghihirap. Ang nangungunang posisyon ay pinapanatili ng klinikal na pamantayan, ang pangunahing kung saan ay itinuturing na pagkakaroon ng isang katangian na exanthema na may kakaibang segmental na topograpiya, halos palaging isang panig.
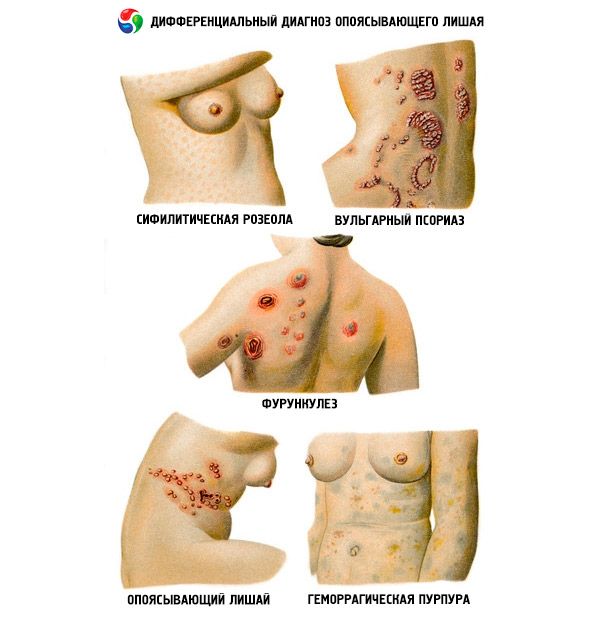
Sa ilang mga kaso, ang differential diagnostics ng herpes zoster ay isinasagawa gamit ang zosteriform herpes simplex. Ang bullous na anyo ng herpes zoster ay naiiba sa erysipelas, mga sugat sa balat sa oncological, hematological na sakit, diabetes mellitus at impeksyon sa HIV.
Sino ang dapat makipag-ugnay?
Paggamot shingles
Ang mga pasyente na may malubhang herpes zoster ay naospital. Ang mga pasyente na may pangkalahatang anyo ng nakakahawang proseso, pinsala sa unang sangay ng trigeminal nerve at ang central nervous system ay nangangailangan ng ipinag-uutos na ospital.
Ang herpes zoster ay ginagamot sa mga lokal na sedative, tulad ng mga wet compress, at kung minsan ay systemic analgesics. Maaaring bawasan ng mga antiviral na gamot ang kalubhaan at dalas ng mga talamak na pantal at ang saklaw ng mga seryosong komplikasyon sa mga indibidwal na immunocompromised at mga buntis na kababaihan. Ang paggamot sa herpes zoster ay dapat magsimula nang maaga hangga't maaari, mas mabuti sa panahon ng prodromal; ito ay hindi epektibo kung nagsimula pagkalipas ng 72 oras pagkatapos lumitaw ang unang pantal. Famciclovir 500 mg pasalita 3 beses araw-araw para sa 7 araw at valacyclovir 1 g pasalita 3 beses araw-araw para sa 7 araw ay ginagamit: ang mga gamot na ito ay may mas mahusay na bioavailability kaysa sa pasalitang ibinibigay acyclovir (sa isang dosis ng 800 mg 5 beses araw-araw para sa 7-10 araw) at samakatuwid ay mas mainam. Ang mga glucocorticoid ay tumutulong na mapabilis ang paggaling at mapawi ang matinding sakit, ngunit hindi binabawasan ang saklaw ng postherpetic neuralgia.
Sa mga pasyenteng immunocompromised, inirerekumenda na magbigay ng acyclovir sa isang dosis na 10 mg/kg intravenously tuwing 8 oras para sa 7 araw para sa mga matatanda at 500 mg/m2 intravenously tuwing 8 oras para sa 7-10 araw para sa mga batang higit sa 1 taong gulang.
Ang pag-iwas sa pangunahing impeksyon ay isinasagawa sa pamamagitan ng pagbabakuna sa mga bata at mga indibidwal na madaling kapitan. Ang isang malinaw na booster effect ng bakuna ay ipinakita sa mga matatandang indibidwal na dati ay nagdusa mula sa bulutong-tubig (isang pagbawas sa bilang ng mga kaso ng sakit).
Ang paggamot sa postherpetic neuralgia ay maaaring maging mahirap. Gabapentin, cyclic antidepressants, at topical lidocaine o capsaicin ointment ang ginagamit. Paminsan-minsan, maaaring kailanganin ang opioid analgesics. Ang intrathecal methylprednisolone ay minsan epektibo.
Ang pathogenetic na paggamot ng herpes zoster ay nagsasangkot ng pangangasiwa ng dipyridamole bilang isang disaggregant, 50 mg 3 beses sa isang araw, para sa 5-7 araw. Ang paggamot sa dehydration ng herpes zoster ay ipinahiwatig (acetazolamide, furosemide). Maipapayo na magreseta ng mga immunomodulators (prodigiosan, imunofan, azoximer bromide, atbp.).
Sa kaso ng postherpetic neuralgia, ang mga NSAID (indomethacin, diclofenac, atbp.) ay ginagamit kasama ng analgesics, sedatives at physiotherapy. Posible ang therapy sa bitamina (B1, B6, B12), mas mainam na isagawa ito sa isang lipophilic na pagbabago ng mga bitamina - milgamma "N", na may mas mataas na bioavailability.
Sa mga malubhang kaso na may matinding pagkalasing, ang paggamot sa detoxification ng shingles ay isinasagawa sa intravenous administration ng rheopolyglucin, infucol, nadagdagan ang dehydration, ang mga anticoagulants at corticosteroid hormones ay ginagamit sa maliliit na dosis. Lokal - 1% na solusyon ng makikinang na berde, 5-10% na solusyon ng potassium permanganate, sa crust phase - 5% bismuth subgallate ointment; sa mga tamad na proseso - methyluracil ointment, solcoseryl. Ang mga antibiotics ay inireseta lamang sa mga pasyente na may shingles na may mga palatandaan ng pag-activate ng bacterial flora.
Sa pangkalahatan, ang therapeutic na diskarte ay tinutukoy ng yugto at kalubhaan ng proseso, ang mga katangian ng klinikal na kurso ng herpes zoster, ang pangkalahatang kondisyon at edad ng pasyente.
Kapag ginagamot ang ophthalmic herpes, kinakailangan ang isang konsultasyon sa isang ophthalmologist; para sa herpes sa tainga, kinakailangan ang isang otolaryngologist.
Tinatayang mga panahon ng kawalan ng kakayahan para sa trabaho
7-10 araw.
Klinikal na pagsusuri
Pagmamasid sa outpatient sa kaso ng malubhang kurso ng sakit at pagkakaroon ng mga komplikasyon sa loob ng 3-6 na buwan.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Sheet ng impormasyon ng pasyente
Dapat mong iwasan ang hypothermia at iba pang nakababahalang kondisyon, limitahan ang pisikal na aktibidad, kumain ng balanseng diyeta. Kinakailangan din na suriin ang estado ng immune system.

