Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Neuroblastoma sa mga bata: sanhi, pagsusuri, paggamot
Huling nasuri: 04.07.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
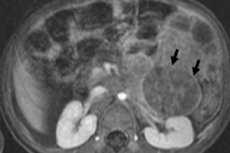
Sa pediatric oncology, ang isa sa mga pinaka-karaniwang extracranial neoplasms ay neuroblastoma sa mga bata, na isang embryonic malignant na tumor ng neural crest neuroblasts, iyon ay, embryonic (immature) nerve cells ng sympathetic nervous system.
Epidemiology
Ayon sa mga istatistika mula sa International Neuroblastoma Risk Group (INRG), ang neuroblastoma ay bumubuo ng humigit-kumulang 8% ng lahat ng oncological na sakit sa mga bata sa buong mundo at pangatlo sa pagkalat, pagkatapos ng leukemia at mga tumor sa utak.
Ayon sa iba pang data, ang neuroblastoma ay bumubuo ng halos 28% ng lahat ng mga kanser sa mga sanggol. Mahigit sa isang katlo ng mga kaso ng neuroblastoma ay nasuri sa mga batang wala pang isang taong gulang; ang average na edad ng diagnosis ay 19-22 buwan. Mahigit sa 90% ng mga na-diagnose na kaso ay nangyayari sa mga batang may edad na dalawa hanggang limang taon (na may nakararami sa mga lalaki); ang peak incidence ay sinusunod sa edad na dalawa hanggang tatlong taon, at ang mga kaso sa mga bata na higit sa limang taong gulang ay nagkakahalaga ng mas mababa sa 10%.
Mga sanhi mga neuroblastoma
Sa pag-aaral ng mga sanhi ng neuroblastoma, napagpasyahan ng mga mananaliksik na ang tumor na ito sa mga bata ay nangyayari dahil sa sporadic genetic mutations sa panahon ng embryogenesis o maagang postnatal development. Ngunit kung ano ang sanhi ng mga pagbabago sa gene na ito ay hindi alam, dahil walang impluwensya ng teratogenic na mga salik sa kapaligiran ang natukoy.
Ang mga tumor na ito ay maaaring mangyari kahit saan, kabilang ang mediastinum, leeg, tiyan, adrenal glands, bato, gulugod, at pelvis.
Sa mga bihirang kaso, ang neuroblastoma sa mga sanggol ay maaaring nauugnay sa isang minanang mutation. Sa partikular, isang mutation sa gene ng lamad protina CD246 sa chromosome 2 - ang enzyme tyrosine kinase ALK, na nagsisiguro intercellular komunikasyon at gumaganap ng isang mahalagang papel sa paggana ng nervous system; sa gene ng protina na PHOX2B (sa chromosome 4), na kasangkot sa pagkahinog ng mga selula ng nerbiyos.
Ang neuroblastoma ay maaari ding nauugnay sa neurofibromatosis type 1 ng pagkabata,Beckwith-Wiedemann syndrome, at hyperinsulinemic hypoglycemia (nesidioblastosis pancreatitis).
Mga kadahilanan ng peligro
Ngayon, ang pagmamana ay kinikilala bilang mga kadahilanan ng panganib para sa pagbuo ng neuroblastoma sa mga bata - ang pagkakaroon ng tumor na ito sa kasaysayan ng pamilya, pati na rin ang mga congenital anomalya na nauugnay sa mga mutation ng gene sa panahon ng intrauterine development. Ito ay totoo lalo na para sa mga kaso ng pag-unlad ng ilang mga neoplasma sa iba't ibang mga organo.
Wala sa mga exogenous na salik na nagpapataas ng panganib ng tumor na ito ang natukoy ng mga mananaliksik.
Pathogenesis
Ang mekanismo ng pag-unlad ng neuroblastomas ay sanhi ng mga kaguluhan sa pagkita ng kaibhan at pagkahinog ng neural crest cells - mga bilateral na linya ng cell na bumubuo sa mga gilid ng neural tube mula sa ectodermal germ layer ng embryo ng tao. Ang mga cell na ito ay lumilipat (gumagalaw) at nag-iiba sa maraming uri ng mga cell: sensory at autonomic neuron, neuroendocrine cells at mga cell ng adrenal medulla, mga cell ng craniofacial cartilage at buto, pati na rin ang mga pigment cell.
Sa neuroblastoma, ang mga migrate na neuroblast ay hindi mature, ngunit patuloy na lumalaki at naghahati, na bumubuo ng isang tumor. At ang pathogenesis ng pagbuo nito ay nauugnay sa mga sumusunod na mutation ng gene:
- na may pagdoble ng bahagi ng chromosome sequence o pagdoble ng mga segment ng LMO1 gene sa chromosome 11, pag-encode ng RBTN1 protein sa neural crest cells ng embryo;
- na may pagbabago sa numero ng kopya ng NBPF10 gene sa chromosome 1q21.1, na naka-encode sa DUF1220 na protina, na kumokontrol sa paglaganap ng mga neural stem cell ng tao. Ang mga karamdamang ito ay humantong sa alinman sa pagdoble ng chromosome na ito o sa pagtanggal nito - ang kawalan ng bahagi ng DNA;
- na may mga pagbabago sa tumor suppressor gene ATRX (sa chromosome Xq21.1);
- na may pagkakaroon ng mga karagdagang kopya (amplification) ng N-Myc transcription factor gene sa chromosome 2, na nagko-code para sa isa sa mga transcription factor (DNA-binding protein) na kumokontrol sa aktibidad ng iba pang mga gene at kinokontrol ang paglaganap ng mga precursor cell sa panahon ng pagbuo ng mga protina para sa pagbuo ng mga tisyu at organo ng fetus. Ang pagpapalakas ng gene na ito ay nagiging isang oncogene, na nagdudulot ng pagkagambala sa siklo ng cell, nadagdagan ang paglaganap ng cell at pagbuo ng tumor.
Mga sintomas mga neuroblastoma
Ang mga unang palatandaan ng neuroblastoma ay hindi tiyak at maaaring kabilang ang pagkawala ng gana (at pagbaba ng timbang), pagkapagod kapag nagpapakain, lagnat, at pananakit ng kasukasuan.
Ang mga klinikal na sintomas ay nakasalalay sa lokasyon ng pangunahing tumor at ang pagkakaroon ng metastases (na nangyayari sa 60-73% ng mga kaso).
Kadalasan, ang pangunahing neuroblastoma ay naisalokal sa adrenal medulla, na may katulad na pinagmulan sa mga selula ng nerbiyos. Sa mga batang wala pang isang taong gulang, ang adrenal neuroblastoma ay nasuri sa 35-40% ng mga kaso. Kasama sa mga sintomas nito ang pananakit ng tiyan, lagnat, pagbaba ng timbang, pananakit ng buto, anemia o kaakibat na Pepper's syndrome: nagkakalat na pinsala sa atay na may malubhang hepatomegaly at respiratory distress syndrome.
Ang retroperitoneal neuroblastoma o retroperitoneal neuroblastoma sa mga bata, habang lumalaki ito, ay nagsisimulang magdiin sa pantog o bituka, na maaaring magdulot ng mga problema sa pag-ihi o pagdumi, pamamaga ng mga binti (sa mga lalaki, ang scrotum ay namamaga).
Ang neuroblastoma ng mediastinum sa mga bata (mediastinal neuroblastoma) ay madalas na pumipindot sa superior vena cava, at ito ay maaaring magdulot ng pamamaga ng mukha, leeg, braso, at itaas na dibdib (na ang balat ay nagiging mala-bughaw-pula, na may subcutaneous nodules). Ang pag-ubo at paghinga, mga problema sa paghinga (kakulangan ng hininga) o mga problema sa paglunok (dysphagia) ay lumilitaw; Ang pinalaki na mga lymph node ay napapansin sa leeg, sa itaas ng collarbone, at sa mga kilikili.
Ang pagkalat ng mga selula ng tumor sa utak ng buto ay humahantong sa anemia, thrombocytopenia at leukopenia na may posibilidad na dumudugo.
At sa mga metastases sa periorbital area, lumilitaw ang mga madilim na bilog o mga pasa sa paligid ng mga mata. Ang ganitong tumor ay maaari ding maging sanhi ng pananakit ng ulo at pagkahilo, exophthalmia (bulging ng eyeballs), at dahil sa compression ng nerve endings - drooping eyelids (ptosis) at pagbawas sa laki ng pupils (miosis).
Ang neuroblastoma ng tiyan o neuroblastoma ng cavity ng tiyan sa mga bata ay humahantong sa pagbuo ng mga nadaramang seal sa tiyan, ang pag-disten nito, pagkawala ng gana, paninigas ng dumi, at pagtaas ng presyon ng dugo. Ang pagpindot sa tumor sa spinal cord o ugat ng ugat ay maaaring humantong sa pamamanhid at panghihina ng mga paa, kawalan ng kakayahang tumayo, gumapang, o maglakad. Kung apektado ang mga buto, maaaring mangyari ang pananakit ng buto.
Sa kaso ng stage 3-4 na tumor sa lukab ng tiyan na may pinsala sa lymph node, ang mga selula ng tumor ay maaaring pumasok sa renal parenchyma, at pagkatapos ay bubuo ang malawak na neuroblastoma ng bato sa mga bata, na humahantong sa pagkagambala sa mga pag-andar nito.
Mga yugto
- Stage 1 neuroblastoma ay isang pangunahing tumor na naisalokal at nakahiwalay sa isang bahagi ng katawan; Ang mga lymph node sa magkabilang panig ay hindi apektado.
- Neuroblastoma stage 2. Sa stage 2A, ang pangunahing tumor ay nakakulong sa isang lugar ngunit malaki; Ang mga bilateral na lymph node ay hindi kasangkot. Sa stage 2B, ang mga lymph node sa gilid ng katawan kung saan matatagpuan ang tumor ay positibo para sa metastases.
- Neuroblastoma stage 3: ang pangunahing tumor ay tumatawid sa spinal cord o midline ng katawan, unilateral o bilateral metastases ay matatagpuan sa mga lymph node.
- Neuroblastoma stage 4: kumalat ang tumor sa malayong mga lymph node, bone marrow, buto, atay o iba pang mga organo. At ang stage 4S ay tinutukoy sa mga batang wala pang isang taong gulang na may lokal na pangunahing tumor, na may pagkalat sa balat, atay o bone marrow.
International Neuroblastoma Risk Staging System (INRGSS)
Gumagamit ang INRGSS ng imaging-defined risk factor (IDRFs), na mga salik na nakikita sa mga pagsusuri sa imaging na maaaring mangahulugan na ang isang tumor ay magiging mas mahirap alisin.
Hinahati ng INRGSS ang mga neuroblastoma sa 4 na yugto:
- L1: Ang tumor ay hindi kumalat mula sa kung saan ito nagsimula at hindi lumaki sa mahahalagang istruktura. Ito ay limitado sa isang bahagi ng katawan, tulad ng leeg, dibdib, o tiyan.
- L2: Ang tumor ay hindi kumalat (metastasize) malayo sa kung saan ito nagsimula (halimbawa, ito ay maaaring lumaki mula sa kaliwang bahagi ng tiyan hanggang sa kaliwang bahagi ng dibdib), ngunit mayroon itong hindi bababa sa isang IDRF.
- M: Nag-metastasize ang tumor sa malayong bahagi ng katawan (maliban sa mga tumor sa MS stage).
- MS: Metastatic disease sa mga batang wala pang 18 buwang gulang, kung saan ang kanser ay kumakalat lamang sa balat, atay, at/o bone marrow.
Mga komplikasyon at mga kahihinatnan
Ang Neuroblastoma ay nailalarawan sa pamamagitan ng mga komplikasyon at kahihinatnan tulad ng:
- kumalat (metastasis) sa mga lymph node, bone marrow, atay, balat at buto;
- spinal cord compression (na maaaring magdulot ng pananakit at humantong sa paralisis);
- pag-unlad ng paraneoplastic syndrome (dahil sa pagkilos ng ilang mga kemikal na itinago ng tumor, pati na rin ang antigen disialoganglioside GD2 na ipinahayag ng mga selula nito), na kung saan ay ipinahayag sa pamamagitan ng mabilis na hindi sinasadyang paggalaw ng mata, may kapansanan sa koordinasyon, kalamnan cramps, at pagtatae;
- relapses pagkatapos makumpleto ang pangunahing therapy (tulad ng ipinapakita ng klinikal na kasanayan, ang mga high-risk na neuroblastoma ay may pagbabalik sa dati sa 50% ng mga kaso).
Diagnostics mga neuroblastoma
Ang pag-diagnose ng pinaghihinalaang neuroblastoma sa isang bata ay nangangailangan ng pagsusuri, mga pagsusuri sa laboratoryo at imaging.
Ang mga pagsusuri sa dugo at ihi ay kinukuha para sa mga catecholamines (norepinephrine at dopamine) at homovanillic o vanillylmandelic acids (nabuo sa panahon ng metabolismo ng mga hormone na ito); isang pagsusuri sa dugo para sa neurospecific enolase, isang enzyme-linked immunosorbent assay (ELISA) ng serum ng dugo, at isang pagsusuri sa bone marrow (isang sample na kinuha sa pamamagitan ng aspiration puncture). Ang isang pagsusuri sa DNA ay isinasagawa upang matukoy ang mga mutasyon, at ang isang biopsy ay isinasagawa para sa cytomorphological na pagsusuri ng tumor tissue.
Pagkatapos kunin ang mga sample ng biopsy, ipinadala sila sa isang lab kung saan sila ay titingnan sa ilalim ng mikroskopyo ng isang pathologist (isang doktor na may espesyal na pagsasanay sa pagtukoy ng mga selula ng kanser). Ang mga espesyal na pagsusuri sa lab ay madalas ding pinapatakbo sa mga sample upang ipakita kung ang tumor ay neuroblastoma.
Kung ito ay neuroblastoma, makakatulong din ang mga pagsusuri sa lab na matukoy kung gaano kabilis lumaki o kumalat ang tumor, gayundin kung anong mga paggamot ang maaaring pinakamahusay na gumana.
Nakikita ng instrumental diagnostics ang neoplasm gamit ang ultrasound, X-ray, MRI o CT, PET na may pagpapakilala ng 18F-fluorodeoxyglucose o MIBG scanning - scintigraphy na may metaiodobenzylguanidine. [ 1 ]
Iba't ibang diagnosis
Kasama sa differential diagnosis ang benign ganglioneuroma, ganglioneuroblastoma, rhabdomyosarcoma, nephroblastoma.
Sino ang dapat makipag-ugnay?
Paggamot mga neuroblastoma
Sa neuroblastoma, ang paggamot ay nakasalalay sa pangkat ng panganib ng pasyente (yugto ng proseso ng tumor), lokalisasyon ng tumor, mga genomic na tampok ng mga selula ng tumor at edad ng bata. At maaaring kabilang dito ang pagsubaybay, operasyon, chemotherapy, radiation therapy, immunotherapy, at hematopoietic stem cell transplantation.
Ang neoadjuvant o adjuvant (pre-o postoperative) na chemotherapy para sa neuroblastoma sa mga bata, tulad ng anumang chemotherapy para sa cancer, ay ibinibigay sa mga kurso: ang gamot ay ibinibigay sa loob ng ilang araw nang sunud-sunod, na sinusundan ng pahinga para sa pagbawi ng katawan. Karaniwang inuulit ang mga pag-ikot tuwing tatlo hanggang apat na linggo.
Ang mga sumusunod na gamot (at ang kanilang mga kumbinasyon) ay ginagamit: Cyclophosphamide, Cisplatin o Carboplatin, Doxorubicin (Adriamycin), Vincristine, Etoposide.
Kasama sa mga karaniwang side effect ng chemotherapy na gamot ang pagkawala ng buhok, pagkawala ng gana, pagkapagod, pagduduwal at pagsusuka, mga ulser sa bibig, pagtatae, o paninigas ng dumi. Ang chemotherapy ay maaaring makapinsala sa bone marrow at maging sanhi ng pagbaba sa bilang ng mga selula ng dugo.
Ang target na immunotherapy (na naglalayon sa tumor antigen GD2) ay gumagamit ng mga gamot mula sa pangkat ng mga monoclonal antibodies (anti-GD2 MAb) Dinutuximab (Unituxin) at Naxitamab. Ang mga ito ay ibinibigay sa intravenously sa pamamagitan ng matagal na pagbubuhos, kasama ng granulocyte-macrophage colony-stimulating factor (cytokine GM-CSF) at interleukin-2.
Kasama sa mga side effect ng mga gamot na ito ang pananakit (kadalasan ay napakalubha), pagbaba ng presyon ng dugo, pagtaas ng tibok ng puso, igsi ng paghinga (na may posibleng pamamaga ng mga daanan ng hangin), pagtaas ng temperatura, pagduduwal, pagsusuka at pagtatae, mga pagbabago sa cellular at mineral na komposisyon ng dugo.
Upang mabawasan ang panganib ng pag-ulit ng kanser pagkatapos ng high-dose chemotherapy at stem cell transplantation, ang mga batang may mataas na panganib na neuroblastoma ay ginagamot ng systemic retinoids, 13-cis-retinoic acid (Isotretinoin). [ 2 ]
Kirurhiko paggamot ng neuroblastoma - pag-alis ng tumor, halimbawa, bukas na adrenalectomy o laparoscopic resection ng adrenal neuroblastoma; lymphectomy (pag-alis ng mga apektadong lymph node), atbp. [ 3 ]
Para sa high-risk neuroblastoma, maaaring gamitin ang radiation therapy.[ 4 ]
Pag-iwas
Dahil sa mga sanhi ng neuroblastoma sa mga bata, ang tanging preventive measure ay maaaring genetic counseling kapag nagpaplano ng pagbubuntis. Ngunit dapat tandaan na ang tumor na ito ay nauugnay sa minanang mutasyon lamang sa 1-2% ng mga kaso.
Pagtataya
Ang infantile neuroblastoma ay may kakayahang kusang bumagsak.
Prognostic marker
- Ang mga high-risk na tumor, pati na rin ang neuroblastoma sa mga bata sa lahat ng pangkat ng edad at lahat ng yugto (maliban sa stage 4S) - na may mas mataas na pagpapahayag ng N-MYC gene at amplification ng N-Myc oncogene - ay may hindi kanais-nais na pagbabala na nakakaapekto sa pag-asa sa buhay.
- Ang pagkakaroon ng mga tumor cell na nawawala ang ilang partikular na bahagi ng chromosome 1 o 11 (kilala bilang 1p o 11q na pagtanggal) ay may mas masahol na pagbabala. Ang pagkakaroon ng dagdag na bahagi ng chromosome 17 (17q gain) ay nauugnay din sa isang mas masamang pagbabala.
- Ang mga selulang neuroblastoma na may malaking halaga ng DNA ay may mas mahusay na pagbabala, lalo na para sa mga batang wala pang 2 taong gulang.
- Ang mga neuroblastoma na may mas maraming neurotrophin receptor, lalo na ang nerve growth factor receptor na TrkA, ay may mas mahusay na pagbabala.
Survival by Childhood Oncology Group (COG) risk group
- Low-risk group: Ang mga bata sa low-risk group ay may 5-year survival rate na higit sa 95%.
- Intermediate risk group: Ang mga bata sa intermediate risk group ay may 5-taong survival rate na 90% hanggang 95%.
- High-risk group: Ang mga bata sa high-risk group ay may 5-year survival rate na humigit-kumulang 50%.
Humigit-kumulang 15% ng pagkamatay ng kanser sa pagkabata ay dahil sa neuroblastoma. Ang mga pagkakataon ng pangmatagalang kaligtasan para sa high-risk na malignancy na ito ay hindi hihigit sa 40%. Ang kabuuang limang taong survival rate ay 67-74%, 43% sa isa hanggang apat na pangkat ng edad, at higit sa 80% para sa neuroblastoma na nasuri sa unang taon ng buhay.
Использованная литература

