Medikal na dalubhasa ng artikulo
Mga bagong publikasyon
Azoospermia
Huling nasuri: 29.06.2025

Ang lahat ng nilalaman ng iLive ay medikal na nasuri o naka-check ang katotohanan upang masiguro ang mas tumpak na katumpakan hangga't maaari.
Mayroon kaming mahigpit na mga panuntunan sa pag-uukulan at nag-uugnay lamang sa mga kagalang-galang na mga site ng media, mga institusyong pang-akademikong pananaliksik at, hangga't maaari, ang mga pag-aaral ng medikal na pag-aaral. Tandaan na ang mga numero sa panaklong ([1], [2], atbp) ay maaaring i-click na mga link sa mga pag-aaral na ito.
Kung sa tingin mo na ang alinman sa aming nilalaman ay hindi tumpak, hindi napapanahon, o kung hindi pinag-uusapan, mangyaring piliin ito at pindutin ang Ctrl + Enter.
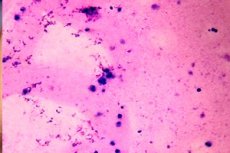
Kapag ang pagsusuri ng ejaculate ng isang lalaki ay nagpapakita ng kawalan ng spermatozoa, ito ay tinatawag na azoospermia. Ang mga sanhi ng karamdaman na ito ay maaaring magkakaiba: mula sa pangunahin at pangalawang kakulangan ng gonadal (cryptorchidism, pagkabulok ng epithelium ng testicular tubules, hyporchidism, atbp.) Sa iba pang mga mekanikal na hadlang na maaaring hadlangan ang transportasyon ng tamud mula sa mga testicle patungo sa mga seminal vesicle. Maaaring hindi maapektuhan ang kalidad ng libido. Ang Azoospermia ay nasuri sa pamamagitan ng paulit-ulit na mikroskopikong pagsusuri ng semilya. [ 1 ]
Ang Therapy ay pangmatagalan, pathogenetic.
Epidemiology
Ang kawalan ng katabaan sa mga lalaki ay ang kawalan ng kakayahan na lagyan ng pataba ang isang babae. Sa ngayon, ang mga doktor ay may mga resulta ng maraming mga pag-aaral, ayon sa kung saan sa 40% ng mga pag-aasawa na hindi magkaanak, ang "salarin" ng kawalan ng kakayahang magbuntis ay isang lalaki. Isa pang tagapagpahiwatig ng mga istatistika: tungkol sa 15-20% ng mga pag-aasawa ay may katulad na mga paghihirap na nauugnay sa kawalan ng katabaan.
Ang modernong konsepto ng "infertile marriage" ay nagpapahiwatig na ang mga mag-asawa ay hindi maaaring magbuntis sa loob ng 12-24 na buwan ng regular na sekswal na aktibidad nang hindi gumagamit ng contraception.
Ang kakayahan ng isang lalaki na mabuntis ang isang babae ay tinutukoy ng mga katangian ng kanyang seminal fluid at ang bilang at kalidad ng tamud na nasa loob nito. Ang ejaculate ay isang halo-halong pagtatago ng mga testicle at appendage, pati na rin ang glandular system na kinakatawan ng seminal vesicles, prostate, Littre's at Cooper's glands. Ang sperm fluid ay alkaline sa reaksyon, na may pH na nagbabago sa pagitan ng 7.0 at 7.6. Nasa loob ng saklaw na ito na ang tamud ay pinakakomportable sa paglalakbay. Bilang karagdagan, ang isang alkaline na kapaligiran ay ginagawang mas lumalaban ang tamud sa acidic na kapaligiran ng vaginal (ang average na pH sa puki ay 4.5 at sa cervical canal ay 7.5).
Ayon sa istatistika, ang azoospermia ay nasuri sa humigit-kumulang 2% ng mga mag-asawang baog.
Mga sanhi ng azoospermia
Ang Azoospermia ay sinamahan ng isang paglabag sa pagbuo ng tamud, bilang isang resulta kung saan ang seminal fluid ay hindi naglalaman ng tamud. Depende sa pinagbabatayan na mga sanhi, tinutukoy ng mga eksperto ang obstructive at nonobstructive na variant ng patolohiya.
Ang Azoospermia ay nagsasangkot ng pagkawala ng kakayahan ng isang lalaki na magbuntis nang natural, at para sa ilang mga pasyente, hindi rin matagumpay ang mga assisted reproductive technologies.
Maaaring magkaroon ng obstructive at nonobstructive onset ang Azoospermia. Sa unang kaso, ang sanhi ay ang pagbara ng mga duct ng tamud, at sa pangalawang kaso, ang direktang produksyon ng tamud ay may kapansanan. [ 2 ]
Ang mga problema sa transportasyon ng tamud ay maaaring mangyari dahil sa mga sumusunod na dahilan:
- Mga nakakahawang at nagpapasiklab na proseso na nakakaapekto sa male reproductive system at negatibong nakakaapekto sa kakayahan ng isang lalaki na magpataba;
- Traumatic injuries, surgical interventions sa spinal column (lumbosacral region), abdominal cavity, genital organs;
- Dilation at pagpapalaki ng scrotal venous vessels ( Varicocele );
- Mga partikular na paraan ng pagpipigil sa pagbubuntis tulad ng vasectomy - isang pamamaraan kung saan pinuputol at tinatali ang mga ejaculatory ducts;
- Congenital na kawalan o pagsasanib ng mga spermatic duct.
Ang non-obstructive na uri ng azoospermia ay hindi nauugnay sa pagbara ng sperm excretion, ngunit may kinalaman sa pagkagambala sa paggawa ng sperm sa katawan. Ang mga sanhi na nag-uudyok sa naturang malfunction ay ang mga sumusunod:
- Pag-inom ng ilang partikular na gamot - partikular na antibiotic, steroid hormones, at chemotherapy;
- Pag-abuso sa alkohol, paninigarilyo at paggamit ng droga;
- Hindi kanais-nais na pagmamana (hal. klinefelter o kallman syndromes);
- Hormonal imbalance na nakakaapekto sa testicular functionality;
- Retrograde ejaculation, kung saan ang tamud ay nahuhulog sa pantog sa halip na urethra (nagaganap laban sa background ng mga pinsala sa spinal cord, diabetes mellitus, atbp.);
- Exposure sa radioactive radiation, radiation therapy;
- Matindi o matagal na pagtaas ng temperatura ng katawan, talamak na pagkalasing, pagkalason ng mga pestisidyo, mabibigat na metal;
- Pagkabigo ng testicular.
Mga kadahilanan ng peligro
Dahil ang mga karamdaman ng spermatogenesis at azoospermia ay karaniwang mga problema sa mga lalaki, sinimulan ng mga siyentipiko ang isang pag-aaral kung saan natukoy nila ang mga pangunahing kadahilanan ng panganib para sa pagbuo ng kawalan ng katabaan ng lalaki:
- Masamang gawi (paninigarilyo, pag-inom ng alak);
- Hindi tamang diyeta (pagkonsumo ng pangunahing mataba, maalat at maanghang na pagkain);
- Mga panganib sa trabaho sa loob ng limang taon o higit pa (mataas at masyadong mababa ang pagkakalantad sa temperatura, mabagsik at maalikabok na hangin, pagkalasing sa kemikal);
- Hindi kanais-nais na mga kondisyon sa kapaligiran;
- Ang pagwawalang-bahala sa mga sakit, hindi napapanahong paghingi ng tulong medikal, pag-chronic ng mga pathology;
- Hypodynamia, higit sa lahat laging nakaupo at laging nakaupo sa pamumuhay;
- Labis na psycho-emotional stress, madalas na mga salungatan, alalahanin, takot;
- Labis na ehersisyo.
Ang isa sa mga nangungunang kadahilanan sa pag-unlad ng azoospermia ay itinuturing na hindi malusog na pamumuhay ng mga modernong kinatawan ng mas malakas na kasarian. Ang mga nakakapinsalang gawi ay may mas malinaw na negatibong epekto sa kalusugan at kapasidad ng reproduktibo ng mga lalaki, at higit pa sa kumbinasyon ng iba pang umiiral na mga kadahilanan. [ 3 ]
Maaaring kabilang sa mga nasa panganib na grupo ang:
- Mga pasyente na may kasaysayan ng mga impeksiyon na nakukuha sa pakikipagtalik;
- Mga lalaking nalantad sa mga ionizing ray o mga chemically active substance;
- Mga tao na ang mga kapamilya ay dumanas ng mga hormonal disorder;
- Mga lalaking may kasaysayan ng mga traumatikong pinsala sa panlabas na genital system.
Pathogenesis
Ang Azoospermia sa pangkalahatan ay pinukaw ng isa sa tatlong pangunahing dahilan:
- May kapansanan sa paggana ng mga duct kung saan ang tamud ay pinalabas.
- May kapansanan sa pag-andar ng testicular.
- Iba pang mga sakit at kundisyon.
Ang unang dahilan, ang mga nababagabag na channel ng output, ay dahil sa mga salik tulad ng:
- Traumatic spinal cord injuries, kung saan mayroong discharge ng sperm secretion sa cavity ng pantog;
- Mga operasyon sa prostate (pang-opera na paggamot ng prostatitis, prostate adenomas, atbp.);
- Diabetes;
- Mga nakakahawang-namumula na mga pathology tulad ng tuberculosis o venereal na sakit;
- Mga genetic na pathologies na sinamahan ng metabolic failure (hal., cystic fibrosis);
- Congenital defective abnormalities ng vas deferens.
Ang pangalawang dahilan, ang kapansanan sa paggana ng testicular, ay isang kinahinatnan:
- Ng undescended testicles (cryptorchidism);
- Ng mababang produksyon ng male sex hormone;
- Traumatic at iba pang mga testicular lesyon;
- pagkakalantad sa radiation, masamang gawi;
- Mga nagpapasiklab na reaksyon na kinasasangkutan ng testicular area;
- STD, orchitis;
- Mga genetic na depekto, congenital anomalya.
Kabilang sa iba pang mga pathologies na maaaring pukawin ang pag-unlad ng azoospermia, tinawag ng mga eksperto ang mga naturang sakit:
- Isang sugat ng hypothalamus, ang rehiyon ng utak na kumokontrol sa paggawa ng mga sex hormone;
- Lesyon ng pituitary gland - isang departamento na "subordinate" sa hypothalamus, na maaaring maapektuhan bilang resulta ng matagal na pagkalasing (kabilang ang alkohol at droga), mga proseso ng tumor at pagdurugo.
Ang proseso ng spermatogenesis ay ang pagbuo at pagkahinog ng spermatozoa: ito ay nagsisimula sa pagdadalaga at tumatagal hanggang sa pagtanda. Ang mga male sex cell ay nabuo sa paikot-ikot na testicular seminal ducts. Nangyayari ito nang sunud-sunod: mula sa paglaganap ng spermatogonium hanggang sa mga proseso ng meiosis at spermiogenesis. Ang pinakamataas na aktibidad ng proseso ay sinusunod sa isang rehimen ng temperatura na humigit-kumulang 34°C. Ang ganitong rehimen ay pinananatili, dahil sa anatomical localization ng testes hindi sa cavity ng tiyan, ngunit sa scrotum. Ang spermatozoa ay ganap na nag-mature sa testicular appendage. Ang buong siklo ng pagbuo ng tamud sa katawan ng lalaki ay tumatagal ng mga 74 araw.
Mga sintomas ng azoospermia
Ang pangunahing palatandaan ng azoospermia ay ang kawalan ng kakayahan ng mag-asawa na magbuntis ng isang bata. Bilang isang patakaran, sa problemang ito na ang mga lalaki ay humingi ng medikal na tulong, dahil sa pangkalahatan, ang sekswal na pag-andar ay madalas na hindi napinsala. Ang iba pang mga sintomas ay maaaring lumitaw lamang kung ang mga ito ay sanhi ng pangunahing, pangunahing sakit. Halimbawa, ang hindi sapat na testicular function - hypogonadism - ay ipinahayag sa pamamagitan ng hindi pag-unlad ng pangalawang sekswal na larawan, na kung saan ay ipinahayag sa pamamagitan ng underexposed na buhok, babaeng uri ng katawan, gynecomastia. Ang secretory azoospermia ay madalas na napansin laban sa background ng testicular hypoplasia, nabawasan ang sekswal na kakayahan, erectile dysfunction, maliit na penis syndrome.
Ang iba't ibang uri ng obstructive azoospermia ay minsan sinasamahan ng pakiramdam ng discomfort, paghila ng sakit sa genital area, pamamaga o pamamaga ng scrotum. Ang mga palpatory disorder ng testicle ay madalas na hindi napansin, ngunit ang mga appendage ay maaaring pinalaki - dahil sa akumulasyon ng mga male germ cell sa kanila. Ang sagabal ay madalas na nangyayari nang sabay-sabay sa retrograde ejaculation.
Sa karamihan ng mga kaso, ang isang lalaki na nagdurusa sa azoospermia ay hindi napapansin ang anumang mga palatandaan ng pathological. Ang unang "kampanilya" ay lilitaw kapag ang mag-asawa ay nagsimulang magplano ng pagbubuntis, ngunit ang regular na hindi protektadong pakikipagtalik ay hindi humantong sa pinakahihintay na resulta: ang babae ay hindi nabubuntis.
Nakikilala ng mga doktor ang isang bilang ng mga sintomas na dapat bigyang pansin, dahil maaari nilang ipahiwatig ang pagkakaroon ng mga malfunctions bago pa maghinala ang pasyente ng kawalan ng katabaan ng lalaki at azoospermia:
- Banayad na paulit-ulit na sakit sa lugar ng singit;
- Pamamaga, pamamaga sa scrotal area;
- Paghina ng erections at libido;
- Isang palaging pakiramdam ng pagkapagod;
- Pamamaga, pagpapalaki ng mga glandula ng dibdib (gynecomastia);
- Talamak at madalas na mga nakakahawang proseso;
Mahina ang paglaki ng buhok sa mukha at katawan, pati na rin ang iba pang mga palatandaan ng posibleng pagbaba sa produksyon ng mga male sex hormones.
Tabod sa azoospermia
Ang pagsusuri ng semilya ay isinasagawa tulad ng sumusunod:
- Normosemia - 1 hanggang 6 ML ng sperm fluid.
- Multisemia - ang dami ng sperm fluid ay lumampas sa 6 ml.
- Normospermia - ang bilang ng mga male sex cell sa bawat 1 ml ng semilya ay 60-120 milyon.
- Polyspermia - ang bilang ng mga male sex cell sa bawat 1 ml ng sperm fluid ay lumampas sa 120 milyon.
- Aspermia - ang mga selula ng spermatozoa at spermatogenesis ay wala.
- Oligozoospermia - ang bilang ng mga male sex cell sa sperm fluid ay hindi lalampas sa 20 milyon kada 1 ml.
- Hypospermia - ang bilang ng tamud ay nasa pagitan ng 20 at 60 milyong tamud kada 1 ml.
- Azoospermia - ang spermatozoa ay wala sa semilya, ngunit ang mga immature forms ng spermatogenesis ay naroroon.
Mga Form
Ang Azoospermia ay isang uri ng kawalan ng katabaan sa mga lalaki kung saan ang spermatozoa ay hindi nakita sa pagsusuri ng ejaculate. Itinuturo ng mga andrologist at urologist ang pagkakaroon ng ilang mga anyo ng abnormal spermatogenesis: ito ay hindi lamang azoospermia, kundi pati na rin oligozoospermia, asthenozoospermia, teratozoospermia.
Bilang karagdagan, ang isang kumbinasyon ng mga pathologies ay posible - halimbawa, ang mga diagnosis tulad ng oligoasthenozoospermia, asthenoteratozoospermia, oligoteratozoospermia, atbp. Ay madalas na nakatagpo.
Asthenozoospermia |
Ang pagkakaroon ng mas mababa sa kalahati ng spermatozoa na may type I (progressive linear) at type II (slow linear o progressive non-linear) na paggalaw, o ang pagkakaroon ng mas mababa sa 25% ng mga cell na may type I na paggalaw. Ang bilang at hugis ng mga male germ cell ay nasa normal na limitasyon. |
Oligozoospermia |
Ang pagbaba sa bilang ng mga nabubuhay na male germ cell - mas mababa sa 20 milyon bawat 1 ml ng seminal fluid. |
Teratozoospermia |
Mahigit sa 50% ng mga male germ cell ay nailalarawan sa pamamagitan ng mga abnormalidad sa istraktura (ulo at buntot). |
Azoospermia |
Walang tamud sa pagtatago ng tamud. |
Ayon sa etiologic (causal) factor, hinahati ng mga espesyalista ang mga ganitong uri ng paglabag:
- Ang nonobstructive azoospermia ay isang disorder na hindi nauugnay sa obstruction ng seminal tract. Ang patolohiya ay kadalasang isang secretory type ng disorder.
- Ang obstructive azoospermia ay nauugnay sa sagabal sa pagpasa ng mga seminal ducts. Ito ay humahantong sa katotohanan na ang mga male sex cell ay hindi maaaring makuha mula sa mga testicle patungo sa sekswal na organ. Ang variant na ito ng azoospermia ay nangyayari sa 40% ng mga kaso. Ang ductal obstruction ay maaaring makuha o congenital.
- Ang Obturator azoospermia ay sanhi ng pagbara ng mga spermatic duct. Ang patolohiya na ito ay maaaring resulta ng kumpleto o bahagyang aplasia ng mga appendage, ducts o seminal vesicles, nakuha na sagabal ng ducts bilang resulta ng post-inflammatory obstruction, cystic at tumor na proseso na pumipilit sa duct ng appendage. Posible rin ang iatrogenic obstruction dahil sa mga surgical intervention sa lugar na ito.
- Ang secretory azoospermia ay sinamahan ng kapansanan sa pagbuo ng tamud dahil sa bilateral cryptorchidism, epidparotitis, mga proseso ng tumor, radiation o nakakalason na epekto.
- Ang pansamantalang azoospermia ay isang lumilipas na kondisyon kung saan ang tamud ay hindi palaging wala sa seminal secretion, ngunit pana-panahon lamang. Halimbawa, ang karamdaman ay nabanggit sa paglala ng ilang mga sakit, pagkatapos ng matinding stress, laban sa background ng paggamot sa ilang mga gamot (mga hormone, antibiotics, chemotherapy na gamot). Ang pansamantalang malfunction ay madalas na nangyayari kung ang isang lalaki ay nang-aabuso sa pagbisita sa mga paliguan at sauna, o masyadong madalas na nakikipagtalik.
- Ang genetic azoospermia ay sanhi ng isang namamana na kadahilanan at isang congenital pathology. Ang mga sanhi ay numerical o structural aberrations ng sex chromosomes. Ang mga carrier ng CFTR gene mutation (cystic fibrosis) ay kadalasang mayroong obstructive azoospermia na nauugnay sa kawalan o pagbara ng seminal ducts. [ 4 ]
- Congenital azoospermia, na nabubuo sa fetus sa panahon ng fetal development, ay maaaring sanhi ng hypopituitarism, Cullman o Prader-Willi syndromes, iba pang mga karamdaman na nagreresulta sa gonadotropin o GnRH deficiency, at Klinefelter syndrome. Mahigit sa 10% ng mga pasyente na may na-diagnose na azoospermia ay may abnormal na spermatogenesis dahil sa abnormalidad ng Y chromosome. Ang ganitong mga abnormalidad ay kadalasang umaabot sa mahabang braso ng chromosome: ang seksyong ito ay itinalaga ng mga espesyalista bilang AZF (azoospermia factor).
Ayon sa etiological factor, ang mga ganitong anyo ng azoospermia ay nakikilala:
- Ang pretesticular form ay nauugnay sa hormonal malfunctions at kumakatawan sa pangalawang kakulangan ng testicular function.
- Ang testicular form ay isang pangunahing testicular dysfunction dahil sa isang abnormalidad mula sa testicles mismo.
- Ang post-testicular form ay dahil sa kapansanan sa ejaculation o pagbara ng ejaculatory ducts.
Ang una at pangatlong anyo ng sakit ay ang pinakamadaling gamutin. Ang variant ng testicular ay madalas na hindi maibabalik (exception - varicocele).
Mga komplikasyon at mga kahihinatnan
Ang Azoospermia mismo ay itinuturing na isang komplikasyon ng nakakahawang-namumula, mga endocrine disorder na nakakaapekto sa urogenital system.
Gayunpaman, ano ang maaaring maging azoospermia, kung hindi mo ginagamot ang patolohiya?
Kadalasan ang lipunan ay may stereotypical na pag-iisip: kung walang mga anak sa pamilya, ang problema ay nasa babae. Gayunpaman, medyo naiiba ang sinasabi ng mga istatistika: hindi pinapayagan ng kalusugan ng kababaihan ang pagbubuntis sa 1/3 lamang ng mga kaso. Ang isa pang 1/3 ay mga paglabag sa bahagi ng kalusugan ng reproduktibo ng lalaki. Ang natitirang 33% ay mga problema sa bahagi ng parehong mga kasosyo nang sabay-sabay, o mga kaso kapag ang dahilan para sa kakulangan ng pagbubuntis ay hindi matukoy. Kaya, kung ang isang babae ay nabigong mabuntis sa loob ng 1-2 taon na may regular na walang protektadong pakikipagtalik, ang parehong mga kasosyo ay dapat masuri.
Sa ilang mga lalaki, ang azoospermia ay na-trigger ng mga seryosong kondisyong medikal na maaaring magdulot ng parehong malubhang komplikasyon sa paglipas ng panahon:
- Pagsisikip;
- Mga nagpapaalab na pathologies (prostatitis, orchitis, vesiculitis, epididymitis).
Bilang karagdagan, ang agarang katotohanan ng kawalan ng kakayahang magbuntis ay madalas na nagiging sanhi ng mga depressive disorder sa mga lalaki, mga nakababahalang sitwasyon, humahantong sa mga salungatan sa pamilya at hindi pagkakaunawaan.
Lalaking kawalan ng katabaan na may azoospermia
Kung walang male sex cell na nakita sa seminal fluid sa panahon ng diagnosis, hindi ito nangangahulugan na ang katawan ng lalaki ay hindi gumagawa ng gayong mga selula. Madalas na nangyayari na ang mga testicle ay ganap na gumagana, ngunit mayroong isang balakid sa daan patungo sa exit, na humaharang sa tamud mula sa pagpasok ng seminal fluid.
Mayroong tiyak na bilang ng threshold ng tamud na dapat gawin sa testis para maabot ng mga selula ang tamud. Kung ang spermatozoa ay ginawa sa mas mababang bilang, maaaring hindi sila umabot sa ejaculate, ngunit maaaring direktang naroroon sa testis.
Upang matukoy ang ugat na sanhi ng azoospermia at masuri ang posibilidad ng pagpapatuloy ng pagkamayabong at karagdagang paggamit ng mga assisted reproductive na pamamaraan, inirerekomenda ng doktor ang pasyente na sumailalim sa mga diagnostic - sa partikular, isang testicular biopsy. Ang pamamaraang ito ay madalas na nakakatulong upang makahanap ng mature na spermatozoa sa mga tisyu, at nagbibigay-daan din upang matukoy ang mga taktika ng paggamot.
Diagnostics ng azoospermia
Upang magtagumpay sa paggamot ng azoospermia, kinakailangan upang matukoy ang pinagbabatayan ng sanhi ng karamdaman. Ang pakikipanayam sa pasyente ay nagsisimula sa koleksyon ng anamnesis: kailangang malaman ng doktor ang tungkol sa ilang mga tampok ng sekswal na buhay ng pasyente, halimbawa - ang antas at kalidad ng sekswal na aktibidad, ang tagal ng panahon kung saan hindi posible na magbuntis ng isang bata. Bilang karagdagan, ang mga punto tulad ng inilipat o umiiral na mga pathologies, masamang gawi, pagkalasing sa trabaho, atbp. Maging mahalagang impormasyon. Susunod, sinusuri ng espesyalista ang panlabas na data ng lalaki: ang mga tampok ng pangangatawan, ang kondisyon ng maselang bahagi ng katawan, ang antas ng pangalawang sekswal na katangian.
Sa maraming mga diagnostic center, ang diagnosis ng azoospermia ay ginawa lamang pagkatapos ng hindi bababa sa dalawang mikroskopikong pagsusuri ng semilya na nagpapatunay sa kawalan ng mga male sex cell. Kung kinakailangan, ang mga karagdagang diagnostic ay inireseta:
- Prostate ultrasound, seminal vesicle, testicles, atbp.;
- Pagsusukat ng testicular gamit ang isang orchidometer at iba pang mga aparato sa pagsukat;
- Spermogram (ginagawa ng hindi bababa sa dalawang beses na may pagitan ng 2-3 linggo);
- Isang pagsusuri sa dugo na nagpapakita ng mga antas ng follicle-stimulating hormone (FSH), testosterone, prolactin, inhibin B;
- Mga pag-aaral ng genetic (karyotype, CFTR gene, AZF-factor).
Bilang karagdagan, ang mga pagsusuri ay isinasagawa upang matukoy ang mga sakit na nakukuha sa pakikipagtalik. Ang non-obstructive azoospermia ay ipinahiwatig kung ang mga antas ng FSH ay tumaas sa 7.6 MF/L o higit pa, na may pangkalahatang karamdaman ng pag-unlad ng testicular.
Maaaring palawigin ang mga instrumental na diagnostic. Ang transrectal ultrasound ng prostate gland, ultrasound Doppler ultrasonography ng scrotal vessels ay ginaganap.
Ang spermogram ay kinukumpleto ng MAR-testing, na sinamahan ng pagtatasa ng nilalaman ng mga anti-sperm antibodies sa dugo.
Ang partikular na kahalagahan ay ang pagpapasiya ng katayuan sa hormonal, na tumutulong upang masuri ang kalidad ng regulasyon ng pituitary-hypothalamic ng pag-andar ng mga glandula ng kasarian.
Tulad ng alam natin, ang mga impeksiyon na nakukuha sa pakikipagtalik ay maaari ding negatibong makaapekto sa kalidad ng semilya sa mga lalaki. Upang maalis ang mga naturang pathologies, isinasagawa ang mga pagsusuri sa ELISA, RIF, o polymerase chain reaction (PCR).
Upang ibukod ang pagpasok ng sperm fluid hindi sa urethra kundi sa pantog (tinatawag na retrograde ejaculation), isang post-ejaculatory urine examination ang isinasagawa.
Testicular biopsy para sa azoospermia.
Kung walang mga kontraindiksyon, ang biopsy ay isinasagawa sa karaniwang paraan: ang isang pagbutas ng testicular wall ay ginawa gamit ang isang manipis na karayom, pagkatapos ng paunang pangkalahatang o lokal na kawalan ng pakiramdam. Ang buong pamamaraan ay tumatagal lamang ng ilang minuto. Kung ang anesthesia ay lokal, ang pasyente ay inilabas sa bahay sa loob ng isang oras.
Sa ilang mga kaso, kinakailangan na magsagawa ng tinatawag na "bukas" na biopsy: ang pamamaraang ito ay ginagamit kung ang isang mas malaking halaga ng tissue ay kailangang kunin para sa pagsusuri. Sa panahon ng pamamaraan, ang isang paghiwa ng balat ay ginawa sa scrotum (hanggang sa 10 mm), pagkatapos ay kunin ang nais na halaga ng tissue. Ang pagmamanipula ay nakumpleto sa pamamagitan ng paglalapat ng isa o higit pang mga tahi (karaniwan ay gumagamit ng mga nasisipsip na mga thread). Ang pasyente ay maaaring umuwi pagkatapos ng 2-3 oras, o manatili sa ospital (kung kinakailangan ang karagdagang medikal na pangangasiwa).
Ang microsurgical na paraan ng testicular biopsy, na kinabibilangan ng paggawa ng mas malaking paghiwa ng balat sa scrotum, ay hindi gaanong karaniwang ginagawa. Ang pamamaraan na ito ay nagbibigay-daan sa isang kumpletong rebisyon gamit ang isang surgical microscope.
Ang lahat ng mga pamamaraang ito ay nangangailangan ng simple ngunit espesyal na paghahanda ng pasyente. Kinokolekta ng doktor ang mga resulta ng mga pagsusuri sa pre-procedural nang maaga, tinatalakay sa anesthesiologist ang mga posibleng paraan ng kawalan ng pakiramdam. Nakikipag-usap siya sa pasyente, ipinaliwanag ang kakanyahan ng pamamaraan, nalaman kung mayroon siyang mga implant, mga artipisyal na balbula, mga pacemaker, nagtatanong tungkol sa mga gamot, lalo na ang mga nagpapanipis ng dugo (acetylsalicylic acid, warfarin, atbp.).
Ang agarang yugto ng paghahanda ay ang mga sumusunod:
- Ang gabi bago ang pamamaraan ay hindi dapat kumain nang labis, ipinapayong huwag kumain ng hapunan, o kumain ng isang bagay na magaan (cottage cheese, ilang mga gulay, atbp.);
- Huwag uminom o kumain sa araw ng biopsy;
- Hugasan sa shower sa umaga, ahit ang buhok sa scrotum at anterior thigh area.
Ang mga materyales na nakuha sa panahon ng biopsy ay direktang pumunta sa embryologist. Sinusuri niya ang mga pagkakataon ng lalaki na matagumpay na magbuntis ng isang bata, nagsasagawa ng mga karagdagang pag-aaral, kumunsulta sa isang reproductologist, geneticist.
Cytogenetic na pag-aaral ng karyotype ng isang lalaki na may azoospermia
Ang mga lalaking nahihirapang magbuntis at may sapat na somatically karyotype ay may panganib na magkaroon ng sperm aneuploidy, isang pagkagambala ng chromosome number sa diploid set, na may dalas ng mga chromosome defect sa germline na mula 6 hanggang 18%.
Mahirap i-overemphasize ang papel ng chromosome Y sa pagbuo ng tamud. Ngunit ang mga diagnostic na nagbibigay-daan upang makita ang mga pagbabago sa chromosomal at ang epekto nito sa pagbaba sa bilang ng mga male germ cell ay kasalukuyang mahirap. Ito ay kilala na ang pag-unlad ng kawalan ng katabaan ay malapit na nauugnay sa kawalan ng chromosome Y sa materyal ng gene.
Sa azoospermia, ang mga genetic na depekto sa Y chromosome ay matatagpuan sa mga 35-50% ng mga kaso.
Ang mga sumusunod na chromosomal defect ay maaaring humantong sa kapansanan sa spermatogenesis:
- Chromosome number disorder (XXY, YYY);
- Structural chromosomal abnormalities;
- Mga pagsasalin ng chromosomal.
Ang karyotype sa azoospermia at iba pang katulad na mga karamdaman ay sinusuri sa mga ganitong kaso:
- Sa secretory azoospermia na may mataas na antas ng serum FSH;
- Sa oligospermia na may rate na mas mababa sa 5 milyong tamud bawat 1 ml ng tabod;
- Teratozoospermia (pagkakaroon ng malaking bilang ng patay na tamud sa sperm fluid).
Sa azoospermia, ang isang 47,XXY karyotype na pagbabago ay madalas na nakikita: isang karagdagang X chromosome ay sinusunod sa mga pasyente na may cryptorchidism at Klinefelter syndrome. Sa lahat ng metaphases, may natukoy na pagsasalin ng Robertson (chromosome 13, 14, pati na rin ang 47,XY, -13, rob. T. (13,14).
Marahil, sa ganitong mga kaso, ang pagsasalin ay nailalarawan sa pamamagitan ng huli na pag-unlad, dahil walang katibayan ng congenital at namamana na katangian ng mga karamdaman sa pagkamayabong at mga abnormalidad ng chromosomal.
Ang mga uri ng mga chromosome defect sa mga lalaking may na-diagnose na azoospermia ay ipinapakita sa Talahanayan: [ 5 ]
Karyotype |
% ng mga kaso ng mga pasyente na may azoospermia |
46, XY. |
Higit sa 92% |
Mga abnormalidad ng Chromosomal |
Mas mababa sa 8% |
Classic 47, XXY |
Humigit-kumulang 2% |
Buong Form 48, XXYY |
Mas mababa sa 1% |
Mosaic na variant 46, XY/47, XXY |
Mas mababa sa 1% |
Klinikal na variant 47, XXY |
Mas mababa sa 1% |
Iba't ibang diagnosis
Mga tampok na katangian na natukoy sa panahon ng pagsusuri ng isang lalaki na may pangunahing testicular dysfunction:
- Hindi sapat na pagpapahayag ng pangalawang sekswal na katangian;
- Gynecomastia;
- Maliit na laki ng testicle (mas mababa sa 15 cm);
- Ang mga testicle ay siksik o wala;
- Ang FSH ay nakataas o nasa loob ng normal na hanay.
Nakikita ang obstructive azoospermia:
- Normal na dami ng testicular;
- Pagpapalaki, density ng appendage, ang pagkakaroon ng mga nodules sa loob nito;
- Kasaysayan ng operasyon upang alisin ang mga neoplasma sa appendage, o isterilisasyon;
- Isang larawan ng urethroprostatitis;
- Mga depekto sa prostate, pinalaki ang mga seminal vesicle;
- Endocrine system, hormonal balance ay nasa loob ng normal na limitasyon.
Sa kaso ng cryptorchidism, ang testicle ay hindi bumababa sa scrotum, ang mga palatandaan ay maaaring makita sa kapanganakan. Posible ang unilateral o bilateral na patolohiya. Maaaring magkaroon ng microscopic calcification ng testis, na nagiging risk factor para sa pag-unlad ng tumor. [ 6 ]
Para sa varicocele:
- Ang paglago at pag-unlad ng testicle ay may kapansanan;
- Ang mga venous vessel ng seminal canal ay dilat higit sa lahat sa kaliwang bahagi;
- May sakit at kakulangan sa ginhawa sa testicle.
Azoospermia |
Varicocele |
|
Panlabas na inspeksyon |
Ang mga testicle ay nabawasan sa laki, hindi nababanat. |
Ang varicose dilated venous vessels ng seminal canal ay naroroon. Positibong pagsusuri sa Valsalva. |
ULTRASOUND |
Ang mga pagbabago sa istraktura ng mga testicle at mga appendage ay nabanggit. |
Ang varicose dilated venous vessels ng bunched plexus ay nakikita. |
Mga resulta ng spermogram |
Mga palatandaan ng azoospermia. |
Mga palatandaan ng asthenozoospermia. |
Sino ang dapat makipag-ugnay?
Paggamot ng azoospermia
Ang pangunahing direksyon ng paggamot ng azoospermia ay upang pasiglahin ang natural na pag-unlad ng mga male germ cell. Gayunpaman, ang mga therapeutic manipulations ay maaaring magkakaiba, na depende sa mga ugat na sanhi ng disorder. [ 7 ] Kadalasang inirerekomenda ng doktor sa pasyente ang mga pamamaraang panterapeutika:
- Hormonal treatment - nagsasangkot ng pagkuha ng estrogen at LH (luteinizing hormone) na paghahanda upang pasiglahin ang spermatogenesis. Ang tagal ng naturang therapy ay inireseta sa isang indibidwal na batayan at kadalasan ay tumatagal ng ilang buwan, hanggang anim na buwan.
- Ginagamit ang kirurhiko paggamot para sa mga nakahahadlang na karamdaman na pumukaw sa azoospermia. Ang reproductive function ay naibalik pagkatapos ng pagwawasto ng patency: halimbawa, ang siruhano ay nag-aalis ng mga congenital developmental defects, varicocele at iba pa.
- Ang sperm extraction sa pamamagitan ng biopsy ay ginagawa kapag ang lahat ng mga pamamaraan sa itaas ay nabigo upang malutas ang problema. Kinukuha ng mga doktor ang aktibong spermatozoa mula sa cavity ng seminal canal at ginagamit ang mga ito para sa artificial insemination.
Ang mga pasyente na may azoospermia na sanhi ng mga pathologies tulad ng varicocele, cryptorchidism, prostate cyst, ay nangangailangan ng operasyon.
Kung ang problema ay bunga ng mga nagpapaalab na proseso sa reproductive system, pagkatapos ay isinasagawa ang anti-inflammatory drug treatment.
Ang pagkagambala sa balanse ng hormonal ay pinapatatag ng naaangkop na therapy sa hormone.
Sa lahat ng mga kaso, ang regimen ng paggamot ay tinutukoy at pinili nang isa-isa, dahil mahalagang isaalang-alang ang maraming mga katangian ng parehong pasyente at ang estado ng kanyang kalusugan sa pangkalahatan. Kung ang paggamot ay hindi nagdudulot ng ninanais na epekto, posible na tulungan ang mag-asawa sa pamamagitan ng pagsasagawa ng microsurgery, na nagbibigay-daan upang makakuha ng mga male sex cell mula sa testicular tissue. Ang nakuhang biomaterial ay inihahatid sa mga embryologist na pumipili ng spermatozoa para sa kasunod na artipisyal na pagpapabinhi. [ 8 ]
Nagagamot ba ang azoospermia o hindi?
Maaaring gamutin ang Azoospermia kung maaalis ang sanhi ng problema. Halimbawa, kung ang patolohiya ay pinukaw ng sagabal - pagbara ng seminal canal, kung gayon ang isang reconstructive na operasyon ay ginaganap, na maaaring magsama ng urethral plasty, anastomosis, surgical removal ng varicocele, atbp.
Ang tagumpay ng paggamot pagkatapos ng surgical correction ng obstruction ay sinusunod sa mga 30-55% ng mga kaso.
Kung ang azoospermia ay bunga ng endocrine, hormonal disorder, ang therapy ng hormone-replacement o stimulating nature ay isinasagawa. Mayroong maraming mga kaso ng ganap na male germ cell na lumilitaw sa tamud pagkatapos ng kurso ng hormonal therapy.
Kung ang pagbubuntis sa azoospermia ay hindi nangyari sa kabila ng lahat ng mga hakbang na ginawa, ang pasyente ay inirerekomenda na kumunsulta sa isang reproductologist para sa isang artipisyal na insemination procedure - halimbawa, ICSI (sperm injection sa cytoplasm). Ang pamamaraan ay nagsasangkot ng pagkuha ng tamud mula sa testis o appendage sa pamamagitan ng bukas o aspiration biopsy.
Sa mga kumplikadong kaso, kapag itinuturing na imposibleng tuklasin at alisin ang sanhi ng azoospermia, ang tanging pagpipilian ay ang paggamit ng donor sperm para sa paglilihi. [ 9 ]
Mga gamot
Sa pangalawang hypogonadism para sa paggamot gumamit ng mga paghahanda ng chorionic gonadotropin: hCG, Choragon, Pregnyl, Profazi, atbp, sa isang dosis ng 2 libong IU tatlong beses sa isang linggo. Ang Menotropin ay ibinibigay din sa halagang 0.5-1 ampoule sa anyo ng mga intramuscular injection tatlong beses sa isang linggo.
Mga Komplementaryong Gamot:
- Cephalosporin antibiotics (Cefazolin, Cefotaxime 1.0 dalawang beses sa isang araw;
- Uroseptic agent ng fluoroquinolones group (Ciprofloxacin 250 mg dalawang beses sa isang araw);
- Mga lokal na anti-inflammatory na gamot (Vitaprost suppositories 1 pc. Sa tumbong sa gabi bago ang oras ng pagtulog);
- Analgesics (Ketonal 2.0 intramuscularly, Analgin 1.0, Nospazine 2.0 intramuscularly);
- Mga gamot upang ma-optimize ang microcirculation (Pentoxifylline 5.0 bilang isang intravenous drip);
- Mga ahente ng antimycotic (Fluconazole 150 mg isang beses sa isang araw, solusyon sa Intraconazole);
- Ascorbic acid 2.0 araw-araw sa loob ng apat na araw.
Ang tagapagpahiwatig ng positibong dinamika ng paggamot ay ang pagkawala ng paghila ng mga sakit sa lugar ng singit, ang pagkakaroon ng solong spermatozoa sa panahon ng spermogram, ang kawalan ng mga nagpapaalab na proseso. Ang mga pagsusuri sa spermogram at hormonal ay paulit-ulit na may pagitan ng 4 na linggo.
Tribestan
Ang paggamot ng mga endocrine form ng azoospermia ay madalas na isinasagawa gamit ang mga paghahanda ng pinagmulan ng halaman. Sa kasalukuyan, mayroong partikular na interes sa mga phytomedicine, na parehong epektibo at ligtas. Ang mga paghahanda ng halaman ay karaniwang pinagsasama ang isang banayad na kumplikadong epekto at ang kawalan ng binibigkas na mga epekto, pati na rin ang posibilidad ng paggamit kasabay ng mga tradisyunal na gamot.
Mayroong ilang mga herbal na paghahanda na naglalaman ng mga saponin, o tinatawag na steroidal glycosides, na may kakayahang dahan-dahang i-regulate ang hormonal balance sa katawan ng lalaki. Kapansin-pansin na ang mga naturang remedyo ay nagwawasto sa nababagabag na gawain ng mga glandula ng endocrine, nang hindi naaapektuhan ang normal na gumaganang glandular system.
Ang isa sa mga paraan sa komposisyon kung saan ang mga saponin ay naroroon ay Tribestan. Ang gamot ay aktibong ginagamit upang itama ang libido at fertility disorder sa mga lalaki.
Ang masaganang kumplikadong komposisyon ng Tribestan ay nagbibigay ng multistage na pagkilos ng gamot, na makikita sa antas ng pituitary gland, sex glands, adrenal cortex. Sa tulong ng mga saponin at sapogenin, ang pag-andar ng mga glandula ng endocrine ay nagpapatatag, at ang mga alkaloid ay nakakatulong upang palawakin ang mga daluyan ng dugo, mapabilis ang sirkulasyon ng dugo sa sekswal na sistema.
Ang Tribestan ay nakakaapekto sa balanse ng hormonal, ay may hindi direktang estrogenic na epekto nang hindi nakakasagabal sa mga mekanismo ng regulasyon.
Bilang karagdagan, ang gamot ay may positibong epekto sa balanse ng psycho-emosyonal, nagpapabuti sa estado ng autonomic nervous system, na-optimize ang kagalingan, binabawasan ang pagkapagod, pinatataas ang pisikal at mental na pagganap. Mahalaga na ang Tribestan ay ligtas, hindi nakakalason, hindi nagiging sanhi ng mga pagbabago sa functional at morphological. Maaari itong magamit bilang monotherapy o kasama ng mga hormonal na gamot.
Ang mga lalaking may azoospermia ay inirerekomenda na uminom ng Tribestan 1-2 tablets tatlong beses sa isang araw, nang hindi bababa sa tatlong magkakasunod na buwan. Ang therapeutic course ay maaaring ulitin hanggang sa makamit ang kinakailangang positibong epekto.
Bilang isang patakaran, ang paggamot ay mahusay na disimulado, walang mga kaso ng labis na dosis at binibigkas na mga epekto ang nabanggit. Ang mga reaksiyong alerhiya ay bihirang napansin.
Spermactin
Natuklasan ng mga siyentipiko na ang pag-inom ng mga gamot na naglalaman ng mga antioxidant at trace elements sa maraming kaso ay nakakatulong upang mapataas ang pagkakataon ng fertilization at mabawasan ang panganib ng mga reproductive disorder. Ang pinakalaganap at interes mula sa panig ng mga espesyalista ay nakatanggap ng mga kumplikadong gamot na nakakaapekto sa iba't ibang uri ng mga karamdaman ng spermatogenesis (kabilang ang azoospermia). Napansin ng mga doktor ang epekto ng Spermactin, acetyl-L-carnitine, L-carnitine fumarate at alpha-lipoic acid complex sa mga halaga ng oxidative stress at ang antas ng fragmentation ng DNA ng mga male germ cell.
Maraming pag-aaral ang nagpahayag ng positibong istatistikal na makabuluhang dinamika ng mga pangunahing halaga ng spermogram, sa partikular na motility at morphology. Ang matatag na pagpapabuti ay naobserbahan nang mas malapit sa ikatlong buwan ng therapeutic course. Kasabay nito, bumaba ang bilang ng mga libreng radikal. Ang pangunahing konklusyon ay ginawa: pagpapasigla ng spermatogenesis na may kumplikadong paghahanda Ang Spermactin ay isang epektibo at ligtas na paraan upang iwasto ang male reproductive function.
Ang gamot ay iniinom ng isang sachet (10 g) sa umaga kaagad pagkatapos ng almusal. Ang pulbos ay dapat na lasaw sa 150-200 ML ng tubig o juice (gatas, mainit na tsaa at inuming naglalaman ng alkohol ay hindi angkop).
Sa mga bihirang kaso, ang Spermactin ay maaaring maging sanhi ng isang indibidwal na reaksyon ng hypersensitivity. Kung mangyari ito, ang kumplikadong lunas ay kanselahin at papalitan ng iba pang mas angkop na gamot.
Selzinc
Para sa sapat na paggana ng male reproductive system, mahalagang mapanatili ang isang pisyolohikal na antas ng konsentrasyon ng mga bitamina at mga elemento ng bakas na nakikibahagi sa mga biochemical na reaksyon at ang kanilang mga katalista. Ang ilang mahahalagang micronutrients ay ginawa ng mga male reproductive organ. Ang pinakamahalagang elemento para sa normal na pagkamayabong ay itinuturing na zinc at selenium ions.
Ngayon, maraming mga pasyente ang may kakulangan sa bitamina at microelement sa katawan. Sa partikular, nauugnay ito sa mga karamdaman sa nutrisyon, na may maraming masamang gawi at hindi kanais-nais na mga kondisyon sa kapaligiran. Ang uniporme at limitadong nutrisyon ay medyo mabilis na nangangailangan ng pagbawas sa paggamit ng mga kapaki-pakinabang na sangkap at, bilang isang resulta, ang pagbuo ng iba't ibang mga kondisyon ng pathological.
Kinokontrol ng zinc ang expression ng gene sa panahon ng paglaganap ng cell at pagkita ng kaibhan, at kasangkot ito sa sensitization sa mga hormone at growth factor. Ang kakulangan ng zinc ay partikular na apektado sa mga unang yugto ng cell cycle. Ang kakulangan nito ang nagiging sanhi ng pagkaantala ng sekswal na pag-unlad sa mga kabataan at pagbaba ng pagkamayabong ng lalaki. Kapansin-pansin, ang zinc ay may posibilidad na maipon sa prostate gland at nagsisilbing isa sa mga sangkap ng sikretong likido. Nakakatulong ito sa pag-regulate ng aktibidad ng spermoplasmic enzymes, nakikibahagi sa mga proseso ng coagulation at liquefaction ng seminal fluid. Ang pagkakaroon ng zinc sa mga male germ cell ay ang pinakamataas sa buong organismo at umaabot sa 1900 µg/kg.
Ang isa pang trace element, selenium, ay may proteksiyon na epekto laban sa biochemically agresibong mga libreng radical. Ang selenium ay kinakailangan bilang isang antioxidant na tagapagtanggol ng mga lamad ng cell, pinasisigla ang gawain ng iba pang mga antioxidant. Sa kaso ng kakulangan ng elemento ng bakas na ito, ang kawalan ng lalaki ay bubuo, dahil hindi lamang ito nagbibigay ng proteksyon sa mga selula ng mikrobyo ng lalaki, ngunit responsable din para sa kanilang motility.
Maraming mga pag-aaral ang nakumpirma ang pagiging epektibo ng Selzinc na may kaugnayan sa konsentrasyon ng tamud, motility at morpolohiya sa mga lalaking dumaranas ng mga sakit sa pagkamayabong. Ang gamot na ito ay nananatiling ganap na ligtas kahit na kumukuha ng dalawang pang-araw-araw na dosis, at walang mga side effect at sintomas na nabanggit. Ang Selzinc ay kinukuha ng isang tableta araw-araw, sa loob ng ilang buwan (sa pagpapasya ng doktor).
Prostagut forte
Ang polycomponent herbal remedy na Prostagut forte ay ginagamit para sa azoospermia na nauugnay sa benign prostatic hyperplasia at prostatitis. Ang gamot ay itinuturing na ganap na ligtas, at sa parehong oras ay hindi mababa sa pagiging epektibo sa mga kilalang sintetikong gamot.
Ang komposisyon ng produkto ay kinakatawan ng isang katas ng serenoa creeping berry at Sabal palm, pati na rin ang isang dry extract ng rhizome ng nettle creeping.
Ang Prostagut forte ay nailalarawan sa pamamagitan ng isang binibigkas na anti-namumula, anti-edematous na epekto, ang kakayahang pigilan ang pag-unlad ng cellular sa pamamagitan ng pagsugpo sa produksyon ng RNA. Mga karagdagang katangian ng gamot: pagpapasigla ng sistema ng nerbiyos, pagsugpo sa pagkonsumo ng testosterone ng mga selula ng prostate. Ang aktibong komposisyon ng gamot ay nakakatulong upang mabawasan ang masakit at nasusunog na mga sensasyon sa mga pasyente sa panahon ng pag-ihi sa benign prostatic hyperplasia.
Ang gamot ay hindi direktang nakakaapekto sa pagpapagaling ng azoospermia.
Ang mga kapsula ng gamot ay kinukuha nang pasalita, sa buong anyo, na may tubig. Tagal ng paggamot - hindi bababa sa isang buwan, isang kapsula sa umaga at gabi. Ang Prostagut ay mahusay na disimulado, ang mga side effect sa anyo ng mga hindi kasiya-siyang sensasyon sa lugar ng tiyan ay bihirang mangyari. Ang ilang mga pasyente ay maaaring magkaroon ng allergy sa gamot.
Ano ang maaaring maging konklusyon? Ang gamot na Prostagut forte ay may epekto lamang sa mga panlabas na pagpapakita ng mga karamdaman, ngunit direkta sa azoospermia, pati na rin ang paglaki ng mga neoplasma ng prostate, ang gamot na ito ay hindi nakapagpapagaling. Gayunpaman, bilang bahagi ng isang komprehensibong paggamot, ang gamot ay maaaring gamitin.
Paggamot sa Physiotherapy
Ang mga medikal at surgical na pamamaraan ay hindi lamang ang paraan upang maalis ang azoospermia. Ginagamit ng mga doktor ang kasalukuyang, laser, magnetotherapy bilang karagdagan sa mga pangunahing therapeutic na pamamaraan, na nagbibigay-daan para sa isang mas mahusay na pagpapanumbalik ng pagkamayabong ng lalaki.
Samantala, ang pagiging epektibo ng mga pisikal na pamamaraan ay hindi palaging nabanggit: nakakatulong sila kung kinakailangan upang pagalingin ang mga talamak na genitourinary pathologies, o upang mapabilis ang pagbawi ng katawan pagkatapos ng operasyon. Ang pangunahing epekto ng naturang mga pamamaraan ay upang madagdagan o bawasan ang tono ng mga kalamnan, palawakin ang mga sisidlan, pagbutihin ang microcirculation, harangan ang mga tamad na proseso ng pamamaga.
Ang Physiotherapy ay hindi inireseta para sa talamak na nagpapasiklab na reaksyon, mga nakakahawang proseso, pinaghihinalaang malignant na mga bukol, pati na rin sa mga panahon ng lagnat, na may matinding kurso ng mga systemic pathologies.
- Ang vacuum massage ay ang pinakasikat na pamamaraan para sa paggamot ng azoospermia at isang lokal na pamamaraan ng negatibong presyon na tinatawag na LOD therapy. Ang pamamaraan ay nagsasangkot ng paglalagay ng ari ng lalaki sa isang espesyal na baro-chamber kung saan ang hangin ay dahan-dahang binubomba palabas. Bilang isang resulta, ang lugar ng ari ng lalaki ay aktibong dumadaloy ng dugo, mayroong isang estado ng paninigas. Matapos maibalik ang presyon, ang pamamaraan ay paulit-ulit. Ang ganitong partikular na masahe ay inireseta kung ang azoospermia sa isang lalaki ay pinagsama sa erectile dysfunction. Ano ang nagbibigay ng gayong paggamot? Pinipigilan ang stasis ng dugo, nagpapabuti ng microcirculation, pinayaman ang mga organo na may oxygen, na may positibong epekto sa gawain ng prostate at testicles. Ang pamamaraan ay kontraindikado sa mga pasyente na may binibigkas na varicocele, inguinal hernia, pati na rin sa mas mataas na panganib ng mga clots ng dugo.
- Ang laser therapy ay nagsasangkot ng paggamit ng isang low-intensity laser na hindi sumisira sa tissue: ang pulang hanay ng radiation ay umabot sa lalim na dalawang milimetro, at infrared - hanggang walong milimetro. Ang pangunahing pag-aari ng laser therapy ay immune stimulation, pag-optimize ng mga metabolic na proseso, pagharang sa nagpapasiklab na tugon, pag-activate ng produksyon ng testosterone, na direktang nakakaapekto sa aktibidad ng motor ng spermatozoa.
- Ang magnetic therapy ay nag-normalize sa vascular network, nagpapatatag ng produksyon ng hormone, may hypotensive at antitumor effect.
- Ang electrostimulation ay nagsasangkot ng paggamit ng mga pulsed na alon na nagiging sanhi ng pagkontrata ng mga kalamnan. Sa tulong ng electrophoresis, ang mga gamot ay inihatid sa kinakailangang lugar - sa partikular, enzyme at anti-edema na gamot. Ang paraan ng paghahatid ng gamot sa mga tisyu ay nakakatulong upang madagdagan ang konsentrasyon ng gamot sa kinakailangang lugar ng katawan, upang mabawasan ang kalubhaan ng mga epekto. Ang electrostimulation ay hindi inireseta sa mga pasyente na may mga proseso ng tumor, kumplikadong nagpapaalab na sakit, pati na rin sa pagkakaroon ng mga sugat sa balat sa lugar ng pamamaraan.
Ang iba pang mga pamamaraan ng physical therapy para sa azoospermia ay maaaring kabilang ang:
- Ozone therapy;
- Paggamot ng putik;
- Transurethral microwave therapy.
Ang mga pamamaraan ay maaaring gamitin nang nag-iisa o pinagsama sa bawat isa.
Herbal na paggamot
Ang mga katutubong remedyo para sa azoospermia ay karaniwang hindi epektibo. Gayunpaman, sa ilang mga kaso, ang mga nakapagpapagaling na halaman na may kumbinasyon sa mga pagbabago sa pamumuhay at pandiyeta ay nakakatulong upang bahagyang mapabuti ang kalidad ng seminal fluid.
Kung may mga problema sa spermatogenesis, inirerekumenda na magluto at uminom ng pagbubuhos ng prutas ng hawthorn tuwing umaga, hapon at gabi sa halip na tsaa. Bilang karagdagan dito, mahusay na nakakatulong ang mga herbal teas ng elderberry at hollyflower.
Upang maibalik ang kalidad ng semen grate carrots, pisilin ang 100 ML ng juice at ihalo ito sa dalawang tablet ng mumie. Ang gamot ay iniinom araw-araw bago mag-almusal. Bukod pa rito, sa araw dapat kang uminom ng pagbubuhos ng herb ergot. Ang kurso ng naturang paggamot ay nagpapatuloy sa isang buwan.
Pakuluan ng tubig na kumukulo ang 2 kutsara ng halamang ugat ni Adan. Pagkatapos ng paglamig, ang lunas ay sinala at ginamit 1 tbsp. Araw-araw.
Maghanda ng isang herbal na koleksyon batay sa mga dahon ng walnut, pine shoots, Icelandic moss at puting mulberry. Ang mga sangkap ay kinuha sa pantay na dami. Pagkatapos ay 2 tbsp. L. Ng halo ay ibinuhos ng tubig na kumukulo (450 ml) at igiit sa isang termos sa loob ng kalahating oras. Pagkatapos ay pilitin at kumuha ng 150 ML sa halip na tsaa ng tatlong beses sa isang araw. Maaari kang magdagdag ng honey at lemon juice.
Ang isang mahusay na epekto ay nailalarawan sa pamamagitan ng isang makulayan ng lapchatka. Upang ihanda ito, kunin ang rhizome ng halaman (100 g), ibuhos ang 0.5 litro ng vodka, igiit sa loob ng dalawang linggo. Pagkatapos ang tincture ay sinala at kinuha ng isang kutsarita tatlong beses sa isang araw, sa pagitan ng mga pagkain, pag-inom ng isang maliit na halaga ng tubig.
Pinapayuhan ng mga katutubong manggagamot na alisin ang pagkain sa panahon ng azoospermia na may tuyo at sariwang basil, o uminom ng pagbubuhos ng mga dahon. Upang maghanda ng isang pagbubuhos ng 20 g ng mga sariwang dahon ng basil ay ibinuhos ng 250 ML ng tubig na kumukulo, igiit ng kalahating oras. Ang lunas ay lasing tatlong beses sa isang araw para sa kalahating oras bago ang almusal, tanghalian at hapunan.
Ang mga produkto ng mga beekeepers - sa partikular, royal jelly na may kumbinasyon ng pulot - ay gumagawa din ng isang mahusay na trabaho. Ang ganitong halo ay kinakain ng isang kutsara kaagad pagkatapos kumain, na hinahawakan ito sa bibig hanggang sa ganap itong matunaw. Hindi kinakailangang uminom ng tubig o iba pang likido.
Paggamot sa kirurhiko
Sa kaso ng azoospermia, isang patolohiya kung saan ang ejaculate ay walang spermatozoa, ang mga pamamaraan ng kirurhiko ay ginagamit upang makakuha ng mga male sex cell. Kasama sa mga pamamaraang ito ang PESA, TESA at TESE.
Ang unang dalawang pamamaraan, PESA o TESA, ay karaniwang ginagawa ng mga espesyalista. Ang TESE technique ng bilateral testicular biopsy gamit ang microsurgical technology ay ginagamit upang gamutin ang non-obstructive azoospermia. [ 10 ]
- Ang PESA ay isang biopsy ng karayom na ginagawa sa ilang bahagi ng mga testicular appendage. Ang PESA ay isang biopsy ng karayom na ginagawa sa ilang bahagi ng testicular appendage at itinuturing na 100% epektibo sa pagkakaroon ng vas deferens obstruction, ngunit ang mismong pamamaraan ay maaaring magpalala pa sa antas ng vas deferens blockage.
- Ang pamamaraan ng TESA ay nagsasangkot ng pagsasagawa ng biopsy ng karayom sa ilang bahagi ng mga testicle. Ito ay isang minimally invasive na pamamaraan na matagumpay na nakakakuha ng kinakailangang bilang ng spermatozoa. Gayunpaman, ang pamamaraan ay may mga kawalan nito: ito ay epektibo lamang kung mayroong foci ng spermatogenesis, ngunit kahit na ang umiiral na foci ay hindi palaging makikita dahil sa kakulangan ng visual na kontrol ng istraktura ng tissue. Kung ang doktor ay nagsasagawa ng hanggang anim na pagbutas sa bawat testicle at walang nakitang male germ cell, inirerekomenda ang isang TESE microsurgical puncture.
- Ang TESE ay ang aspirasyon ng testicular tissue para sa karagdagang pagkuha ng tamud. Ang pamamaraan na ito ay itinuturing na pinaka-epektibo. Una, ang isang biopsy ay isinasagawa, at ang spermatozoa ay pinaghihiwalay mula sa nakuhang biomaterial. Magsanay ng closed puncture, kung saan ginagamit ang isang espesyal na baril: ang pamamaraang ito ay nailalarawan sa pamamagitan ng madalas na mga komplikasyon at medyo mababa ang kahusayan. Ang pinakakaraniwan ay bilateral microsurgical multifocal testicular biopsy, na kadalasang ginagamit sa mga pasyenteng may nonobstructive azoospermia.
Pagbubuntis na may azoospermia
Bago gumawa ng mga hula tungkol sa posibilidad ng pagpapabunga ng isang babae na may azoospermia sa isang lalaki, dapat suriin ng doktor ang mga resulta ng diagnosis, matukoy ang uri at hanapin ang sanhi ng disorder. Pagkatapos lamang nito, ang pinakamainam na taktika ng mga kasunod na hakbang ay binuo upang makamit ang pagbubuntis at ang kapanganakan ng isang malusog na bata para sa mag-asawa.
Kung ang isang pasyente ay nasuri na may obstructive azoospermia, posible na maibalik ang pagkamayabong sa tulong ng isang siruhano. Ang microsurgical reconstruction ay isinasagawa upang buksan ang mga vas deferens, ang mga subtleties nito ay depende sa lokasyon at lawak ng nakaharang na lugar.
Ang kaso ng secretory azoospermia ay medyo mas masahol pa, dahil sa gayong pagsusuri, ang mga pagkakataon ng matagumpay na paggamot, bagaman mayroon, ngunit hindi sila napakahusay. Gayunpaman, ang ilang mga hormonal malfunctions ay maaaring alisin sa konserbatibong paggamot na naglalayong patatagin ang endocrine system at iwasto ang spermatogenesis. Kung ang ugat na sanhi ng azoospermia ay ang pagpapalawak ng mga daluyan ng scrotal, kung gayon ang kawalan ng katabaan ay kadalasang maaaring gumaling sa pamamagitan ng operasyon.
Para sa maraming mga pasyente, ang mga pagkakataon na gumaling ay maliit pa rin. Sa ganoong sitwasyon, kung nakita ng doktor na walang pag-asa ng patuloy na therapy, ang paggamit ng mga assisted reproductive na pamamaraan - sa partikular, IVF - ay maaaring irekomenda. Ang teknolohiyang ito ay matagumpay na ginamit ng mga reproductologist sa loob ng higit sa apat na dekada, at sa paglipas ng mga taon, ang pagiging epektibo ng pamamaraan ay tumataas.
IVF para sa azoospermia
Ngayon, matagumpay na ginagamit ng mga espesyalista ang pamamaraan ng pagkuha ng mga male germ cell nang direkta mula sa testicle para sa kanilang karagdagang paggamit sa mga programang in vitro fertilization (ICSI). Ang pamamaraan ng pagkuha ng tamud ay biopsy. Ang pamamaraang ito ay nagreresulta sa isang pinakahihintay na pagbubuntis sa mga 30-60% ng mga kaso.
Maaaring mag-iba ang bisa ng biopsy, depende sa kalubhaan ng azoospermia. Upang makapagbigay ng isang mas malinaw na indibidwal na pagbabala ng paggamot, ang isang masusing pagsusuri sa pasyente ay isinasagawa. Ang doktor ay tumatanggap ng paunang impormasyon tungkol sa uri ng patolohiya, salamat sa kung saan tinatasa niya ang mga pagkakataon ng tagumpay ng pagpapabunga.
Mayroong iba't ibang mga pamamaraan ng biopsy: pinipili ng doktor ang pinakaangkop na isa na magiging lubhang epektibo sa isang partikular na sitwasyon.
Pag-iwas
Ang pagpigil sa pag-unlad ng azoospermia at pagpigil sa mga sakit sa kalusugan ng reproduktibo sa mga lalaki ay, una sa lahat, tungkol sa pamumuno sa isang malusog na pamumuhay. Dapat hikayatin ng mga doktor ang kanilang mga pasyente at ipaliwanag sa kanila ang pangangailangan ng pag-iwas sa masasamang gawi.
Inirerekomenda ng mga doktor:
- Tumanggi na makisali sa malaswang sekswal na aktibidad, huwag magkaroon ng walang protektadong pakikipagtalik sa isang kaduda-dudang kapareha;
- Tumangging uminom ng mga inuming nakalalasing, gumamit ng droga o manigarilyo;
- Magsanay ng makatwirang katamtamang pisikal na aktibidad, iwasan ang parehong hypodynamia at labis na pisikal na aktibidad;
- Pana-panahong bisitahin ang isang doktor para sa mga pagsusuri sa pag-iwas, napapanahong gamutin ang anumang mga nakakahawa at nagpapasiklab na proseso sa katawan;
- Huwag kalimutang makakuha ng sapat na pahinga at pagtulog;
- Iwasan ang mga salungatan at nakababahalang sitwasyon.
Bilang karagdagan, mahalagang tandaan na upang mapanatili ang pagkamayabong ng lalaki, hindi kanais-nais na umiwas sa pakikipagtalik at madalas na makipagtalik. Pinakamainam na magkaroon ng pakikipagtalik isang beses bawat 3-4 na araw.
Pagtataya
Ang tagumpay ng paggamot para sa azoospermia ay nakasalalay sa maraming mga kadahilanan. Ito ay, una sa lahat, ang edad at pangkalahatang estado ng kalusugan ng pasyente, ang kanyang pamumuhay. Kung ang isang chromosomal defect ay napansin, kung gayon ang espesyalista ay maaaring igiit ang karagdagang genetic diagnosis, na kinakailangan upang masuri ang antas ng panganib para sa mga embryo. Bilang karagdagan, ang reseta ng mga ahente ng hormonal ay nangangailangan ng isang malinaw na kontrol sa paggamot: kung hindi ka sumunod sa pamamaraan ng pagkuha ng mga naturang gamot, maaari itong makabuluhang at negatibong makakaapekto sa pagiging epektibo ng therapy.
Ang pangkalahatang pagbabala ay ang mga sumusunod: ang mga pasyente na may nakahahadlang na azoospermia ay may mas magandang pagkakataong magbuntis pagkatapos ng paggamot, parehong natural at gumagamit ng mga teknolohiyang tinulungan ng reproduktibo. Ang secretory azoospermia ay mas mahirap gamutin, ngunit kahit dito ay may ilang mga pagkakataon ng tagumpay ng therapy. Ang pangunahing bagay ay ang katuparan ng lahat ng mga rekomendasyon at mga reseta ng doktor, ang eksaktong pagsunod sa pamamaraan ng paggamot. Tanging sa kasong ito posible na makamit ang hitsura at patuloy na presensya ng mga male sex cell sa sperm fluid, at higit pa - at matagumpay na paglilihi.
Ang pinakawalang pag-asa na uri ng karamdaman ay itinuturing na azoospermia, na nabuo bilang resulta ng epidparotitis, o beke. Ang pinakamasamang pagbabala ay nabanggit sa genetic o idiopathic na anyo ng patolohiya.

